Opis przypadku
38-letni mężczyzna, pracownik ochrony banku, zgłosił się do lekarza rodzinnego z powodu ostrego bólu w odcinku lędźwiowym kręgosłupa, promieniującego do lewego pośladka i lewej kończyny dolnej aż do palca piątego stopy, z uczuciem pieczenia i palenia w okolicy łydki (część tylno-boczna). Ból wystąpił nagle 2 dni temu, po schyleniu się i podniesieniu 50-kilogramowej sztangi na siłowni. Chory zgłasza, że początkowo dolegliwości ograniczały się do okolicy lędźwi i pośladka, natomiast na drugi dzień, gdy wstał rano i schylił się po kapcie, przeszył go ostry ból promieniujący do kończyny dolnej lewej. Nie pali, nie leczy się przewlekle i nie przyjmuje żadnych leków oprócz wstrzyknięć steroidów anabolicznych (na wzrost masy mięśniowej) w okolice pośladka i lędźwi (ostatnie 3 dni temu).Lekarz w trakcie badania przedmiotowego stwierdził:
- wzrost 185 cm, masa ciała 100 kg (BMI 29,2 kg/m2)
- temperatura ciała 36,6°C, ciśnienie tętnicze 130/85 mm Hg
- ból przy ucisku na odcinek lędźwiowy kręgosłupa
- wzmożone napięcie mięśni okolicy lędźwiowej
- zwiększenie ucieplenia okolicy lędźwiowej
- ograniczenie ruchomości odcinka lędźwiowego kręgosłupa
- silną bolesność podczas ruchu zgięcia tułowia do przodu
- w pozycji stojącej przechylenie tułowia w stronę prawą
Pytanie 1
Jakie badanie powinien przeprowadzić lekarz POZ u omawianego pacjenta?
A. ocena objawu Lase`gue’a
B. test fałdu skóry Kiblera
C. test ucisku mostka
D. test Soto-Halla
E. ocena objawu Adamsa
Prawidłowa odpowiedź: A
Komentarz
Test Lase`gue’a polega na powolnym unoszeniu przez lekarza wyprostowanej w stawie kolanowym kończyny dolnej pacjenta do momentu, aż pojawią się dolegliwości bólowe (ryc. 1A). Modyfikacja testu polega na zgięciu
kończyny dolnej w stawie biodrowym i kolanowym do 90° i powolnym
prostowaniu stawu kolanowego poprzez unoszenie stopy (ryc. 1B). Test
można dodatkowo wzmocnić wykonując zgięcie grzbietowe stopy (ryc. 1C). Ostry ból w krzyżu i kończynie świadczy o podrażnieniu nerwu rdzeniowego (wypadnięcie jądra miażdżystego, guz).
Rzeczywiście dodatni objaw Lase`gue’a występuje jedynie wtedy, kiedy opisany ból prawie błyskawicznie przenosi się do kończyny dolnej, a objęty w niej obszar zaburzeń
ruchowo-czuciowych odpowiada zajętemu nerwowi rdzeniowemu. Pacjent
często stara się zmniejszyć ból przez uniesienie miednicy po stronie badanej. Należy zmierzyć kąt, do jakiego można unieść kończynę, a jego wielkość wskazuje na stopień podrażnienia korzeni nerwowych. Test ma większą wagę diagnostyczną, jeżeli ból pojawia się już przy kącie 15–30° między
uniesioną kończyną a płaszczyzną horyzontalną. O znacznym podrażnieniu nerwu kulszowego świadczy również nasilenie rwy kulszowej
po uniesieniu głowy (objaw Kerniga) i/lub biernego grzbietowego zgięcia
palucha (objaw Turyn). Jeżeli przy unoszeniu kończyny w okolicy krzyżowej i lędźwiowym odcinku kręgosłupa ból narasta wolno lub promieniuje do tylnej powierzchni uda, to jest zwykle spowodowany zmianami
zwyrodnieniowymi stawów kręgosłupa, zapaleniem więzadeł miednicy
albo znacznym wzrostem napięcia grupy tylnej mięśni uda („miękki stop”; w większości przypadków pojawia się również po drugiej stronie). Należy
odróżnić bóle rzekomokorzeniowe (rzekomy objaw Lase`gue’a) od rzeczywistej rwy kulszowej (objaw Lase`gue’a).
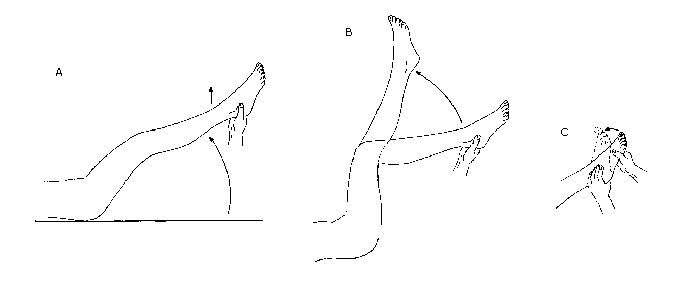
Ryc. 1. Test Lase`gue’a
Test fałdu skóry Kiblera – niespecyficzne badanie grzbietu. Test przeprowadza się w sposób następujący: pacjent leży na brzuchu z rozluźnionymi
ułożonymi wzdłuż ciała kończynami górnymi; wzdłuż tułowia oraz na kończynach poprzecznie do przebiegu dermatomu badający unosi między
kciukiem i palcem wskazującym fałd skórny i „zwija go w rolkę”. Test pozwala
ocenić miejscowe zróżnicowanie możliwości uniesienia i konsystencję fałdu
skóry (ciastowaty/obrzęknięty) oraz ograniczenie przesuwania skóry.
Badanie palpacyjne umożliwia także wyczucie regionalnego powierzchownego i głębokiego wzmożonego napięcia mięśni oraz zaburzeń autonomicznych
(nadmierne ucieplenie lub potliwość). W strefie skóry charakteryzującej
się nadmierną wrażliwością na ból jej fałd jest twardszy, słabo pozwala się
unieść oraz stawia opór przy przemieszczaniu. U chorych z bólem w
miejscu przeczulicy, wzmożone napięcie mięśniowe i zmiany autonomiczne
świadczą o zaburzeniach pochodzących z okolicy stawów międzykręgowych lub żeber.
Test ucisku mostka wskazuje na złamanie żeber. Podczas gdy pacjent leży
na plecach, badający obiema rękami wywiera nacisk na mostek.
Zlokalizowany ból w klatce piersiowej może być spowodowany złamaniem żebra.
Ból w pobliżu kręgosłupa świadczy o zmniejszeniu ruchomości w stawie
żebrowo-kręgowym.
Test Soto-Halla, niespecyficzny test funkcji szyi, wykonuje się następująco:
pacjent leży na plecach i najpierw czynnie unosi lekko głowę, starając się,
na ile to możliwe, zbliżyć podbródek do klatki piersiowej; następnie badający wykonuje bierne zgięcie głowy do przodu, jednocześnie wywierając
drugą ręką lekki ucisk na mostek. Ból karku spowodowany naciskiem przy
biernym unoszeniu głowy świadczy o chorobach kości lub więzadeł szyjnego odcinka kręgosłupa. Ciągnące bóle, występujące przy czynnym
unoszeniu głowy, spowodowane są głównie skróceniem mięśni karku.
Objaw Adamsa – test ten stosuje się do oceny strukturalnej lub funkcjonalnej skoliozy. Pacjent stoi lub siedzi, badający zaś stoi za nim i prosi o pochylenie się do przodu. Test powinien być wykonany u chorych z rozpoznaną skoliozą nieznanego pochodzenia lub wtedy, gdy w badaniach
okresowych w wywiadzie stwierdzi się rodzinne występowanie skoliozy. Jeżeli boczne skrzywienie zanika lub ulega korekcji w czasie zgięcia
do przodu, mamy do czynienia ze skoliozą funkcjonalną; brak jego korekcji z obecnością utrwalonego garbu żebrowego i wału lędźwiowego świadczy o zmianach strukturalnych.
Opis przypadku cd.
Badanie przedmiotowe cd.:- dodatni objaw Lase`gue’a po stronie lewej przy 30°
- przy wspinaniu się na palce wyraźne osłabienie siły mięśniowej grupy tylnej mięśni podudzia
- odruch ze ścięgna Achillesa po stronie lewej osłabiony
Pytanie 2
Jakie jest wstępne rozpoznanie?
A. zespół ogona końskiego
B. kręgozmyk L5/S1
C. stan zapalny mięśnia prostownika grzbietu (poiniekcyjny)
D. ostra przepuklina krążka międzykręgowego L5/S1
E. zapalenie krążka międzykręgowego L4/L5
Prawidłowa odpowiedź: D
Opis przypadku cd. i komentarz
W przedstawionym powyżej przypadku mamy do czynienia z bólem ostrym (tj. trwającym krócej niż 4 tygodnie), który pojawił się nagle u młodego mężczyzny z nadwagą w trakcie próby podniesienia ciężkiego przedmiotu. Należałoby zatem różnicować między ostrym mechanicznym bólem okolicy lędźwiowo-krzyżowej (pierwotne dolegliwości u omawianego chorego) i bólem o charakterze rwy kulszowej, który ujawnił się na drugi dzień. Ten pierwszy pojawia się nagle, ma związek z aktywnością ruchową, nasila się przy poruszaniu i przyjmowaniu określonych pozycji ciała, a w badaniu przedmiotowym można niekiedy stwierdzić skurcz mięśni, tkliwość, nasilenie dolegliwości w trakcie zginania lub przeprostu grzbietu. Rzadko możliwe jest zidentyfikowanie dokładnej anatomicznej przyczyny bólu, który najczęściej wynika z mikrouszkodzeń mięśni lub więzadeł. Ból typu rwy kulszowej ma charakter „strzelający”, mogą mu towarzyszyć parestezje, ale przede wszystkim przemawiają za nim objawy z dermatomów, najczęściej L5 lub S1. Stwierdza się dodatni test Lase`gue’a. Ostra przepuklina krążka międzykręgowego występuje głównie u ludzi w trzeciej, czwartej dekadzie życia, zwłaszcza mężczyzn. W badaniu klinicznym stwierdza się ograniczenie ruchomości kręgosłupa w odcinku lędźwiowym, zwłaszcza zgięcia do przodu i do tyłu. Tułów w pozycji stojącej jest zgięty bocznie, a mięśnie wokół odcinka lędźwiowego kręgosłupa stają się napięte. Ucisk wywierany przez przemieszczony krążek na korzenie nerwu rdzeniowego może powodować ubytki neurologiczne (czuciowe, ruchowe i autonomiczne) w obrębie zaopatrywanej części ciała – badanie zakresu ruchów kończyny (zmniejszenie), odruchów ścięgnistych (asymetria), siły mięśniowej (osłabienie) i czucia powierzchniowego umożliwia identyfikację nerwu rdzeniowego, którego dotyczy proces chorobowy. Wspomniane powyżej i wykorzystane w badaniu omawianego chorego testy wypadają dodatnio w zespołach korzeniowych L4–S1 (w zespołach korzeniowych L2–L4 dodatnie są testy rozciągające nerw udowy). Za czuciowe unerwienie stopy odpowiedzialne są segmenty L5 (powierzchnia grzbietowa z wyjątkiem palca V) i S1 (podeszwa stopy i grzbiet V palca), a ruch zgięcia podeszwowego stopy uzależniony jest od unerwienia ruchowego z segmentów S1 i S2. Z uzyskanych w opisie chorego danych należy wobec tego wysnuć wniosek, że przyczyna bólu lokalizuje się w obszarze L5-S1.Częstym problemem w nazewnictwie jest zróżnicowanie między wypukliną, przepukliną i wypadnięciem krążka międzykręgowego. Tak zwany bulging dysk (często spotykany w opisie badania MR) jest to forma fizjologiczna krążka międzykręgowego symetrycznie wybrzuszonego, natomiast wypuklina jest patologią polegającą na częściowym uszkodzeniu pierścienia włóknistego i wybrzuszeniu w uszkodzonym miejscu. Ten rodzaj uszkodzenia może być klinicznie bezobjawowy – spotykany jest u około 50% populacji po 40. roku życia, nie powodując objawów ucisku na nerw. Przepuklina to całkowite przerwanie ciągłości pierścienia włóknistego i wypłynięcie jądra miażdżystego na zewnątrz. Sekwestr to znajdujący się poza krążkiem międzykręgowym fragment jądra miażdżystego. Ból w przebiegu ostrej przepukliny krążka międzykręgowego pochodzi z jego uszkodzonych struktur, ucisku mechanicznego na korzeń nerwowy, chemicznej reakcji cząstek uszkodzonego krążka z tkankami okolicznymi (produkty degradacji tkanki krążka międzykręgowego cechują się niskim pH i przenikając przez szczeliny zwyrodniałego bądź uszkodzonego pierścienia włóknistego, mogą zakwaszać środowisko i powodować tzw. chemiczną reakcję zapalną, odpowiedzialną za proces nocycepcji, której nie należy mylić z klasycznym zapaleniem, gdyż w badaniach laboratoryjnych nie występują markery stanu zapalnego), wzmożonego napięcia mięśni przykręgosłupowych oraz pobudzenia rdzeniowych dróg przewodzenia bólu. Przepuklina krążka międzykręgowego może być klinicznie bezobjawowa, może być przyczyną miernie nasilonego zespołu bólowego albo wywoływać silny ból z towarzyszącym niedowładem bądź porażeniem mięśni. Manifestacja kliniczna jest uzależniona od kierunku i stopnia przemieszczenia jądra miażdżystego, lokalizacji przepukliny w stosunku do więzadła podłużnego tylnego, nagłego lub powolnego przemieszczania się materiału przepuklinowego, osobniczej szerokości kanału kręgowego i jego zachyłków, stopnia zaawansowania procesu zwyrodnieniowego i indywidualnej reakcji chorego (psychosomatycznej i somatopsychicznej). Przyczyną zespołów korzeniowych są przepukliny o kierunku przemieszczenia głównie tylno-bocznym. W przepuklinach bocznych ma miejsce dysfunkcja korzeni 1–2 nerwów rdzeniowych, podczas gdy przepukliny tylno-pośrodkowe dużych rozmiarów mogą prowadzić do zespołu „ogona końskiego”. Jest to zespół objawów neurologicznych, których początek jest ostry i charakteryzuje się zaburzeniem czynności zwieraczy odbytu i pęcherza moczowego, zaburzeniami czucia w okolicy krocza, osłabieniem siły mięśniowej w obu łydkach oraz obustronnym brakiem odruchu ze ścięgna Achillesa.
Przedstawiony pacjent przyjmuje steroidy anaboliczne w celu zwiększenia masy i siły mięśniowej. W podobnych przypadkach na skutek nadmiernego przerostu masy mięśniowej, nieproporcjonalnego do wytrzymałości mechanicznej elementów kostnych, możliwe jest towarzyszące ćwiczeniom złamanie kości lub oderwanie ich fragmentów, na przykład w miejscach przyczepów ścięgien. Nawet u osób zdrowych, nieprzyjmujących tego rodzaju dopingu, przyczyną bólu po dźwignięciu ciężaru może być złamanie wyrostków poprzecznych kręgów, a po gwałtownym skłonie do przodu bez obciążenia możliwy jest ból związany z zerwaniem delikatnego więzadła międzykolcowego lub nadkolcowego w odcinku lędźwiowym kręgosłupa.
Pytanie 3
Ostry ból w odcinku lędźwiowym kręgosłupa nie wymaga różnicowania
A. z tętniakiem rozwarstwiającym aorty
B. z przerzutem nowotworowym do kręgosłupa w przebiegu raka gruczołu krokowego
C. z kręgozmykiem 3 stopnia L5/S1
D. z zapaleniem wyrostka robaczkowego
E. z zapaleniem krążka międzykręgowego L5/S1
Prawidłowa odpowiedź: D
Komentarz
Ostry ból w okolicy lędźwiowej kręgosłupa powinien być różnicowany z następującymi chorobami:
1) Chorobą zwyrodnieniową stawów biodrowych – ból występuje głównie w pachwinie i promieniuje na przednią powierzchnię uda; ograniczone i bolesne są ruchy w stawach biodrowych, szczególnie obrót do wewnątrz, zgięcie i odwodzenie.
2) Chorobą stawów krzyżowo-biodrowych – ból występuje w stawie
krzyżowo-biodrowym (ból pośladków), niekiedy w pachwinach, ale
nie promieniuje do kończyn dolnych; konieczna jest diagnostyka
reumatologiczna.
3) Tętniakiem aorty brzusznej – ból głównie w odcinku lędźwiowym, objawy
wstrząsu krwotocznego i zaburzenia świadomości w przypadku
pęknięcia.
4) Kręgozmykiem – jest to przesunięcie trzonu kręgu do przodu względem
kręgu leżącego poniżej; przyczyną ześlizgu jest przerwanie ciągłości
części międzystawowej łuku kręgu (kręgoszczelina), co powoduje
destabilizację kręgosłupa na tym poziomie i następowe przesunięcie się
kręgów względem siebie pod wpływem siły grawitacji oraz sił dynamicznych
działających na ten odcinek. Kręgozmyki dzieli się na: węzinowe, dysplastyczne,
zwyrodnieniowe i pourazowe. Zmiana kształtu kręgosłupa, a co za tym idzie
zmiana przenoszenia obciążeń i ewentualne uciski na nerwy, prowadzą do wystąpienia
nasilonych w różnym stopniu dolegliwości bólowych w zależności od wieku pacjenta i stopnia ześlizgu. Głównymi objawami kręgozmyku są ból w odcinku
lędźwiowo-krzyżowym, zwiększone napięcie mięśni oklicy lędźwiowej
kręgosłupa i mięśni grupy tylnej ud, radikulopatia (najczęściej obustronna w przeciwieństwie do jednostronnej w ostrej przepuklinie krążka
międzykręgowego) oraz zaburzenie postawy i chodu. Jedynym pewnym
badaniem różnicującym jest badanie obrazowe, najlepiej rezonans magnetyczny.
Bardzo rzadko, ale zdarzają się przypadki występowania obu
chorób u jednego pacjenta. Stopień ześlizgu w przypadku kręgozmyku
można określić w skali pięciopunktowej Meyerdinga na podstawie RTG w projekcji bocznej. Kręgozmyki stopnia od pierwszego do czwartego
różnią się między sobą stopniem ześlizgu o 1/4 wymiaru strzałkowego
trzonu kręgu leżącego niżej. W pierwszym i drugim stopniu kręgozmyku
ból występuje głównie w odcinku lędźwiowo-krzyżowym, zwykle po
wysiłku fizycznym; trzeci, czwarty stopień – może również występować
ból promieniujący do obu kończyn dolnych o charakterze stałym.
Stopień piąty oznacza pełny ześlizg wyżej leżącego trzonu kręgu
ku przodowi w ten sposób, że nie jest on podparty przez trzon kręgu leżącego
niżej (tzw. spondyloptosis) – stwierdza się objawy podobne jak w stopniu
czwartym, czasami silniejsze.
5) Nowotworami pozakręgosłupowymi, najczęściej odbytnicy, gruczołu
krokowego i macicy – ból dotyczy podbrzusza, miednicy mniejszej i może promieniować w razie ucisku na korzenie nerwu rdzeniowego;
guz może być wyczuwalny przez powłoki brzuszne, możliwe krwawienie z układu moczowo-płciowego i odbytnicy, utrata masy ciała.
6) Nowotworami pierwotnymi i przerzutowymi kręgosłupa – ból niezależny od wysiłku, nocny, złamania patologiczne, w wywiadzie najczęściej choroba nowotworowa.
7) Stanami zapalnymi krążka międzykręgowego i trzonu kręgu – swoistymi i nieswoistymi, mogą przebiegać z podwyższoną temperaturą ciała, ból
niezależny od wysiłku, ból nocny. Zapalenie krążka międzykręgowego
L4/L5 może być powikłaniem jatrogennym, np. po operacji lub iniekcjach w obrębie krążka albo w przebiegu ciężkich infekcji ogólnoustrojowych.
Ból jest ograniczony głównie do odcinka lędźwiowego, występuje też w nocy, temperatura ciała jest podwyższona, w testach laboratoryjnych
stwierdza się leukocytozę, podwyższone CRP, przyspieszony OB.
Pytanie 4
Jakie postępowanie powinien wdrożyć lekarz POZ?
A. skierować pacjenta do ortopedy lub neurochirurga
B. zalecić leżenie w łóżku przez 2 tygodnie
C. zastosować leki przeciwbólowe i zmniejszające napięcie mięśni
D. skierować do chiropraktyka i psychiatry
E. A i C
Prawidłowa odpowiedź: E
Komentarz
Po rozmowie z pacjentem i przeprowadzeniu badania przedmiotowego
lekarz POZ powinien podejrzewać ostrą dyskopatię z radikulopatią S1.
Obecne są „czerwone flagi” (ból promieniujący poniżej kolana, nasilający
się w trakcie kaszlu i kichania, o „palącym” lub „strzelającym”
charakterze), czyli pacjent powinien być skierowany do ortopedy lub neurochirurga.
Zanim chory trafi do specjalisty, lekarz POZ powinien zastosować leki
przeciwbólowe w zależności od nasilenia bólu (paracetamol, diklofenak,
ketoprofen, tramadol) i leki zmniejszające napięcie mięśni (np. tolperyzon,
tetrazepam, tyzanidynę).
W podobnych sytuacjach, jak u omawianego pacjenta, nie ma wskazań
do wykonania badań laboratoryjnych – jednak w przypadku podejrzenia
zapalenia w obrębie kręgosłupa (p. różnicowanie z zapaleniem krążka międzykręgowego i trzonu kręgu)
należy wykonać badania krwi: morfologię z obrazem odsetkowym białych krwinek, CRP, OB.
W stanie ostrym można zalecić odpoczynek przez 1–3 dni (ale nie dłużej) w pozycji zmniejszającej napięcie korzeni nerwowych, np. na boku z kończynami dolnymi zgiętymi w stawach biodrowych i kolanowych. Gorsety i fizykoterapia nie są skuteczne.
Kinezyterapia jest skuteczna, np. metoda McKenzie, ale wymaga znajomości techniki.
Okołokorzeniowe wstrzyknięcia leków przeciwzapalnych i przeciwbólowych w Polsce wykonują
głównie neurochirurdzy. Nie ma jedynej i najlepszej metody leczenia.
Należy leczyć zachowawczo przez 4–6 tygodni zanim podejmie się decyzję o leczeniu operacyjnym. Wyjątek stanowi zespół ogona końskiego lub
pogarszający się stan neurologiczny – pacjent powinien być niezwłocznie
(do kilku godzin) skierowany do szpitala, aby zapobiec nieodwracalnym
zmianom.
Stosowaną w większości przypadków procedurą operacyjną jest mikrodyscektomia polegająca na usunięciu
fragmentów jądra miażdżystego z kanału kręgowego, a także z wnętrza krążka z dostępu tylnego minimalnego
(metodą otwartą lub z pomocą endoskopu) – skuteczność tej metody jest szacowana na 90%, a 10% stanowią
nawroty przepukliny spowodowane niecałkowitym usunięciem jądra miażdżystego podczas pierwszej procedury.
Opis przypadku cd.
Stan chorego po zastosowaniu leczenia zachowawczego – niesteroidowego leku przeciwzapalnego (NSLPZ) i leku zmniejszającego napięcie mięśni, a także skierowaniu na rehabilitację i poddaniu terapii McKenzie – po 4 tygodniach nie uległ poprawie, tzn. ból nadal był ostry, promieniujący do kończyny dolnej lewej z towarzyszącymi parestezjami, uniemożliwiający normalne funkcjonowanie (powrót do pracy, uprawianie sportu). Lekarz POZ skierował chorego do ortopedy. W odniesieniu do postępowania diagnostycznego i decyzji o wyborze odpowiednich badań dodatkowych pomocny może być zaproponowany w cytowanym wcześniej dokumencie algorytm (ryc. 2) oraz tabela 1.
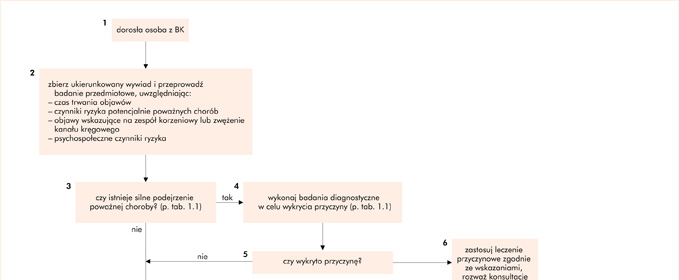
Ryc. 2. Wstępna ocena oraz leczenie chorego z bólem krzyża (BK)
Nie stosuj tego algorytmu w przypadku BK związanego z poważnym urazem,
przyczyną pozakręgosłupową lub chorobą ogólnoustrojową.
Tabela 1. Diagnostyka bólu krzyża (BK)
| prawdopodobna przyczyna | główne cechy w wywiadach lub badaniu przedmiotowym | badania obrazowea | badania dodatkowea |
| nowotwór złośliwy | nowotwór złośliwy w wywiadach i nowo powstały BK niewyjaśniona utrata masy ciała brak poprawy w ciągu 1 mca wiek >50 lat liczne czynniki ryzyka | MR RTG odcinka lędźwiowo-krzyżowego kręgosłupa RTG lub MR | OB |
| zakażenie w obrębie kręgosłupa | gorączka dożylnie przyjmowanie narkotyków niedawno przebyte zakażenie | MR | OB lub CRP |
| zespół ogona końskiego | zatrzymanie moczu wielopoziomowe niedowłady nietrzymanie stolca zaburzenia czucia w zakresie krocza, pośladków i wewnętrznej powierzchni ud | MR | żadne |
| złamanie kompresyjne trzonu kręgu | osteoporoza w wywiadach dstosowanie kortykosteroidów starszy wiek | RTG odcinka lędźwiowo-krzyżowego kręgosłupa | żadne |
| zesztywniające zapalenie stawów kręgosłupa | sztywność poranna poprawa po ćwiczeniach naprzemienny ból pośladków budzenie się w drugiej części nocy z powodu bólu krzyża młodszy wiek | RTG celowany stawów krzyżowo-biodrowych | OB lub CRP, HLA B-27 |
| cieżkie lub postępujące ubytki neurologiczne | postępujące osłabienie mięśni | MR | rozważ EMG/NCV |
| przepuklina krążka międzykręgowego | ból krzyża i ból kończyny dolnej w zakresie segmentów L4, L5 lub S1 dodatni objaw Laseque’a lub skrzyżowany objaw Laseque’a objawy utrzymują się >1 miesiąc | żadne MR | żadne rozważ EMG/NCV |
| zwężenie kanału kręgowego | promieniowanie bólu do kończyny dolnej starszy wiek (chromanie rzekome jest słabym predyktorem) objawy utrzymują się >1 miesiąc | żadne MR | żadne rozważ EMG/NCV |
| a Siła danych przemawiających za przydatnością diagnostyczną tych badań jest różna CRP – białko C-reaktywne, EMG – badanie elektromiograficzne, MR – rezonans magnetyczny, NCV – szybkość przewodnictwa nerwowego, OB – odczyn Biernackiego, RTG – radiogram |
|||
Pytanie 5
Jakie badanie diagnostyczne należy zlecić w razie braku
poprawy po próbie leczenia zachowawczego ostrej dyskopatii z objawami zespołu korzeniowego?
A. MR
B. RTG i EMG
C. RTG
D. TK i dyskografię
E. TK i EKG
Prawidłowa odpowiedź: A
Komentarz
Krążek międzykręgowy, a więc i jego przemieszczenie są najlepiej widoczne w badaniu metodą rezonansu magnetycznego (MR).
Badanie to powinien zlecić lekarz POZ przed skierowaniem do specjalisty.
Na jego podstawie można oceniać stopień zaawansowania wypukliny,
uwodnienie krążka, ucisk na struktury nerwowe. Badanie RTG nie umożliwia oceny stopnia wypukliny, a jedynie obrazuje obniżenie
wysokości przestrzeni międzytrzonowej, co w większości przypadków radiolodzy określają
jako dyskopatię, stąd w Polsce większość osób po 30. roku życia ma w wywiadzie takie rozpoznanie.
Badanie rentgenowskie pozostaje użyteczne w rozpoznawaniu zmian zapalnych, urazowych, nowotworowych, metabolicznych i zaburzeń rozwojowych kręgosłupa. Wykonywanie radiogramów
znajduje uzasadnienie i jest wskazane: gdy wiek chorego w momencie
wystąpienia znacznego bólu wynosi ponad 50 lat, w przypadku urazu, osteoporozy bądź nowotworu w wywiadzie, przewlekłej steroidoterapii, w razie
współwystępujących stanów gorączkowych i/lub utraty masy ciała, bólu
nocnego, bólu występującego przy płaskim ułożeniu ze zgiętymi kolanami,
nadużywania leków. RTG i TK są przydatne w razie podejrzenia uszkodzenia struktur kostnych, np. złamań patologicznych, w przebiegu nowotworów
czy gruźlicy. Samo badanie TK może ujawnić przepuklinę krążka międzykręgowego, natomiast jakość obrazu jest słabsza w porównaniu z MR.
Dyskografia jest badaniem niewykorzystywanym w Polsce, polega na podaniu
kontrastu do krążka międzykręgowego w celu wywołania objawów bólowych analogicznych do tych, z którymi zgłosił się pacjent.
Wykonane u chorego badanie metodą MR potwierdziło wstępne rozpoznanie (ryc. 3). Z powodu nieskuteczności leczenia zachowawczego, chorego
zakwalifikowano do leczenia operacyjnego. Po kolejnych trzech tygodniach wykonano mikrodyscektomię.
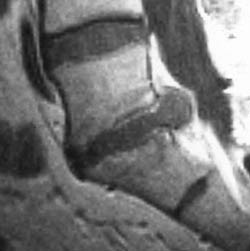
Ryc. 3 MR – przepuklina krążka międzykręgowego L5/S1 u opisanego chorego.
Zgodnie z najnowszymi zaleceniami American College of Physicians i American Pain Society u chorych z utrzymującym się bólem krzyża i objawami zespołu korzeniowego lub zwężenia kanału kręgowego lekarze powinni wykonywać obrazowanie techniką MR, ewentualnie TK, tylko wtedy, gdy chory jest potencjalnym kandydatem do leczenia operacyjnego lub zewnątrzoponowego wstrzyknięcia glikokortykosteroidu. U większości chorych z przepukliną jądra miażdżystego w odcinku lędźwiowym kręgosłupa i zespołem korzeniowym poprawa następuje w ciągu pierwszych 4 tygodni leczenia zachowawczego. Stąd dopiero w przypadku braku poprawy po upływie tego okresu zaleca się wykonywanie diagnostyki obrazowej. Nie ma bowiem przekonujących dowodów, że rutynowe wykonywanie badań obrazowych wpływa na decyzje terapeutyczne lub poprawia wyniki leczenia. Zalecenia American College of Physicians i American Pain Society są tylko wskazówkami i do dziś nie ustalono ogólnoświatowych standardów postępowania w bólach krzyża – trwa dyskusja nad poszczególnymi zagadnieniami opierająca się na opracowaniach Evidence Based Medicine, których wyniki niejednokrotnie obalają tzw. obowiązujące złote standardy.
















