Prawidłowa odpowiedź: 5. Grzybica (kandydoza) przełyku
Komentarz
Grzyby z rodzaju Candida stanowią najczęstszą przyczynę zakażeń przełyku. Pacjenci z zespołem nabytego niedoboru odporności (AIDS), w podeszłym wieku, chorzy na cukrzycę oraz stosujący przewlekle leki steroidowe są najbardziej narażeni na występowanie tej choroby. Postuluje się również, że stosowanie inhibitorów pompy protonowej jest niezależnym czynnikiem ryzyka grzybicy przełyku. Dość często kandydoza przełyku współistnieje z kandydozą jamy ustnej i gardła, które w tych przypadkach mogą być pierwotną lokalizacją grzybicy. Objawy świadczące o kandydozie przełyku to: utrudnione przełykanie (dysfagia), ból przy przełykaniu (odynofagia), ból w nadbrzuszu czy uczucie pieczenia za mostkiem.
Badanie endoskopowe umożliwia zarówno ocenę nasilenia zmian grzybiczych w przełyku, jak i pobranie wycinków ze zmienionych miejsc. Stwierdzenie komórek grzyba wnikających do błony śluzowej przełyku potwierdza rozpoznanie. W obrazie endoskopowym kandydozy przełyku zazwyczaj stwierdza się liczne, białawe płytki grzybicze, mocno przytwierdzone do ściany przełyku, z zaczerwienioną okoliczną błoną śluzową. Nasilenie zmian w obrazie endoskopowym oceniane jest według 4-stopniowej klasyfikacji Kodsiego z 1976 roku.
| Tabela. Endoskopowa klasyfikacja kandydozy przełyku według Kodsiego1 |
|---|
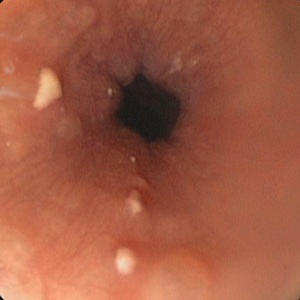
| stopień 1: kilka niewielkich (do 2 mm) białawych, nieco wypukłych płytek grzybiczych, bez owrzodzeń |
 |
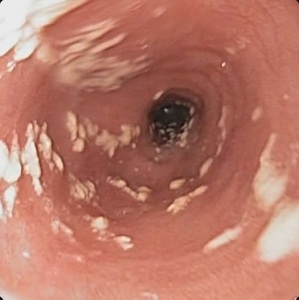
| stopień 2: liczne, uniesione białawe płytki grzybicze o wymiarze >2 mm, bez owrzodzeń |
 |
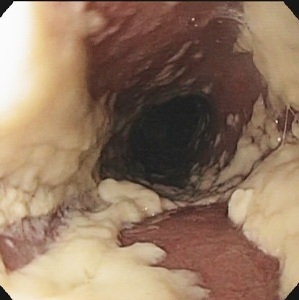
| stopień 3: liczne, zlewające się ze sobą, uniesione białawe naloty, mogą występować owrzodzenia |
 |
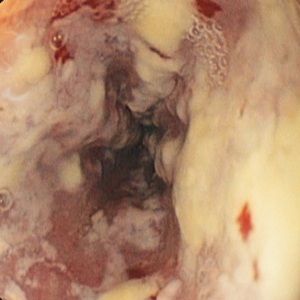
| stopień 4: jak stopień 3, dodatkowo z obecnością kruchej, podatnej na uraz błony śluzowej i zwężenia światła przełyku |
 |
W przedstawionym przypadku zmiany grzybicze w proksymalnej części przełyku miały formę zlewających się z sobą, uniesionych białawych nalotów odpowiadających stopniowi 3. według Kodsiego. Chorzy obciążeni z tak dużym nasileniem zmian i objawami wymagają leczenia ogólnoustrojowego z podawaniem preparatów przeciwgrzybiczych przez 14–21 dni. Najczęściej stosowany jest flukonazol w dawce 200–400 mg/dobę, który następnie można podawać długoterminowo w dawce 100–200 mg/dobę w celu zapobiegania nawrotom choroby. Alternatywnymi preparatami jest amfoterycyna B lub worikonazol.
Piśmiennictwo:
1. Kodsi B.E., Wickremesinghe C., Kozinn P.J. i wsp.: Candida esophagitis: a prospective study of 27 cases. Gastroenterology 1976; 71: 715–719
2. Asayama N., Nagata N., Shimbo T. i wsp.: Relationship between clinical factors and severity of esophageal candidiasis according to Kodsi's classification. Dis Esophagus 2014; 27: 214–219
3. Interna Szczeklika 2016. Rozdział III.C.9.1. Grzybica przełyku. Medycyna Praktyczna 2016, Kraków










