Od redakcji: ze względu na długość oryginalnego dokumentu podzielono go na części. W przedstawionej trzeciej części omówiono niefarmakologiczne, farmakologiczne i chirurgiczne aspekty leczenia alergii narządu wzroku.
Leczenie niefarmakologiczne
Leczenie niefarmakologiczne zaleca się celem unikania lub zmniejszenia narażenia pacjenta na alergeny. Wdrożenie właściwej profilaktyki zmniejsza znacznie zużycie leków.
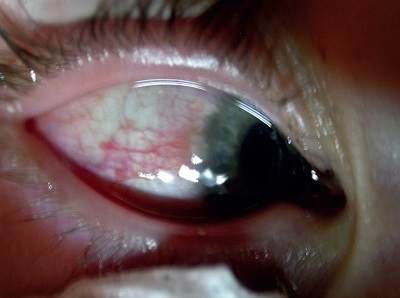
Zalecane jest trzymanie rąk z dala od oczu, gdyż tą drogą wprowadzane są alergeny, a także zakażenia bakteryjne i wirusowe, a tarcie oczu powoduje mechaniczną degranulację mastocytów i nasilenie świądu. Zimne okłady, podobnie jak przemywanie worka spojówkowego preparatami sztucznych łez, przynoszą ulgę, zmniejszając świąd oraz obkurczając powierzchowne naczynia krwionośne.2
Postępowanie profilaktyczne należy zawsze zalecać w leczeniu udowodnionej alergii na pyłki, roztocze, grzyby, sierść zwierząt. Zasady omówiono w rozdziale o postępowaniu profilaktycznym.
Niespecyficzne czynniki drażniące spojówki
Na występowanie objawów choroby alergicznej, poza samymi alergenami, wpływ mają czynniki nieswoiście drażniące, stąd istotne jest ich unikanie. Do czynników drażniących należą głównie substancje uwięzione w pomieszczeniach zamkniętych, a ich wpływ jest istotny w przypadku długotrwałej ekspozycji.2,31
Czynniki drażniące, istotne w przypadku alergii narządu wzroku:
- dym drzewny (grille, kominki, ogniska),
- formaldehyd (np. świeże wykładziny i meble sklejkowe),
- środki dezynfekujące wydzielające chlor i ozon (pływalnie!),
- farby i lakiery,
- siarczyny używane do konserwowania żywności,
- dym tytoniowy,
- lotne cząsteczki organiczne (volatile organic compounds – VOC) – zapachy perfum, dezodorantów, detergentów,
- ozon – łatwo wchłaniany przez spojówkę, powoduje wzrost wydzielania histaminy i odczyn zapalny, inicjując reakcję alergiczną lub nasilając już istniejące zmiany, szczególnie o typie wyprysku kontaktowego,
- pomieszczenia klimatyzowane, cechujące się niewielką wymianą powietrza, zagęszczają wiele czynników wymienionych powyżej, a w miejscach z odczuwalnym nawiewem nasilają wysuszanie błon śluzowych i skóry.
Należy również pamiętać, że większość substancji konserwujących w kroplach okulistycznych może być jedynym lub dodatkowych czynnikiem drażniącym.
Preparaty sztucznych łez
Znajdują zastosowanie również w leczeniu schorzeń alergicznych oczu, ponieważ wypłukują alergeny i stabilizują film łzowy zaburzony w przebiegu zapalenia alergicznego i/lub przyjmowanych leków. Ich działanie terapeutyczne utrzymuje się maksymalnie do 30 minut po podaniu, dlatego wymagają kilkakrotnego stosowania w ciągu doby.
Obecnie dostępne są sztuczne łzy w postaci: a) kropli, b) żeli, c) kropli, które po podaniu do worka spojówkowego tworzą żel.
W leczeniu wspomagającym alergie oczne zaleca się preparaty z grupy a i c, najlepiej bez konserwantów. Środki konserwujące zawarte w kroplach ograniczają częstotliwość ich podawania w ciągu doby, czas stosowania po otwarciu opakowania. Natomiast mogą powodować poważne działania niepożądane, jak: uszkodzenie warstwy lipidowej łez (szczególnie aminy czwartorzędowe), toksyczne uszkodzenie spojówki, rzekomobłoniaste zapalenie rogówki, pseudopemfigoid oczny. Szczególnie dużo jest doniesień o działaniach niepożądanych chlorku benzalkonium i tiomersalu.2,30
Leczenie farmakologiczne
W leczeniu alergicznych chorób oczu stosuje się następujące grupy leków:
- preparaty przeciwhistaminowe miejscowe i ogólne,
- leki stabilizujące mastocyty i eozynofile,
- GKS miejscowe i ogólne,
- NLPZ miejscowe i ogólne,
- leki immunosupresyjne.
Preparaty przeciwhistaminowe
Doustne
Nie zaleca się preparatów I generacji ze względu na ich istotne działania niepożądane, a przede wszystkim negatywny wpływ na stabilność filmu łzowego. W leczeniu ostrych stanów alergicznych narządu wzroku (AAC, ConBC) najlepiej zalecić nowsze preparaty doustne II generacji, o ile leczenie miejscowe lekiem przeciwhistaminowym II generacji nie jest wystarczające. Podczas leczenia PAC czy AKC, gdzie doustne preparaty II generacji są stosowane przewlekle, należy pamiętać, że taka terapia może prowadzić do zespołu suchego oka.2,9,22
Miejscowe
Preparaty I generacji (leki historyczne):
- antazoline sulphate, difenhydramine, pheniramine – wszystkie w połączeniu z lekiem naczyniokurczącym: naphazoline nitrate lub tetryzoline hydrochloride są przeciwwskazane z powodu licznych działań niepożądanych,2
- ketotifen fumarate – jedyny preparat z tej grupy stosowany w leczeniu alergii spojówek.
Preparaty II generacji:
- emedastine difumarate, epinastine hydrochloride, azelastine hydrochloride i olopatadine hydrochloride.
Skuteczność leczenia miejscowego zależy od możliwości szybkiego uzyskania i długiego utrzymania maksymalnego stężenia leku w worku spojówkowym. Problem dotyczy wszystkich leków podawanych dospojówkowo. Należy podawać dokładnie po jednej kropli do odchylonej powieki dolnej, a następnie na chwilę zamknąć oczy. „Wlewanie” kropli do oczu powoduje paradoksalnie zmniejszenie ilości podanego leku w filmie łzowym. Nasilone objawy alergii oczu lepiej opanowują preparaty miejscowe niż doustne. Olopatadine hydrochloride uważana jest obecnie za najskuteczniejszy lek przeciwhistaminowy w usuwaniu objawów alergii oczu, również w zwalczaniu obrzęku powiek.2,19,22
Stabilizatory mastocytów i eozynofilów
- lodoxamide tromethamine – obecnie najsilniejszy preparat, zalecany w leczeniu VKC i AKC i profilaktyce GPC,
- kromoglikaniany:
- leki przeciwhistaminowe: emedastine difumarate, epinastine hydrochloride, azelastine hydrochloride i olopatadine hydrochloride. Niektórzy badacze przypisują im klinicznie istotne działanie na komórki zapalenia alergicznego.2,23,28
– cromoglicate disodium – skuteczność roztworu 2% jest porównywalna z przemywaniem spojówek solą fizjologiczną,
– cromoglicate disodium – roztwór 4%,