łac., ang. toxoplasmosis
Etiopatogeneza
1. Czynnik etiologiczny: Toxoplasma gondii - bezwzględny pasożyt wewnątrzkomórkowy o złożonym cyklu życiowym. Jego 3 podstawowe postaci rozwojowe to: tachyzoit, cysta tkankowa, oocysta. Rozwój płciowy pasożyta odbywa się w komórkach nabłonka błony śluzowej jelita cienkiego żywiciela ostatecznego - kota domowego i innych kotowatych, a rozwój bezpłciowy w tkankach żywicieli pośrednich - ssaków (w tym człowieka) i niektórych gatunków ptaków. U zarażonej osoby z prawidłową odpornością tworzą się cysty tkankowe (głównie w mięśniach i mózgu) zawierające żywe, powoli dzielące się postaci pierwotniaka, utrzymujące się w ludzkim organizmie przez całe życie.
2. Rezerwuar i droga przenoszenia: rezerwuarem są koty i inne kotowate. Do zarażenia człowieka dochodzi poprzez:
- pożywienie (warzywa, owoce), wodę i ręce zanieczyszczone oocystami wydalanymi z kałem kota
- spożycie surowego lub niedogotowanego mięsa zarażonych zwierząt zawierającego cysty pierwotniaka (najczęściej wieprzowego i baraniego)
- przekazanie tachyzoitów od matki do płodu przez łożysko podczas parazytemii (zarażenie wertykalne, wyłącznie podczas zarażenia pierwotnego)
- przypadkowy kontakt z tachyzoitami (rzadko przetoczenie krwi lub preparatów krwiopochodnych - głównie koncentratu leukocytów, przeszczepienie narządów, zarażenie laboratoryjne).
- Po przebyciu toksoplazmozy, w okresie immunosupresji, może nastąpić reaktywacja zarażenia na skutek pękania cyst tkankowych i przekształcania się uśpionych w nich postaci w inwazyjne tachyzoity (inwazja endogenna).
3. Epidemiologia: toksoplazmoza jest jedną z najbardziej rozpowszechnionych inwazji pasożytniczych i chorób odzwierzęcych, występuje endemicznie na całym świecie. Ze względu na poważne następstwa zarażenia dla płodu szczególną grupą ryzyka są seronegatywne kobiety w ciąży (w Polsce ~50% ciężarnych). Częstość toksoplazmozy wrodzonej w Polsce wynosi 12/1000 noworodków.
Czynnikami ryzyka zarażenia są: kontakt z produktami spożywczymi skażonymi odchodami kotów (warzywa, woda), spożywanie surowego mięsa (np. tatar, metka) i niepasteryzowanego mleka, kontakt z kotami i ze skażoną ziemią (ogród, rośliny balkonowe).
Czynnikami ryzyka ciężkiego przebiegu (postać uogólniona, oczna) są: stany zmniejszenia odporności o dowolnej przyczynie, szczególnie immunosupresja po przeszczepieniu narządów; chemioterapia nowotworów złośliwych; leczenie immunosupresyjne z innych powodów; zakażenie HIV (toksoplazmoza narządu wewnętrznego wskazuje na AIDS); okres płodowy.
4. Okres wylęgania i zakaźności: okres wylęgania postaci nabytej wynosi od 2 tygodni do 2 miesięcy (śr. 4 tygodnie). Parazytemia trwa 1-3 tygodnie. Ryzyko zarażenia płodu wynosi 17-25% w I trymestrze ciąży, 25-54% w II trymestrze i 60-90% w III trymestrze. Chory nie zaraża kontaktujących się z nim osób.
Obraz kliniczny i przebieg naturalny
Przebieg kliniczny zależy od rodzaju postaci inwazyjnej pierwotniaka, źródła zarażenia, patogenności szczepu, sprawności układu odporności oraz intensywności inwazji. U osób immunokompetentnych jest zwykle bezobjawowy lub skąpoobjawowy (85% przypadków). Postaci kliniczne mogą współistnieć ze sobą.
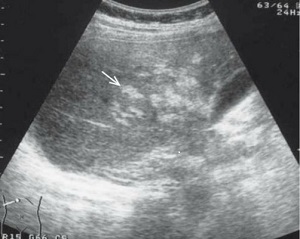
1. Postać węzłowa: najczęściej występuje u osób immunokompetentnych. Dominuje powiększenie węzłów chłonnych, najczęściej szyjnych wzdłuż tylnego brzegu mięśnia mostkowo-obojczykowo-sutkowego, karkowych i potylicznych (rzadziej uogólniona limfadenopatia). Węzły mogą mieć średnicę do 3 cm, są tkliwe w ostrym okresie inwazji, potem niebolesne, nie ropieją. Niekiedy obserwuje się objawy grypopodobne. W 1/3 przypadków objawowych obraz kliniczny przypomina mononukleozę (rozdz. XI.C.9).
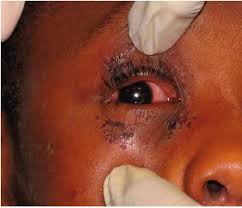
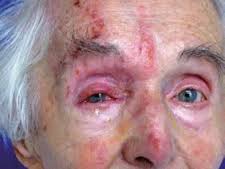
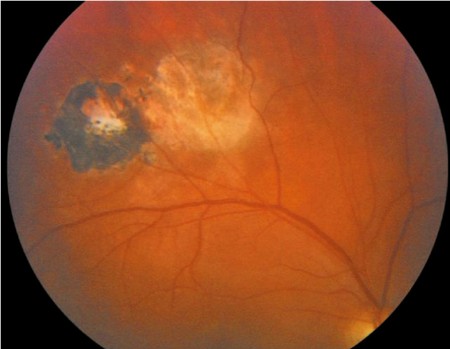
2. Postać oczna: przebiega pod postacią zapalenia siatkówki i naczyniówki (ryc. XI.F.1-1). U osób immunokompetentnych występuje rzadko, częściej u osób w stanie immunosupresji.
3. Postać uogólniona: występuje bardzo rzadko u osób immunokompetentnych, najczęściej stwierdza się ją u pacjentów w stanie immunosupresji. Obserwuje się objawy ze strony jednego lub kilku narządów wewnętrznych (zapalenie mięśnia sercowego, płuc, opłucnej, wątroby z jej powiększeniem, powiększenie śledziony, niedokrwistość, skaza krwotoczna) i/lub OUN (zapalenie mózgu, opon mózgowo-rdzeniowych, rdzenia kręgowego, zapalenie wielonerwowe).
4. Toksoplazmoza wrodzona: zarażenie płodu w wyniku parazytemii T. gondii u kobiety w ciąży lub niedługo przed zapłodnieniem. Przebiega jako:
- samoistne poronienie, wewnątrzmaciczna śmierć płodu
- objawowe zarażenia płodu i noworodka (postać uogólniona z bardzo poważnymi następstwami rozwojowymi)
- postać uogólniona lub narządowa rozwijająca się w pierwszych miesiącach życia niemowlęcia
- odległa reaktywacja zarażenia w okresie młodzieńczym lub u młodych osób dorosłych, postać skąpoobjawowa lub bezobjawowa.
Najcięższe następstwa dla płodu niesie zarażenie w I (poronienie, śmierć płodu, ciężkie zaburzenia neurologiczne) i II (ciężkie zapalenie OUN z poważnymi zaburzeniami neurologicznymi) trymestrze ciąży. Nieleczona (także gdy zarażenie bezobjawowe) wykazuje tendencję do wielokrotnych reaktywacji, najczęściej w 2. i 3. dekadzie życia (zazwyczaj jako postać oczna).
Rozpoznanie
Badania pomocnicze
1. Badania mikrobiologiczne
1) badania serologiczne - stwierdzenie swoistych przeciwciał w surowicy u pacjentów immunokompetentnych:
- IgM - pojawiają się po tygodniu od inwazji, osiągają maksymalne stężenie po miesiącu i zwykle zanikają po upływie 6-9 miesięcy, mogą utrzymywać się przez wiele miesięcy lub lat od momentu zarażenia
- IgA - świadczą o niedawnym zarażeniu, zanikają wcześniej niż IgM (badanie trudniej dostępne, szczególnie przydatne w diagnostyce zarażenia u kobiet w ciąży i w postaci wrodzonej)
- IgG - maksymalne stężenie po upływie 2-3 miesięcy od zarażenia, utrzymują się przez całe życie. Gdy konieczne jest ustalenie czasu zarażenia (np. u kobiet w ciąży), oznacza się tzw. awidność (siłę wiązania z antygenem) przeciwciał IgG: przeciwciała o małej awidności świadczą o ostrej fazie toksoplazmozy; przeciwciała o dużej awidności o inwazji przed upływem ?20 tygodni.
2) identyfikacja pasożyta - u pacjentów w stanie immunosupresji, u płodu oraz u immunologicznie niedojrzałych noworodków i niemowląt (materiał: krew, płyn mózgowo-rdzeniowy, płyn owodniowy, popłuczyny oskrzelikowo-pęcherzykowe, płyn wewnątrzgałkowy lub fragment tkanki lub zajętego narządu): wyizolowanie pasożyta (hodowla i badanie mikroskopowe), wykrycie jego antygenów lub materiału genetycznego (metodą PCR)