Rocznie na terenie Europy dochodzi do 350–500 tys. nagłych zatrzymań krążenia (NZK)1. Coraz częściej u tych poszkodowanych zabiegi resuscytacyjne podejmują świadkowie zdarzenia. W miejscach publicznych nierzadko są dostępne zautomatyzowane defibrylatory zewnętrzne (ang. Automated External Defibrillator – AED), dlatego zespół ratownictwa medycznego (ZRM) coraz częściej przyjeżdża do resuscytacji prowadzonej z AED. Możesz znaleźć się w takim zespole. Czy wiesz, jak osoba przejmująca opiekę nad tym poszkodowanym powinna się zachować na miejscu zdarzenia?
fot. iStock
Jak zwiększyć przeżywalność, czyli co powinniśmy wiedzieć o AED?
Odpowiedź na pytanie, dlaczego szybkie przybycie zespołu ratownictwa medycznego na miejsce zdarzenia może negatywnie wpływać na przeżycie poszkodowanych w NZK, można znaleźć w artykule Jocelyn Berdowski, zatytułowanym Delaying a shock after takeover from the automated external defibrillator by paramedics is associated with decreased survival, opublikowanym na łamach „Resuscitation Journal”. Badaniem tym objęto przypadki użycia AED w Amsterdamie na przestrzeni czterech lat. W badaniu uwzględniono czas kolejnych defibrylacji po przybyciu ZRM względem oczekiwanego czasu dwóch minut. W grupie pacjentów z NZK w rytmach defibrylacyjnych (VF/pVT), u których podjęto resuscytację krążeniowo-oddechową (RKO) z wykorzystaniem AED, w 2/3 przypadków dochodziło do wydłużenia czasu pomiędzy wyładowaniami w związku z przekazaniem poszkodowanego ZRM. Opóźnienie to sięgało w niektórych przypadkach nawet ponad 2,5 minuty, co niestety wiązało się z niższą przeżywalnością (wahania w zakresie 21–62% w zależności od czasu dostarczenia kolejnych wyładowań). Nie ustalono, dlaczego powstały opóźnienia w utrzymaniu właściwych czasów kolejnych analiz rytmu i defibrylacji. Można przypuszczać, że były one związane ze zbyt długim przejściem z AED na defibrylator manualny, próbą intubacji i próbą uzyskania dostępu dożylnego, co odbyło się kosztem niewykonanej w odpowiednim czasie defibrylacji.
Rola publicznego dostępu do defibrylacji (ang. Public Access Defibrillation – PAD)
Według danych Fundacji Ratuj Życie w Polsce jest już dostępnych kilka tysięcy defibrylatorów AED w przestrzeni publicznej, a ich liczba wzrasta o kilkaset sztuk rocznie. O ich lokalizacji informuje m.in. darmowa aplikacja Staying Alive3. Dziś urządzenia te pojawiają się coraz częściej także w środkach transportu publicznego, prywatnych gabinetach czy podczas zabezpieczeń medycznych imprez i wydarzeń sportowo-kulturalnych. Ponadto dzięki porozumieniu Fundacji z Krakowskim Pogotowiem Ratunkowym w zachodniej Małopolsce każdy dyspozytor medyczny może sprawdzić lokalizacje AED na mapie w systemie wspomagania dowodzenia na etapie przyjmowania zgłoszeń o poszkodowanym, który nie oddycha (więcej: Gdy serce przestało bić)4. Zgodnie z projektem zmian w ustawie o Państwowym Ratownictwie Medycznym można się spodziewać, że docelowo takie rozwiązania będą wdrażane we wszystkich województwach, aczkolwiek obecnie nie ma przepisów obligujących administratorów obiektów użyteczności publicznej do posiadania defibrylatorów AED.
Przybycie ZRM lub zespołu resuscytacyjnego
Czy jako ratownicy medyczni, lekarze lub pielęgniarki systemu w ramach pracy w ZRM wiemy, jak modyfikować algorytm ALS w przypadku przejęcia opieki nad pacjentem podczas resuscytacji z AED? Czy przerwiemy resuscytację prowadzoną przez świadka zdarzenia, by potwierdzić NZK? Czy postąpimy tak samo, jeśli AED już dostarczył impuls defibrylacyjny?
Coraz częściej ZRM przyjeżdżają do poszkodowanego z NZK, u którego podstawowe zabiegi resuscytacyjne są już prowadzone przez świadków zdarzenia lub inne służby współpracujące z systemem Państwowego Ratownictwa Medycznego. Nierzadko w tych przypadkach podczas udzielania pomocy wykorzystywany jest defibrylator AED. W niektórych sytuacjach AED może być używany przez personel medyczny w placówkach opieki zdrowotnej (przychodnie, gabinety dentystyczne, a nawet niektóre oddziały szpitalne). Wówczas RKO prowadzi personel medyczny wyposażony w AED i inne urządzenia przydatne w resuscytacji, dlatego też zalecenia zawarte poniżej odnoszą się także do personelu szpitalnych zespołów ds. nagłych (ang. Medical Emergency Team – MET) lub zespołów resuscytacyjnych.
Aby uniknąć zbędnych przerw, a tym samym zwiększyć szanse poszkodowanego na przeżycie, warto się zastosować do wymienionych poniżej zaleceń.
Ocena stanu pacjenta- nie oceniaj rytmu, ani nie badaj tętna bezpośrednio po defibrylacji dostarczonej przez AED. Wykonuj RKO przez dwie minuty do czasu kolejnej analizy rytmu serca.
- jeśli AED wykonało defibrylację – nie przerywaj 2-minutowej pętli RKO. Zapytaj o to ratownika udzielającego pomocy i/lub sprawdź, czy urządzenie wyświetla taką informację.
- Nie przerywaj RKO na rzecz usuwania elektrod od AED – w tym momencie to nie jest najważniejsze. Według zaleceń Europejskiej Rady Resuscytacji „personel ZRM powinien pozostawić defibrylator AED podłączony na czas zabezpieczenia dróg oddechowych i uzyskania dostępu dożylnego. AED może pozostać podłączony do kolejnej oceny rytmu i wykonania defibrylacji, jeżeli jest wskazana, zanim zostanie zamieniony na defibrylator manualny” .
- jeśli przybyłeś na miejsce zdarzenia w trakcie oceny rytmu przez AED, a urządzenie zaleca wyładowanie i rozpoczyna ładowanie – wykonuj polecenia AED . W niektórych modelach AED możliwe jest wykonywanie uciśnięć podczas ładowania, w innych natomiast podjęcie uciśnięć podczas ładowania może przerwać ładowanie i opóźnić defibrylację. Wynika to ze stosowanych protokołów ciągłej oceny rytmu (nawet po decyzji i rozpoznaniu rytmu defibrylacyjnego).
- pamiętaj o bezpiecznej odległości od otwartych źródeł tlenu podczas defibrylacji z AED, podobnie jak podczas prowadzenia zaawansowanych zabiegów resuscytacyjnych z defibrylatorem manualnym.
- podawaj leki, pamiętając o całym postępowaniu resuscytacyjnym, a nie tylko o działaniach ZRM. Jeśli defibrylacja była wykonana już trzykrotnie (licząc wyładowania z AED oraz te dostarczone już przez ZRM) – podaj 1 mg adrenaliny i 300 mg amiodaronu IV/IO.
Znajomość sprzętu
Coraz częściej defibrylatory zautomatyzowane są zaopatrzone w szereg dodatkowych akcesoriów, które nie powinny nas zaskoczyć na miejscu zdarzenia. Należą do nich:
- połączone elektrody z czujnikiem siły nacisku; czujnik jako niezależny element zlokalizowany na klatce piersiowej poszkodowanego w trakcie uciśnięć
- zewnętrzne urządzenia do monitorowania jakości uciśnięć klatki piersiowej z wbudowanym metronomem, udzielające informacji zwrotnej w czasie rzeczywistym
- w pełni zautomatyzowane AED (z którymi można się spotkać także w Polsce) nie są zaopatrzone w przycisk wyładowania; po rozpoznaniu rytmu do defibrylacji i naładowaniu energii – odliczają czas i samoczynnie dostarczają impuls elektryczny.
Ułożenie elektrod
W niektórych przypadkach elektrod od AED nie można nakleić w typowej lokalizacji mostkowo-koniuszkowej np. ze względu na położenie wszczepialnego kardiowertera-defibrylatora (ang. ICD). Ułożenie elektrod może być wówczas zmodyfikowane do ułożenia przednio-tylnego lub do pozycji dwupachowej.
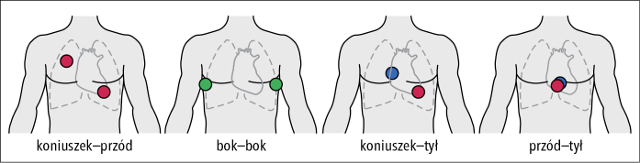 Rycina 1. Możliwe kombinacje umiejscowienia elektrod do defibrylacji.
Rycina 1. Możliwe kombinacje umiejscowienia elektrod do defibrylacji.
Sytuacje szczególne
W przypadku pacjentów z wszczepionym rozrusznikiem niektóre modele AED nie rozpoznają prawidłowo migotania komór (VF). W takiej sytuacji należy zwrócić szczególną uwagę na zapis EKG pacjenta po podłączeniu manualnego defibrylatora.
Kompatybilność sprzętu
Jeśli defibrylator manualny jest tego samego producenta co AED, przełączenia elektrod do defibrylatora manualnego można dokonać dość szybko.
Obecnie na rynku dostępne są urządzenia kilku producentów defibrylatorów manualnych występujących w ambulansach oraz kilkunastu producentów AED, które obecnie nie mają uniwersalnej wtyczki. Warto pomyśleć o specjalnych przejściówkach pomiędzy wybranymi producentami AED, które są już dostępne na polskim rynku. Znając lokalizacje i modele poszczególnych defibrylatorów AED w swoim rejonie operacyjnym, można się przygotować na taką sytuację.
 Rycina 2. Adaptery do elektrod samoprzylepnych różnych producentów.
Rycina 2. Adaptery do elektrod samoprzylepnych różnych producentów.
Pacjent–resuscytacja–zespół
Wykonując medyczne czynności ratunkowe podczas akcji resuscytacyjnej, staramy się m.in. minimalizować przerwy w uciśnięciach klatki piersiowej, dbać o ich wysoką jakość oraz – przy rytmach defibrylacyjnych – wykonywać sprawne i bezpieczne defibrylacje. W związku z dużą liczbą czynności, które należy wykonać po przyjeździe ZRM, takich jak udrożnienie dróg oddechowych, rozpoczęcie tlenoterapii, uzyskanie dostępu donaczyniowego czy przygotowanie leków, warto rozważyć zaangażowanie osoby prowadzącej uciśnięcia w sposób prawidłowy do dokończenia 2-minutowej pętli, jeśli tylko ta osoba nie jest zbyt zmęczona. Liczba członków zespołu resuscytacyjnego w tych warunkach może się więc czasowo zmieniać w zależności od decyzji kierownika ZRM. Skoro przeszkoleni świadkowie zdarzenia (czasami są to ratownicy KPP [kwalifikowana pierwsza pomoc] lub personel medyczny podmiotów działalności leczniczej) prowadzili dotychczas dobrej jakości RKO, a liczebność ZRM jest ograniczona do dwóch lub trzech osób, warto rozważyć poproszenie ich o pomoc w pierwszych minutach akcji resuscytacyjnej.
Podsumowanie
Rola łańcucha przeżycia polega nie tylko na zaplanowaniu działań na poszczególnych etapach, ale także na umożliwieniu dobrej organizacji pracy poszczególnych osób i sprawnego przejęcia i kontynuowania resuscytacji, szczególnie gdy podczas RKO używa się defibrylatora AED. W takiej sytuacji przeżywalność pacjentów w NZK jest uzależniona od wiedzy i umiejętności ZRM.
Piśmiennictwo
- Perkins G.D. i wsp.: European Resuscitation Council Guidelines for Resuscitation 2015: Section 2. Adult basic life support and automated external defibrillation. Resuscitation Journal 2015; 95: 81–99
- Berdowski J. i wsp.: Delaying a shock after takeover from the automated external defibrillator by paramedics is associated with decreased survival. Resuscitation Journal 2010; 81 (3): 287–292
- Strona internetowa Staying Alive: http://www.stayingalive.org/pl.php.
- Kołton R.: Kiedy serce przestaje bić; 14.11.2016r. http://www.mp.pl/ratownictwo/aktualnosci/153234,kiedy-serce-przestaje-bic
- Tłumaczenie własne z: Lott C. (red.): Advanced Life Support Course Manual ERC Guidelines 2015 Edition. European Resuscitation Council: 265–266
- Soar J. i wsp.: European Resuscitation Council Guidelines for Resuscitation 2015: Section 3. Adult advanced life support. Resuscitation Journal 2015; 95: 100–147


