Etiologia i patogeneza
1. Czynnik etiologiczny: VZV (p. Ospa wietrzna). U osób,
które przebyły pierwotne zakażenie VZV, wirus pozostaje w postaci utajonej w komórkach zwojowych korzeni grzbietowych i zwojach nerwów czaszkowych, a w sprzyjających
warunkach (zmniejszenie odporności) ulega reaktywacji.
2. Rezerwuar i droga przenoszenia: p. Ospa wietrzna.
3. Czynniki ryzyka: wiek >65 lat, zwłaszcza osoby w 8. i 9. dekadzie życia, nowotwory złośliwe, leczenie immunosupresyjne,
zakażenie HIV i inne przyczyny znacznego
upośledzenia odporności komórkowej; u dzieci ryzyko
większe, gdy kobieta przebyła ospę wietrzną podczas ciąży
(po 20. tyg.) – nie występuje wówczas ospa wrodzona, ale
VZV może ulec reaktywacji już w wieku dziecięcym.
4. Okres wylęgania i zakaźności: p. Ospa wietrzna.
Zakaźność dla osób z kontaktu jest znacznie mniejsza niż w przypadku chorego na ospę wietrzną; dotyczy głównie osób
wrażliwych na zakażenie VZV w razie kontaktu z wykwitami
pęcherzykowymi na odsłoniętych częściach ciała chorego.
Obraz kliniczny
1. Okres objawów zwiastunowych (70–80% przypadków):
ból w obrębie jednego dermatomu, ciągły lub przerywany,
częsty lub sporadyczny, piekący, kłujący, pulsujący,
czasem wyzwalany głównie przez dotyk; może dominować
świąd skóry lub uczucie mrowienia i inne parestezje; występuje w dzień i w nocy; pojawia się zwykle 3–4 dni przed
wykwitami skórnymi, niekiedy utrzymuje się ponad tydzień
po ich ustąpieniu; dodatkowo może wystąpić gorączka lub
stan podgorączkowy, złe samopoczucie, ból głowy.
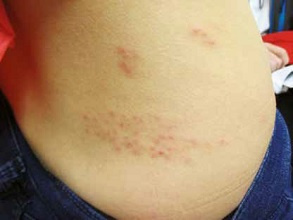
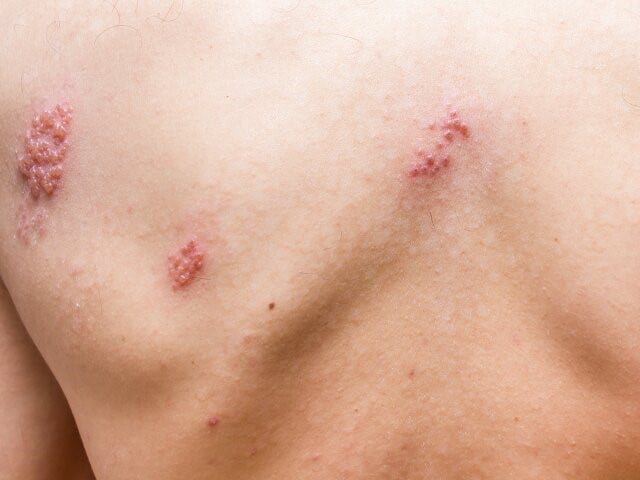
2. Okres zmian skórnych: polimorficzna osutka w obrębie dermatomu – początkowo rumieniowo-plamista
(utrzymuje się krótko, łatwo ją przeoczyć), następnie pojawiają
się skupiska grudek, z których po 1–2 dniach powstają
pęcherzyki wypełnione płynem surowiczym lub mętnym, a następnie krosty; po kolejnych 4–5 dniach pęcherzyki
pękają, pozostawiając bolesne nadżerki i owrzodzenia,
pokrywające się strupami (po upływie 7–10 dni). Nowe
wykwity pojawiają się rzutami przez ~7 dni. Po 3–4 tyg.
strupy odpadają; często pozostają blizny, odbarwienia lub
przebarwienia. Wykwity (nadżerki i drobne owrzodzenia)
mogą się pojawić na błonach śluzowych. W typowym
przebiegu wykwity występują w skupiskach na obszarze
unerwionym przez gałęzie nerwów czuciowych – jednego
dermatomu i jednej połowy ciała, najczęściej skóry tułowia
(w obrębie dermatomów od Th3 do L3) lub głowy, w okolicy
unerwionej przez nerwy czaszkowe: V (zwłaszcza pierwszą
gałąź V1), VII i VIII. Rzadziej zmiany w obrębie kończyn.
Osutce towarzyszą świąd i ból (podobne jak w okresie
zwiastunowym) oraz objawy ogólne (<20%) – gorączka,
ból głowy, gorsze samopoczucie, uczucie zmęczenia.
3. Inne objawy: niedowład (5–15%), najczęściej kończyn, w wyniku zajęcia nerwów ruchowych; szczególne
postaci: porażenie typu Bella (zajęcie nerwu VII – obwodowy
niedowład nerwu twarzowego), zespół Ramsaya Hunta
(zajęcie zwoju kolanka i nerwu VII – obwodowy niedowład
nerwu twarzowego i półpasiec uszny po tej samej stronie;
może towarzyszyć także zaburzenie wrażeń smakowych,
wydzielania łez i śliny).
4. Szczególne postaci kliniczne
1) półpasiec oczny – zmiany wzdłuż nerwu trójdzielnego
(zwłaszcza V1); obejmują skórę czoła, powiek oraz spojówkę i rogówkę oka; przebieg bywa ciężki; w rogówce
mogą powstawać owrzodzenia; nieleczony może prowadzić
do upośledzenia widzenia (nawet ślepoty) i porażenia
nerwu okoruchowego
2) półpasiec uszny – zmiany wzdłuż nerwów obwodowych
zwoju kolanka, obejmują skórę małżowiny usznej i okolicę zamałżowinową, przewód słuchowy zewnętrzny,
błonę bębenkową, a towarzyszy im silny ból ucha, szum
uszny, niedosłuch i zawroty głowy (zajęcie nerwu VIII),
może się pojawić także obwodowe porażenie nerwu VII
(zespół Ramsaya Hunta)
3) półpasiec rozsiany – głównie u chorych na chłoniaka
Hodgkina lub chłoniaki nie-Hodgkina
(40%); osutka może obejmować całą skórę, przypomina zmiany w ospie
wietrznej, ale towarzyszy jej ból; często zapalenie płuc,
wątroby i mózgu
4) półpasiec nawracający (≤5%) – może wskazywać
na nowotwór złośliwy lub zaburzenia odporności komórkowej.
Rozpoznanie
Badania pomocnicze
P. Ospa wietrzna Wskazane u chorych z upośledzoną odpornością, w postaciach o nietypowym przebiegu lub w przypadkach wątpliwych.
Kryteria rozpoznania
W przypadkach typowych u osoby, która chorowała wcześniej na ospę wietrzną, rozpoznanie ustala się na podstawie charakterystycznego obrazu klinicznego.
Rozpoznanie różnicowe
1. Ból w okresie zwiastunowym (zwłaszcza trwający
dłużej): inne przyczyny bólu o takiej lokalizacji.
2. Wykwity skórne: opryszczka zwykła (HSV), kontaktowe
zapalenie skóry, toksyczne zapalenie skóry, wykwity
po mnogich ukąszeniach przez owady.
3. Postać rozsiana: ospa wietrzna, rozsiana postać
opryszczki zwykłej, osutka alergiczna, liszaj pokrzywkowy,
trądzik pospolity.
4. Postać oczna lub uszna: zakażenie HSV, róża.
Leczenie
Leczenie przeciwwirusowe
1. Chorzy z prawidłową odpornością i w wieku ≥50 lat
lub gdy występuje umiarkowany lub silny ból, lub osutka
jest co najmniej umiarkowana bądź zlokalizowana poza
tułowiem: acyklowir p.o. 800 mg 5 × dz. przez 7–10 dni
albo walacyklowir p.o. 1000 mg co 8 h przez 7 dni. Leczenie
należy rozpocząć jak najszybciej po pojawieniu się osutki
(najlepiej w 1. dobie).
2. Chorzy z upośledzoną odpornością, po przeszczepieniu
narządu, z nowotworem złośliwym lub z rozsiewem
narządowym półpaśca: acyklowir 10 mg/kg mc. i.v.
(500 mg/m2 pc.) co 8 h (zasady podawania acyklowiru
i.v. – p. Ospa wietrzna). Gdy stan chorego się poprawi (nie
pojawiają się nowe wykwity, objawy kliniczne ustępują, w tym zmniejsza się nasilenie bólu), można kontynuować
leczenie p.o. do czasu poprawy stanu odporności.
Leczenie objawowe
Leczenie przeciwbólowe:
1) ból słaby lub umiarkowany – paracetamol lub NSLPZ,
ew. dodatkowo słaby analgetyk opioidowy (np. tramadol)
2) ból silny – należy rozważyć silny opioid (np. fentanyl lub
buprenorfina w postaci plastra). Jeśli jest nieskuteczny,
można dodać 1 z leków: gabapentynę (p.o. początkowo
300 mg przed snem, stopniowo zwiększana do 3 × dz.,
maks. 3600 mg/d), pregabalinę (p.o. początkowo 75 mg
przed snem, stopniowo zwiększana do 2 × dz.; maks.
600 mg/d), amitryptylinę (początkowo 10 mg przed
snem, stopniowo zwiększana do maks. 150 mg/d), GKS
(wyłącznie w skojarzeniu z leczeniem przeciwwirusowym;
np. prednizon 20 mg 3 × dz. przez 4 dni, potem
stopniowo należy zmniejszać dawkę). W razie braku
poprawy w przypadku silnego i uporczywego bólu można
rozważyć blokady farmakologiczne.
Nie zaleca się miejscowych leków przeciwwirusowych,
antybiotyków ani leków przeciwbólowych w postaci pudru i papek.
Powikłania
Występują częściej u chorych z upośledzoną odpornością
komórkową.
1. Powikłania miejscowe
1) nerwoból poherpetyczny (20–50% przypadków,
częściej u osób w podeszłym wieku) – ból utrzymujący
się >30 dni od początku choroby albo pojawiający się
ponownie po 4 tyg.; czasem przez wiele miesięcy, a nawet
lat; często po postaci ocznej; leczenie przeciwbólowe
(p. Leczenie objawowe)
2) świąd poherpetyczny – może się utrzymywać wiele
miesięcy po ustąpieniu zmian skórnych i towarzyszyć
nerwobólowi lub jest jedynym objawem; ma podłoże
neuropatyczne
3) blizny, przebarwienia lub odbarwienia skóry
4) w półpaścu ocznym zapalenie spojówek, rogówki,
błony naczyniowej oka, nerwu wzrokowego.
2. Powikłania neurologiczne
1) aseptyczne zapalenie opon mózgowo-rdzeniowych – przebieg łagodny, ustępuje całkowicie bez leczenia w ciągu 1–2 tyg.; bezobjawowe zmiany w płynie
mózgowo-rdzeniowym charakterystyczne dla aseptycznego
zapalenia opon występują nawet w 1/3 przypadków
półpaśca u pacjentów z prawidłową odpornością
2) ostre zapalenie mózgu (rzadko) – występuje zwykle
kilka dni po pojawieniu się osutki (rzadziej kilka
tygodni przed lub po); czynniki ryzyka: upośledzona
odporność, zajęcie dermatomów unerwionych przez
nerwy czaszkowe, półpasiec rozsiany; ryzyko zgonu
do 25% zależnie od stanu odporności
3) przewlekłe zapalenie mózgu – prawie wyłącznie u chorych ze znacznym upośledzeniem odporności
komórkowej, zwłaszcza chorych na AIDS; występuje
kilka miesięcy po przebyciu półpaśca (u 30–40% chorych
bez postaci skórnej); rokowanie jest złe, przebieg
postępujący, prowadzi do zgonu
4) udar mózgu – rzadkie powikłanie półpaśca ocznego w wyniku odcinkowego zapalenia, zwężenia lub zakrzepicy
bliższej gałęzi tętnicy środkowej lub przedniej
mózgu; może wystąpić także u osób z prawidłową odpornością,
zwykle ~7 tyg. po zachorowaniu na półpasiec
(czasem do 6 mies.); śmiertelność 20–25%, pozostawia
trwałe uszkodzenia neurologiczne
5) zapalenie rdzenia kręgowego – rzadko, głównie u osób z upośledzoną odpornością komórkową (szczególnie
AIDS); najczęściej po półpaścu w okolicach unerwionych
przez nerwy wychodzące z odcinka piersiowego
rdzenia kręgowego, ale także u osób, które nie przebyły
półpaśca skórnego. Objawy: niedowłady (przy zajęciu
dróg ruchowych) w tym samym segmencie co zmiany
skórne i/lub utrata czucia (zajęcie dróg czuciowych)
poniżej zajętego dermatomu; pojawiają się ~12 dni
po pierwszych wykwitach. Ciężkie postaci to połowicze
uszkodzenie rdzenia kręgowego (zespół Browna-Séquarda)
lub całkowite poprzeczne uszkodzenie rdzenia.
Rokowanie jest niepewne.
6) zapalenie siatkówki – u osób immunokompetentnych
ostra martwica siatkówki; u chorych na AIDS:
zapalenie siatkówki, postępująca martwica obwodowa
siatkówki lub szybko postępująca herpetyczna martwica
siatkówki. Zazwyczaj po półpaścu ocznym (kilka
tygodni lub miesięcy) lub w czasie zmian skórnych; w miarę postępu choroba może objąć też drugie oko. W badaniu dna oka: ziarniste, żółtawe, niedokrwienne
zmiany, rozprzestrzeniające się i zlewające; siatkówka
może ulec odwarstwieniu. Postęp szybki, doprowadza
do zlewnej martwicy i w 75–85% do ślepoty.
7) porażenie nerwu twarzowego.
3. Rozsiew pozaneuronalny, wiremia, rozsiew
skórny – zwykle w ciężkich niedoborach odporności
komórkowej; w przypadku zajęcia narządów wewnętrznych
ryzyko zgonu jest duże.
Rokowanie
U chorych immunokompetentnych rokowanie co do wyleczenia jest dobre, ale często przez wiele miesięcy utrzymuje się ból poherpetyczny. U osób z upośledzoną odpornością i w przypadku powikłań ryzyko trwałych następstw i zgonu zależy od przebiegu (p. Powikłania).
Zapobieganie
Metody swoiste
Szczepienie ochronne:
1) przeciwko ospie wietrznej – p. Immunoprofilaktyka chorób infekcyjnych u dorosłych; podstawowa metoda profilaktyki
2) przeciwko półpaścowi – szczepionka przeznaczona dla
osób >50. rż., w Polsce niedostępna.
Metody nieswoiste
1. Izolacja (zwłaszcza od osób z grupy ryzyka): chorych z upośledzoną odpornością oraz chorych immunokompetentnych z postacią rozsianą półpaśca – przez cały czas
trwania choroby; chorych immunokompetentnych z postacią
zlokalizowaną półpaśca – do przyschnięcia wszystkich
wykwitów. Zakrycie zmian skórnych (np. ubraniem) – zmniejsza ryzyko zakażenia VZV osób kontaktujących
się z chorym.
2. Obowiązek zgłaszania do PSSE: nie ma.