Tłumaczyła lek. Iwona Rywczak
Komentarz: prof. dr hab. med. Jacek Wysocki, Katedra Profilaktyki Zdrowotnej Uniwersytetu Medycznego w Poznaniu
Szczepienia ochronne w Niemczech – system i przepisy prawne
Niemcy (81,7 miliona mieszkańców) są republiką federalną składającą się z 16 krajów związkowych podzielonych na 413 okręgów. Zgodnie z niemieckim prawem, kraje związkowe posiadają znaczną autonomię działania i zakres odpowiedzialności, co dotyczy również ochrony zdrowia. W każdym okręgu działa lokalny urząd publicznej opieki zdrowotnej (Gesundheitsamt), którego rolą jest wdrażanie przepisów prawnych obowiązujących w całych Niemczech i w danym kraju związkowym oraz udzielanie świadczeń zdrowotnych.
Lekarze mogą stosować szczepionki po dopuszczeniu ich do sprzedaży przez Państwowy Urząd Regulacyjny, Instytut Paula Ehrlicha, zgodnie z zarejestrowanymi wskazaniami. Lekarz może wybrać szczepionki dowolnego producenta, niezależnie od ceny preparatu. Szacuje się, że ponad 90% szczepionek podaje się w prywatnych placówkach opieki zdrowotnej, stosują je m.in. pediatrzy, lekarze rodzinni, ginekolodzy lub specjaliści medycyny pracy. Dodatkowo szczepienia oferują niektóre lokalne urzędy publicznej opieki zdrowotnej.
W Niemczech krajowe zalecenia dotyczące stosowania zarejestrowanych szczepionek opracowuje Stały Komitet ds. Szczepień Ochronnych (Ständige Impfkomission – STIKO). Nowe zalecenie zatwierdzone przez STIKO podlega ocenie Wspólnego Komitetu Federalnego (Gemeinsamer Bundesausschuss), który ma na tę procedurę 3 miesiące czasu (ryc. 1.). Komitet ten, będący głównym organem decyzyjnym w niemieckim systemie opieki zdrowotnej, wydaje prawnie wiążące dyrektywy. W przypadku braku zastrzeżeń, zalecenie STIKO nabiera mocy dyrektywy uprawniającej do refundacji szczepionki w ramach ustawowego ubezpieczenia zdrowotnego obejmującego około 90% populacji Niemiec. Zatem wszystkie szczepienia zalecane przez STIKO oraz związane z nimi czynności medyczne są bezpłatne. O zwrot kosztów do ubezpieczyciela zwraca się bezpośrednio lekarz. W przypadku szczepionek nieuwzględnionych w zaleceniach STIKO decyzja o refundacji koszt? szczepienia zależy od ubezpieczyciela (w marcu 2012 r. ustawowe ubezpieczenie zdrowotne świadczyło 145 firm). Po zatwierdzeniu nowego zalecenia przez STIKO, kraje związkowe zwykle przyjmują je jako obowiązujące na ich terenie wytyczne dotyczące szczepień (ryc. 1.). Jedynie szczepienia uwzględnione w zaleceniach federalnych są objęte programem przyznawania odszkodowań osobom poszkodowanych w wyniku zastosowania szczepionki. Za informowanie społeczeństwa o korzyściach wynikających ze szczepień odpowiadają kraje związkowe, a na szczeblu ogólnokrajowym – Federalne Centrum Edukacji Zdrowotnej (Bundeszentrale fűr gesundheitliche Aufklärung – BZgA). W Niemczech szczepienia nie są obowiązkowe, nie są również wymagane przy rekrutacji do szkół i przedszkoli.
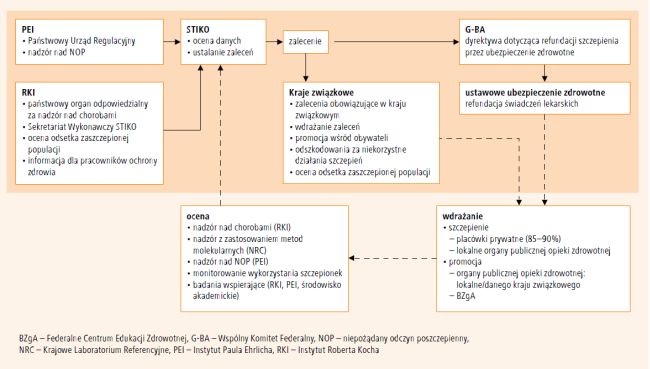
Ryc. 1. Proces opracowywania i wdrażania zaleceń dotyczących szczepień ochronnych w Niemczech
Niemiecki Stały Komitet ds. Szczepień Ochronnych
W skład STIKO wchodzi 12–18 członków, niepobierających za tę funkcję wynagrodzenia, powoływanych przez Ministerstwo Zdrowia na 3-letnią kadencję. Na kadencję 2011–2013 powołano 17 ekspertów z dziedziny pediatrii, medycyny rodzinnej, medycyny pracy, wirusologii, immunologii, epidemiologii, zdrowia publicznego i EBM. STIKO jest niezależnym zespołem doradczym, jego zalecenia nie są prawnie wiążące, lecz zgodnie z prawem stanowią podstawę do formułowania wytycznych dotyczących szczepień obowiązujących w krajach związkowych oraz dyrektyw Wspólnego Komitetu Federalnego. Sekretariat Wykonawczy STIKO ma siedzibę w Instytucie Roberta Kocha (RKI), będącym jednostką federalną odpowiedzialną za zapobieganie chorobom i kontrolę zachorowań w Niemczech. Każdego roku odbywają się co najmniej 2 zamknięte zebrania STIKO. W zebraniach tych, jako stali goście bez prawa głosu, uczestniczą przedstawiciele krajów związkowych, RKI, Państwowego Urzędu Regulacyjnego, BZgA, Wspólnego Komitetu Federalnego, Ministerstwa Zdrowia, Ministerstwa Spraw Zagranicznych i niemieckich sił zbrojnych. Przed powołaniem na członka STIKO, każdy ekspert musi złożyć deklarację dotyczącą potencjalnego konfliktu interesów, którą należy aktualizować przed każdym zebraniem Komitetu.
W przypadku zaistnienia potencjalnego konfliktu interesów w odniesieniu do konkretnej szczepionki lub konkretnego szczepienia, członek jest wykluczany z procesu podejmowania decyzji dotyczących szczepienia danym preparatem.
W celu opracowania nowych zaleceń lub szerszych aktualizacji zaleceń już istniejących, STIKO tworzy grupy robocze składające się z 2–4 członków STIKO, personelu Sekretariatu Wykonawczego lub RKI oraz ekspert? zewnętrznych, wyznaczanych przez STIKO (np. grupa robocza ds. szczepień przeciwko rotawirusom lub meningokokom grupy B). Na podstawie wytycznych STIKO grupa robocza przygotowuje wstępny projekt i przedstawia STIKO propozycje zaleceń.
Sekretariat Wykonawczy odpowiada za sprawy organizacyjne i naukowe. We współpracy z przewodniczącym STIKO przygotowuje spotkania i koordynuje procedurę zadawania pytań/składania wniosków ze strony środowiska lekarskiego i mediów dotyczących zaleceń STIKO i ich realizacji. W ramach wsparcia procesu podejmowania decyzji przez grupy robocze i STIKO, Sekretariat przeprowadza przeglądy systematyczne, metaanalizy i sporządza dokumenty wstępne w ścisłej współpracy z członkami STIKO. Po opracowaniu lub aktualizacji zaleceń kraje związkowe, Wspólny Komitet Federalny i towarzystwa naukowe (np. Niemieckie Towarzystwo Pediatryczne lub Niemieckie Towarzystwo Medycyny Ogólnej i Rodzinnej) mają 6 tygodni na przedstawienie komentarzy do projektu zaleceń. Po tym czasie zmiany zostają zatwierdzone poprzez publikację w „Biuletynie Epidemiologicznym” (Epidemiologisches Bulletin) RKI.
Opracowywanie zaleceń dotyczących szczepień – metodologia STIKO
Zalecenia STIKO, przepisy wewnętrzne, lista członków wraz z deklaracją potencjalnego konfliktu interesów oraz aktualna metodologia opracowywania zaleceń są dostępne na stronie internetowej www.stiko.de. Grupa robocza odpowiedzialna za metodykę przygotowała zestaw kluczowych zagadnień, do których należy się odnieść przy tworzeniu zaleceń. Zagadnienia te można podzielić na pięć kategorii: (1) charakterystyka drobnoustroju; (2) charakterystyka docelowej choroby; (3) charakterystyka szczepionki (efektywność/skuteczność, bezpieczeństwo); (4) strategia szczepień (np. number needed to vaccinate [liczba osób, które należy poddać szczepieniu, aby zapobiec jednemu niekorzystnemu punktowi końcowemu w określonym czasie]; odsetek zaszczepionej populacji konieczny do osiągnięcia celu szczepienia; potencjalny wpływ szczepienia na poziomie populacyjnym) oraz (5) wdrożenie zaleceń (możliwe przeszkody, akceptacja szczepienia w populacji, inne środki profilaktyczne; efektywność kosztowa szczepienia w razie dostępnej wiarygodnej analizy). Na koniec, opierając się powyższych pytaniach, STIKO ocenia ryzyko i korzyści oraz rozważa ogólne zainteresowanie opinii publicznej szczepieniami.
W 2011 roku STIKO wdrożył nową standardową procedurę działania (Standardvorgehensweise/ Standard Operating Procedure – SOP) opracowaną przez grupę roboczą ds. metodyki. Proces ten wsparła wymiana opinii z innymi krajowymi i międzynarodowymi technicznymi grupami doradczymi ds. szczepień podczas dwóch międzynarodowych warsztat? finansowanych przez Ministerstwo Zdrowia Niemiec.1 Zgodnie z SOP, pięć ww. kluczowych zagadnień pozostaje podstawą w procesie opracowywania zaleceń dotyczących szczepień opartych na wiarygodnych danych. SOP wymaga jednak, aby do większości zagadnień stosowano rygorystyczne metody systematyczne, w tym formułowanie pytań zgodnie z akronimem PICO (population-intervention-comparison-outcome – populacja-interwencja-porównanie-punkt końcowy), w odniesieniu do każdego ważnego lub krytycznego punktu końcowego związanego ze skutecznością lub bezpieczeństwem szczepionki oraz przeprowadzano przeglądy systematyczne. Ponadto w ocenie jakości dostępnych danych należy stosować system GRADE (Grading of Recommendations Assessment, Development and Evaluation).2 Poza ryzykiem i korzyściami dla poszczególnych osób, STIKO uwzględnia także korzyści i ryzyko na poziomie populacyjnym, na przykład oczekiwaną odporność zbiorowiskową lub zjawisko zastępowania drobnoustrojów objętych szczepionką innymi. W związku tym pod uwagę bierze się nie tylko badania z randomizacją, ale także badania obserwacyjne i dane z nadzoru, pod warunkiem ich odpowiedniej jakości.
Krajowy program rutynowych szczepień ochronnych
Krajowy Program Szczepień Ochronnych (PSO) zwykle ogłasza się raz w roku (najczęściej w lipcu) w „Biuletynie Epidemiologicznym” RKI, a w razie potrzeby dołącza się dodatkowe publikacje. PSO opublikowany w 2011 roku dla dzieci do 24. miesiąca życia i wszystkich osób w wieku >4 lat przedstawiono w tabeli 1. i 2. Program szczepień jest również dostępny w 15 językach (w tym po angielsku i po polsku) na stronie internetowej www.rki.de/impfkalender.
Tabela 1. Dzieci do ukończenia 2. roku życia
| Szczepienie | 2 mies. | 3 mies. | 4 mies. | 11–14 mies. | 15–23 mies. |
| tężec | G1 | G2 | G3 | G4 | |
| błonica | G1 | G2 | G3 | G4 | |
| krztusiec | G1 | G2 | G3 | G4 | |
| Hib | G1 | G2a | G3 | G4 | |
| poliomyelitis | G1 | G2a | G3 | G4 | |
| WZW B | G1b | G2a | G3 | G4 | |
| S. pneumoniae | G1 | G2 | G3 | G4 | |
| N. meningitides | G1 (>12. mż.) | ||||
| odra, świnka, różyczka | G1 | G2 | |||
| ospa | G1 | G2 | a W przypadku zastosowania szczepionki monowalentnej można nie podawać tej dawki. b Dzieciom matek z dodatnim HBsAg oraz z nieznanym statusem zakażenia WZW typu B pierwszą dawkę szczepionki podaje się w 1. dobie życia. 1–4 – numer dawki, G – szczepienie pierwotne, HBsAg – antygen powierzchniowy wirusa zapalenia wątroby typu B, Hib – Haemophilus Influenzae typu b, WZW – wirusowe zapalenie wątroby Uwaga: STIKO zwykle opowiada się za stosowaniem szczepionek skojarzonych, o wyborze preparatu decyduje jednak lekarz. Dane dotyczące sprzedaży szczepionek wskazują, że w ramach realizacji szczepień przeciwko błonicy, tężcowi, krztuścowi, Hib, poliomyelitis i WZW typu B większość lekarzy stosuje szczepionki wysoce skojarzone (5- lub 6-walentne). Zgodnie z aktualnymi zaleceniami dotyczącymi szczepień przeciwko odrze, śwince, różyczce i ospie wietrznej, jako pierwszą dawkę należy podać w trakcie jednej wizyty szczepionkę MMR i szczepionkę przeciwko ospie, natomiast jako drugą dawkę można zastosować szczepionkę czterowalentną (MMRV). |
Poza programem rutynowych szczepień, zalecenia STIKO obejmują również szczepienia ze specjalnych wskazań lub pewnych grup docelowych.3 Są to m.in. zalecenia szczepień przeciwko zapaleniu mózgu przenoszonemu przez kleszcze wszystkich osób narażonych na kontakt z kleszczem w rejonach endemicznych (np. południowe Niemcy), szczepień przeciwko S. pneumoniae lub grypie u osób z grup ryzyka, niezależnie od wieku, lub szczepień przeciwko wirusowemu zapaleniu wątroby typu B w pewnych grupach ryzyka (w tym narażonych na zakażenie w miejscu pracy).
Jeżeli szczepionkę dopuszczono do sprzedaży na rynku niemieckim, lecz nie jest ona ujęta w zaleceniach STIKO lub rozpatruje się jej włączenie do tych zaleceń, lekarz nadal może zastosować tę szczepionkę u pacjenta ze wskazań indywidualnych, jednak ubezpieczyciel może nie pokryć kosztów szczepienia.
Wyzwania w realizacji i ocenie Zaleceń
Organizacja szczepień ochronnych w Niemczech jest zdecentralizowana, dlatego realizacja zaleceń dotyczących szczepień i ocena ich efektów jest utrudniona. Po opublikowaniu zaleceń to od lekarzy prowadzących prywatną praktykę i od producentów zależy promowanie szczepień uwzględnionych w tych zaleceniach. Informowanie i edukacja obywateli w zakresie szczepień prowadzona przez organy publiczne zwykle mają charakter bierny. U dzieci, u których szczepienia są nieodłącznym elementem rutynowych wizyt u pediatry (w Niemczech zwykle do ukończenia 6. rż.), podanie szczepionki nie stwarza większych problemów, dlatego odsetek zaszczepionej populacji jest duży. Jednak w obowiązującym systemie młodzież (mimo wyznaczonych i refundowanych badań profilaktycznych, którym niestety ta grupa wiekowa nie poświęca wystarczającej uwagi lub w pełni się do nich nie stosuje) oraz osoby dorosłe to populacje, do których trudno dotrzeć, mimo dostępnych bezpłatnych szczepień. Przeprowadzenie szczepień w szkołach lub zorganizowanie kampanii szczepień potrzebnych do zaszczepienia przeciwko HPV dużego odsetka populacji lub przeprowadzenia u młodzieży szczepień wychwytujących przeciwko odrze w celu jej eliminacji jest raczej niemożliwe, ponieważ lokalne organy ochrony zdrowia nie posiadają odpowiednich środków, a interesy zaangażowanych podmiotów (instytucji świadczących ubezpieczenie zdrowotne, lekarzy, władz federalnych) są konkurencyjne.
Tabela 2. Dzieci ≥5. roku życia, młodzież i osoby dorosłe
| Szczepienie | 5–6 lat | 9–11 lat | 12–17 lat | ≥18. rż. | ≥60. rż. |
| tężec | A1 | A2 | A2 | A (ewent. N); szczepienie przypominające co 10 lat, w ramach najbliższej należnej dawki szczepienia Td podać jednorazowo dTpa lub w przypadku odpowiednich wskazań szczepionkę skojarzoną dTpa-IPV | |
| błonica | A1 | A2 | A2 | ||
| krztusiec | A1 | A2 | A2 | ||
| poliomyelitis | A1 | A1 | ewent. N | ewent. N | |
| WZW B | N | N | N | ||
| S. pneumoniae | Sa | ||||
| N. meningitides | N | N | N | ||
| odra | N | N | N | Sb | |
| świnka, różyczka | N | N | N | ||
| ospa | N | N | N | ||
| grypa | S (coroczne szczepienie) | ||||
| ludzki wirus brodawczaka (HPV) |
G1–G3 (standardowe szczepienie dla dziewcząt i młodych kobiet) |
a Szczepienie jednorazowe szczepionką polisacharydową, dawka przypominająca tylko w przypadku określonych wskazań. b Jednorazowe szczepienie (zwykle szczepionką skojarzoną przeciwko odrze, śwince i różyczce) dla wszystkich osób ≥18. rż., urodzonych po 1970 r., z nieznaną historią szczepień, nieszczepionych lub zaszczepionych w dzieciństwie tylko jedną dawką. 1–4 – numer dawki, A – szczepienie przypominające, dTpa – szczepionka skojarzona przeciwko błonicy (zmniejszona dawka toksoidu błoniczego), tężcowi i krztuścowi (bezkomórkowa, zmniejszona dawka antygenu pałeczki krztuśca), G – szczepienie pierwotne, HbSAg – antygen powierzchniowy wirusa zapalenia wątroby typu B, Hib – Haemophilus influenzae typu b, IPV – szczepionka inaktywowana przeciwko poliomyelitis, N – szczepienie wychwytujące, S – szczepienie standardowe, WZW – wirusowe zapalenie wątroby, Td – adsorbowana szczepionka tężcowo-błonicza zawierająca zmniejszoną dawkę toksoidu błoniczego przeznaczona dla młodzieży i dorosłych | |||
Odsetek zaszczepionej populacji w całym kraju zwykle ocenia się w momencie rekrutacji do szkół na podstawie raportów lokalnych organów ochrony zdrowia przesyłanych za pośrednictwem organów z danego kraju związkowego do RKI. Odsetek młodszych dzieci poddanych rutynowym szczepieniom jest zazwyczaj duży (>90%), a w ciągu ostatnich lat obserwuje się coraz większy odsetek dzieci zaszczepionych przeciwko odrze, śwince, różyczce i WZW typu B.4 Jednak przy braku rejestrów szczepień dane na temat terminowego podawania szczepionek w młodszych grupach wiekowych są ograniczone (daty szczepienia nie ocenia się w momencie rozpoczynania nauki w szkole). Szczególnie brakuje rutynowych danych dotyczących odsetka zaszczepionych wśród starszych grup wiekowych oraz konkretnych docelowych grup wiekowych (np. u których istnieją wskazania do szczepienia przeciwko HPV lub grypie). Brak takich danych utrudnia wybór odpowiednich działań komunikacyjnych, ocenę wpływu szczepień na poziomie populacyjnym lub interpretację zgłoszeń o bardzo rzadkich niepożądanych odczynach poszczepiennych. Jednak często do rozwiązania tych kwestii stosuje się rutynowe dane zgłaszane do ubezpieczyciela przez lekarzy w celu refundacji szczepień lub dane z ankiet telefonicznych. 4
Pewne choroby, którym można zapobiegać poprzez szczepienia, nie podlegają obecnie obowiązkowi zgłoszenia, dlatego RKI prowadzi dla kilku takich chorób m.in. nadzór epidemiologiczny z zaangażowaniem lekarzy z placówek prywatnych (dla ospy wietrznej i półpaśca), nadzór laboratoryjny (dla inwazyjnej choroby pneumokokowej) lub badania populacyjne (częstość występowania zakażeń HPV i rozkład poszczególnych typów wirusa). Dane krajowe dotyczące obciążenia daną chorobą i trendów zachorowań mają kluczowe znaczenie zarówno dla procesu opracowywania wiarygodnych wytycznych dotyczących szczepień, jak i oceny interwencji po jej wdrożeniu.
Piśmiennictwo
1. Matysiak-Klose D., Ahmed F., Duclos P., et al.: Report on the 1st international workshop on procedures for the development of evidence-based vaccination recommendations, Berlin, Germany, 22–23 November 2010. Vaccine, 2012; 30: 2399–2404
2. Guyatt G.H., Oxman A.D., Schűemann H.J., et al.: GRADE guidelines: A new series of articles in the Journal of Clinical Epidemiology. J. Clin. Epidemiol., 2011; 64: 380–382
3. STIKO. Empfehlungen der Ständigen Impfkommission (STIKO) am Robert Koch-Institut /Stand: Juli 2011. Epidemiologisches Bulletin, 30, 2011: 275–294. Online available at: www.stiko.de
4. Siedler A., Rieck T., Reuss A., et al.: Estimating vaccination coverage in the absence of immunisation registers – the German experience. Euro. Surveill., 2012; 17 (17)
Komentarz
prof. dr hab. med. Jacek Wysocki
Katedra Profilaktyki Zdrowotnej Uniwersytetu Medycznego w Poznaniu
Jak realizować szczepienia u dziecka wracającego z Niemiec?
Niemiecki program szczepień zapewnia uodpornienie przeciwko wielu chorobom zakaźnym, przy czym z uwagi na tendencję do ograniczenia liczby wstrzyknięć szeroko wykorzystuje się szczepionki wysoce skojarzone. Dziecko uodpornione zgodnie z powyższym programem jest lepiej chronione niż dziecko realizujące polski Program Szczepień Ochronnych (PSO), dlatego niewielkiego uzupełnienia wymaga tylko kilka szczepień. Trzeba jednak pamiętać o pewnych różnicach dotyczących rozmieszczenia poszczególnych dawek zgodnie z wiekiem dziecka.
Najważniejsza różnica dotyczy braku w niemieckim programie szczepienia przeciwko gruźlicy, co wynika przede wszystkim z odmiennej sytuacji epidemiologicznej. Zgodnie z Rozporządzeniem Ministra Zdrowia z dnia 18 sierpnia 2011 roku, poddanie się szczepieniu przeciwko gruźlicy jest obowiązkowe dla dzieci i młodzieży od dnia urodzenia do ukończenia 15. roku życia, dlatego szczepienie to należy uzupełnić do tego wieku u wszystkich dzieci powracających z Niemiec.1,2 Należy pamiętać, że poza rzadkimi przypadkami bliskiego kontaktu dziecka z chorym na gruźlicę przed szczepieniem BCG nie ocenia się odczynu tuberkulinowego. Ta opinia wyrażona w polskim PSO jest zgodna z opiniami ekspertów z innych krajów, którzy wskazują, że wielkość nacieku w teście tuberkulinowym nie koreluje ze skuteczną ochroną przed zakażeniem Mycobacterium tuberculosis, a test ten nie jest doskonałym narzędziem do różnicowania zakażenia dzikim prątkiem z reakcją na wcześniejsze szczepienie przeciwko gruźlicy. 3
W niemieckim PSO nie uwzględniono szczepienia przeciwko WZW typu B w 1. dobie życia. Należy jednak podkreślić, że w Niemczech zaleca się, aby u każdej ciężarnej po 32. tygodniu ciąży ocenić obecność antygenu HBs w surowicy. Dzieci urodzone przez kobiety HBsAg dodatnie w ciągu pierwszych 12 godzin życia otrzymują szczepionkę i immunoglobulinę anty-HBs. Po upływie 4 tygodni dzieciom tym podaje się drugą dawkę szczepionki przeciwko WZW typu B, a trzecią – najwcześniej 5 miesięcy po drugiej dawce. U kobiet, które do porodu zgłosiły się bez oznaczonego antygenu HBs, badanie to wykonuje się natychmiast po porodzie. Dalsze postępowanie zależy od uzyskanych wyników. Jeśli natomiast antygenu HBs nie można oznaczyć w 1. dobie po porodzie, dziecku należy podać szczepionkę przeciwko WZW typu B. W przypadku późniejszego stwierdzenia antygenu HBs u matki, w ciągu 7 dni po urodzeniu należy uzupełnić profilaktykę, podając dziecku surowicę anty-HBs. 4 Zawsze należy pamiętać o opisanych szczegółowych zaleceniach, ponieważ sposób uodparniania dziecka urodzonego w Niemczech zależy od sytuacji matki.
Zgodnie z niemieckim PSO nieco później podaje się dawkę przypominającą szczepionki przeciwko poliomyelitis (między 9. a 17. rż.), dlatego dzieciom wracającym do Polski (np. na rozpoczęcie nauki w szkole) może brakować tej dawki. Uwzględnienie dawki przypominającej szczepionki przeciwko poliomyelitis w polskim PSO jest zgodne z wytycznymi amerykańskiego Komitetu Doradczego ds. Szczepień Ochronnych (ACIP), zgodnie z którymi należy ją podać w wieku 4–6 lat, najlepiej przed rozpoczęciem nauki w szkole. 4
U dzieci wracających z Niemiec należy zwrócić uwagę na nieco inne ustawienie dwóch dawek szczepienia przeciwko odrze, śwince i różyczce. Pierwszą dawkę podaje się w wieku 11–14 miesięcy, a drugą w wieku 15–23 miesięcy. Dzieci, które otrzymały obie dawki szczepionki, nie muszą być szczepione w Polsce szczepionką potrójną w 10. roku życia.
Przy planowaniu szczepień u dzieci wracających z Niemiec należy też zwrócić uwagę, że zamiast szczepionki Td młodzież otrzymuje w Niemczech szczepionkę dTpa, ale w bardzo szerokim przedziale wiekowym, bo między 9. a 17. rokiem życia. W związku z tym w każdym przypadku należy najpierw dokładnie przeanalizować, jakie szczepionki dziecko już otrzymało – niezależnie od wieku – i dopiero wtedy opracować plan dalszego uodpornienia.
Patrząc na PSO obowiązujący w Niemczech, wydaje się, że byłby on także optymalnym programem dla dzieci w Polsce.
Piśmiennictwo do komentarza
1. Rozporządzenie Ministra Zdrowia z dnia 18 sierpnia 2011 r. w sprawie 1. obowiązkowych szczepień ochronnych. Dz. U. 2011, nr 182, poz. 1086
2. Załącznik do Komunikatu Głównego Inspektora Sanitarnego z dnia 26 października 2011 r. (poz. 71). Program Szczepień Ochronnych na rok 2012
3. Fine P.E.M., Sterne J.A.C., Pöninghaus J.M., Rees R.J.W.: Delayed-type hypersensivity, mycobacterial vaccines and protective immunity. Lancet, 1994; 344: 1245–1249
4. Mitteilung der Ständigen Impfkommission am Robert Koch-Institut. Empfehlungen der Ständigen Impfkommission (STIKO) am Robert Koch-Institut/Stand: Juli 2011. Epidemiologisches Bulletin, 2011; 30: 275–294
5. Poliomyelitis prevention in the United States. Updated Recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR, 2000; 49: RR-5: 1–22















