Skróty: PSO – program szczepień ochronnych, UE – Unia Europejska
Wśród 27 krajów Unii Europejskiej, które w sumie zamieszkuje około 500 milionów obywateli, każde z państw członkowskich powołało odrębne grupy lub instytucje doradcze do spraw szczepień ochronnych. Gremia te opracowują dla własnych rządów zalecenia, których zakres i sposób realizacji zależą od organizacji ochrony zdrowia, systemu administracji wewnętrznej i poziomu zamożności państwa. Zakres zaleceń dotyczących szczepień ochronnych uzależniony jest także od nakładów finansowych przeznaczanych na ten cel w budżetach centralnych lub regionalnych, a także od przyjętego w danym państwie sposobu refinansowania kosztów zrealizowanych świadczeń lub współfinansowania tych wydatków przez firmy ubezpieczeniowe.1
Organizacja i finansowanie programów szczepień
W krajach o zdecentralizowanej strukturze administracyjnej, takich jak Niemcy lub Hiszpania, za opiekę zdrowotną (w tym także za profilaktykę chorób zakaźnych) odpowiadają władze poszczególnych krajów związkowych (landów lub regionów autonomicznych). Stąd w tych krajach zachodzi konieczność dodatkowego koordynowania działań w zakresie programów profilaktyki chorób zakaźnych na poziomie krajowym. Niemiecki system opieki zdrowotnej prowadzony jest autonomicznie w 16 krajach związkowych (landach). Rejestracja i dopuszczenie do obrotu produktów farmaceutycznych należy jednak do kompetencji centralnych władz federalnych – federalnego Ministra Zdrowia – którego organ doradczy (komitet narodowy [STIKO]) współpracuje z Instytutem Roberta Kocha (p. także Opracowywanie i wdrażanie zaleceń dotyczących szczepień ochronnych w Niemczech). Zalecenia STIKO wymagają jednak zaakceptowania przez władze poszczególnych krajów związkowych. Akceptacja ta daje rodzicom dzieci prawo ubiegania się o zwrot kosztów szczepień za pośrednictwem ponad 400 programów ubezpieczeniowych dofinansowywanych z budżetu centralnego. Tylko 10% wydatków związanych ze szczepieniami jest finansowanych ze środków regionalnych, a pozostałe 90% poprzez ustawowo definiowane programy ubezpieczeniowe. Niewielka część świadczeń (ok. 10%) jest finansowana z dodatkowych polis ubezpieczeniowych.
Sposób rekomendowania szczepionek w poszczególnych krajach także się różni. Szwedzki Komitet Doradczy zaleca jedynie rodzaj szczepionki, a wybór konkretnego preparatu handlowego pozostawia w gestii lekarzy.
W Wielkiej Brytanii z kolei zlecenia opracowywane przez Joint Committee on Vaccination and Immunization (JCVI) są najpierw wdrażane na obszarze Anglii, a następnie przekazywane do wprowadzenia lokalnym władzom w Szkocji, Walii i Irlandii Północnej (p. także Modyfikacja polityki szczepień w Wielkiej Brytanii – rola analizy ekonomicznej). Brytyjski system opieki zdrowotnej, w tym także program szczepień ochronnych (PSO), jest scentralizowany i podporządkowany decyzjom National Health Services (NHS). Szczepienia są realizowane przez lekarzy podstawowej opieki zdrowotnej (lekarzy rodzinnych), u których są zarejestrowani wszyscy obywatele objęci opieką medyczną. Tylko niektóre szczepienia młodzieży (Td/IPV) realizują pielęgniarki w szkołach. Do wyłącznej kompetencji władz centralnych należy także dobór i zakup szczepionek, które wprowadzane są jednocześnie na obszarze czterech krajów Zjednoczonego Królestwa (Anglii, Walii, Szkocji i Irlandii Północnej). Władze lokalne mają niewielki wpływ na kształt i ewentualne modyfikacje krajowego PSO. Przed wdrożeniem zmian w PSO przeprowadza się konsultacje z przedstawicielami lekarzy podstawowej opieki zdrowotnej, gdyż ewentualne zmiany w polityce szczepień mogą wpływać na ich wynagrodzenia. Wszystkie szczepienia dzieci i młodzieży są nieodpłatne, choć nie są obowiązkowe.
Większość krajów UE prowadzi scentralizowaną politykę w zakresie szczepień ochronnych opartą na systemie publicznej opieki zdrowotnej, finansowanej ze środków rządowych. UE nie wypracowała dotąd wspólnej polityki w zakresie szczepień ochronnych. Opracowano i wdrożono natomiast ujednolicony proces rejestracji szczepionek, zgodnie z którym dopuszczenie danego produktu do stosowania na obszarze jednego z krajów UE zwalnia producenta tej szczepionki z obowiązku przeprowadzania badań przedrejestracyjnych w pozostałych krajach Wspólnoty.2
Profilaktyka choroby pneumokokowej i meningokokowej
Krajowe PSO w Europie różnią się przede wszystkim w zakresie zapobiegania zakażeniom pneumokokowym. Mogą one obejmować całą populację niemowląt i małych dzieci lub – tak jak w Polsce – wyłącznie dzieci z wybranych grup ryzyka. Ponadto w ramach PSO profilaktykę zakażeń pneumokokowych realizuje się według dwóch schematów szczepień podstawowych: 3+1 albo 2+1 (ryc. 1.).3
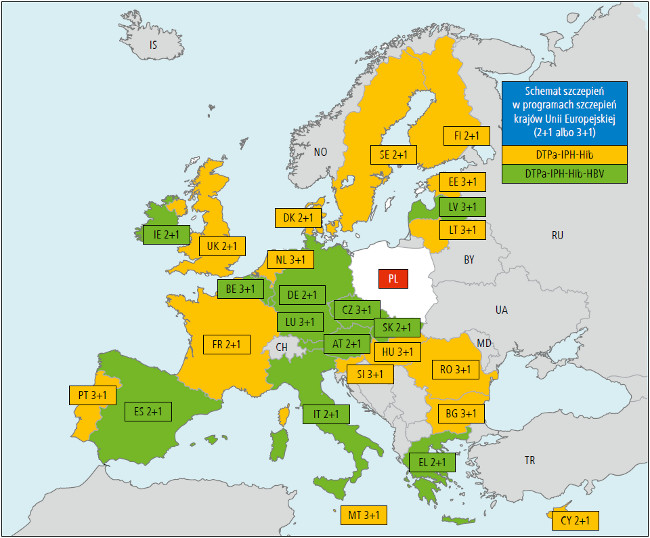
Ryc. 1. Schematy szczepień podstawowych DTPa-IPVHib oraz DTPa-IPV-Hib-HBV w krajach Unii Europejskiej (zazwyczaj determinują one podobny schemat szczepienia przeciwko pneumokokom)
Szczepienia przeciwko inwazyjnym zakażeniom meningokokowym są natomiast realizowane na terenie krajów UE według schematu 2+1, począwszy od wczesnego wieku niemowlęcego (w Grecji, Irlandii, Portugalii i Wielkiej Brytanii), lub poprzez podanie jednej dawki w 2. roku życia (Belgia, Cypr, Niemcy, Luksemburg, Holandia).4
Trzon programów szczepień – DTP, IPV, Hib i WZW typu B
Bazą wszystkich krajowych PSO jest profilaktyka błonicy (D), tężca (T), krztuśca (P), zakażeń wywoływanych przez Haemophilus influenzae typu b (Hib), poliomyelitis (IPV) oraz – w krajach endemicznego występowania tej choroby – wirusowego zapalenia wątroby (WZW) typu B.
Szczepienia przeciwko krztuścowi są realizowane z wykorzystaniem preparatów zawierających bezkomórkowy komponent krztuśca (Pa), a tylko w Polsce stosujemy nadal szczepionkę całokomórkową (Pw).5 Ze względu na dążenie do maksymalnego uproszczenia profilaktyki oraz aspekt ekonomiczny (koszt wizyt lekarskich, przechowywania i ewentualnej utylizacji szczepionek) w krajowych programach profilaktycznych wszystkich państw UE (a także Norwegii i Szwajcarii) – z wyjątkiem Polski – wprowadzono szczepionki wieloskładnikowe DTPa-IPV-Hib lub DTPa-IPV-Hib-HBV.6 Torują one drogę do stosowania powszechnej profilaktyki zakażeń pneumokokowych (zazwyczaj w podobnym schemacie podstawowym [ryc. 1.]) i meningokokowych, ograniczając liczbę wstrzyknięć do 2 lub maksymalnie 3 podczas jednej wizyty. Dążenie do minimalizacji liczby wkłuć wychodzi naprzeciw oczekiwaniom rodziców, dla których – jak pokazuje praktyka – problem liczby wstrzyknięć i związanego z nimi bólu oraz stresu dziecka jest jednym z najważniejszych.
Szczepionki 5-składnikowe zarejestrowano w Europie w latach 90. XX wieku, a 6-składnikowe w 2000 roku. Ich wprowadzenie do PSO krajów europejskich zwiększyło rozbieżności pomiędzy tymi programami ze względu na możliwość skorzystania z kilku różnych wariantów zastosowania tych preparatów. Choć w ramach realizacji profilaktyki WZW typu B w wielu krajach stosuje się szczepionkę 6-składnikową (DTPa-IPV-Hib-HBV [ryc. 1.]), to w krajach, w których rozpoczyna się ją w okresie poporodowym (np. w Bułgarii, Estonii, na Litwie), kontynuuje się szczepienia monowalentnym preparatem przeciwko WZW typu B, a pozostałe uodpornienia realizuje się szczepionką 5-składnikową (DTPa-IPV-Hib).
Różnice dotyczą także schemat szczepień podstawowych preparatami wysoce skojarzonymi. Za standardowy przyjmuje się schemat 3+1 wobec obu typów szczepionek wysoce skojarzonych zawierających DTPa (p. także Aktualne zasady stosowania szczepionek wysoce skojarzonych zawierających komponentę bezkomórkową przeciw krztuścowi (DTPa) u niemowląt i dzieci do 3. roku życia). W niektórych krajach stosuje się schemat 2+1 dla szczepionek 6-składnikowej (Włochy, Słowacja) lub 5-składnikowej (Szwecja, Dania, Finlandia [ryc. 1.]).7
Programy szczepień w krajach europejskich różnią się także pod względem wieku dzieci, w którym rozpoczyna się ich szczepienie preparatami zawierającymi DTP – w większości krajów UE (tab.) jest to 2. miesiąc życia, a w pozostałych jako wiek rozpoczęcia immunizacji przyjmuje się 3 miesiące. Krajowe zalecenia wskazują także różne odstępy pomiędzy dawkami szczepienia pierwotnego (1–2 mies.) oraz różny wiek zakończenia szczepień pierwotnych (4–6 mies.).
Duże rozbieżności dotyczą terminu podania dawki uzupełniającej (10–18 mies. po zakończeniu szczepienia pierwotnego), przy zaleceniach ustalających odstęp pomiędzy trzecią a czwartą dawką na co najmniej 6 lub 12 miesięcy (tab.). W trzech krajach czwartej dawki szczepienia DTP nie podaje się w 2. roku życia, ale po ukończeniu 2 lat (Estonia) albo w wieku 3 (Wielka Brytania) lub 4 lat (Irlandia).
Inne różnice
Tylko kilka krajów UE prowadzi powszechne szczepienia niemowląt przeciwko rotawirusom (Austria, Belgia, Luksemburg, Finlandia, a od 2013 r. rozpocznie je Wielka Brytania) oraz przeciwko ospie wietrznej (Austria, Cypr, Grecja, Hiszpania, Luksemburg, Łotwa, Niemcy i Włochy). Schemat jednodawkowy szczepienia przeciwko ospie wietrznej w ramach PSO nadal jest realizowany w Austrii, na Cyprze i na Łotwie. W pozostałych krajach (Grecja, Hiszpania, Luksemburg, Niemcy i Włochy) obowiązuje już schemat dwudawkowy, zgodnie z aktualnymi zaleceniami, opartymi na wynikach badań klinicznych oceniających efektywność szczepień.8
Tabela. Zasady stosowania szczepionek wysoce skojarzonych 5- i 6-składnikowych (DTPa-IPV-Hib, DTPa-IPV-Hib-HBV) w Europie
| Kraj | Schemat podstawowy szczepień | Wiek rozpoczęcia szczepienia pierwotnego (miesiące) | Wiek zakończenia szczepienia pierwotnego (miesiące) | Wiek podania dawki uzupełniającej (miesiące) |
| Austria | 2+1 | 2 | 4 | 11 |
| Belgia | 3+1 | 2 | 4 | 15 |
| Bułgaria | 3+1 | 2 | 4 | 16 |
| Czechy | 3+1 | 3 | 5 | 12 |
| Dania | 2+1 | 3 | 5 | 12 |
| Estonia | 3+1 | 3 | 6 | >24 |
| Finlandia | 2+1 | 3 | 5 | 12 |
| Francja | 3+1 | 2 | 4 | 16–18 |
| Grecja | 3+1 | 2 | 6 | 15–18 |
| Hiszpania | 3+1 | 2 | 6 | 15 |
| Holandia | 3+1 | 2 | 4 | 11 |
| Irlandia | 3+0* | 2 | 6 | 4 lata* |
| Islandia | 2+1 | 3 | 5 | 12 |
| Litwa | 3+1 | 2 | 6 | 18 |
| Luksemburg | 3+1 | 2 | 4 | 13 |
| Łotwa | 3+1 | 2 | 6 | 12–15 |
| Malta | 3+1 | 2 | 4 | 18 |
| Niemcy | 3+1 | 2 | 4 | 11–14 |
| Norwegia | 2+1 | 3 | 5 | 12 |
| Polska | ||||
| Portugalia | 3+1 | 2 | 6 | 18 |
| Rumunia | 3+1 | 2 | 6 | 12 |
| Słowacja | 2+1 | 2 | 4 | 10 |
| Słowenia | 3+1 | 3 | 5 | 18 |
| Szwajcaria | 3+1 | 2 | 6 | 15 |
| Szwecja | 2+1 | 3 | 5 | 12 |
| W. Brytania | 3+0* | 2 | 4 | 3 lata* |
| Węgry | 3+1 | 2 | 4 | 18 |
| Włochy | 2+1 | 2 | 4 | 11 |
| * bez dawki uzupełniającej; w takich przypadkach w ostatniej kolumnie wpisano wiek podania kolejnej dawki przypominającej | ||||
Szczepienia przeciwko odrze, śwince i różyczce (MMR) są realizowane we wszystkich krajach UE, a pierwszą dawkę szczepienia podstawowego podaje się pomiędzy 11. a 18. miesiącem życia dziecka. Drugą dawkę MMR zaleca się pomiędzy 13. a 24. miesiącem życia w Austrii, Czechach, Francji i Niemczech, w 3. do 4. roku życia – na Malcie, w 3. do 5. roku życia w Wielkiej Brytanii, a w 3. do 6. roku życia w Hiszpanii. Natomiast na Cyprze oraz w Grecji drugą dawkę MMR podaje się dzieciom w wieku 4–6 lat, a w Irlandii w wieku 4–5 lat. Dzieci we Włoszech, Luksemburgu, Portugalii i Słowenii szczepienie MMR kończą w wieku 5–6 lat, w Finlandii w 6. roku życia, a na Litwie w wieku 6–7 lat. Mali Łotysze i Rumuni drugą dawkę MMR otrzymują w wieku 7 lat, a Szwedzi w wieku 6–8 lat. W Polsce i na Słowacji drugą dawkę MMR podaje się w wieku 10 lat, na Węgrzech w wieku 11 lat, w Bułgarii w wieku 12 lat, w Belgii w wieku 10–13 lat, a w Estonii w wieku 13 lat.9 Tylko dzieci w Niemczech oraz Luksemburgu zamiast szczepionki MMR mogą otrzymać czteroskładnikową szczepionkę MMRV, zawierającą dodatkowo atenuowany wirus ospy wietrznej.10
Analizując różnice w realizacji podstawowych szczepień przeciwko chorobom zakaźnym w poszczególnych krajach UE, zauważamy, jak istotnym problemem jest ewentualne ujednolicenie programów profilaktycznych na całym kontynencie. Rozwiązanie to jest szczególnie ważne w obliczu narastającego swobodnego przepływu obywateli UE w ramach układu z Schengen.
Polski program szczepień na tle innych krajów Unii Europejskiej
Polski PSO na tle programów profilaktycznych innych krajów UE wyróżnia się przede wszystkim:
- jedynie ograniczonym, a nie powszechnym dostępem do bezpłatnych bezkomórkowych szczepionek przeciwko krztuścowi (DTPa);
- większą liczbą wstrzyknięć u dzieci w pierwszych dwóch latach życia wynikającą z zakupu na potrzeby PSO szczepionek pojedynczych lub nisko skojarzonych;
- schematami szczepień dla szczepionek nieskojarzonych (np. IPV), które utrudniają dostosowanie realizacji szczepień dzieci wyjeżdżających lub powracających z zagranicy.
W 2010 roku ponad 560 000 Polaków wyjechało do Wielkiej Brytanii, 455 000 do Niemiec, 125 000 do Irlandii, 108 000 do Holandii, a 92 000 do Włoch (ryc. 2.). Wyjazdy i powroty często dotyczą rodzin z małymi dziećmi. Dodatkowym problemem jest przybywanie do Polski imigrantów z Azji i Europy Wschodniej (ryc. 3.). Wiąże się to z tworzeniem zagrożeń epidemiologicznych i możliwością przywlekania chorób rzadko już występujących w Polsce (np. błonicy, odry, gruźlicy).
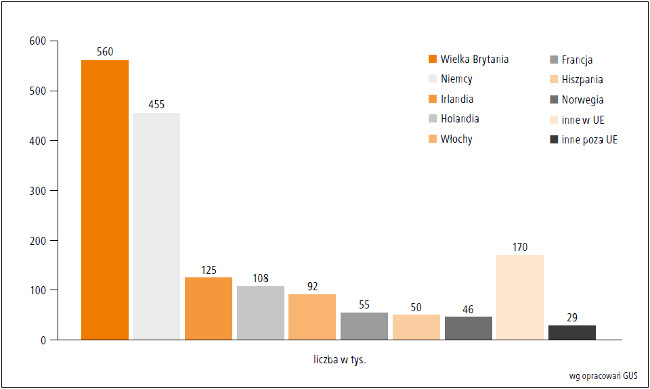
Ryc. 2. Podstawowe kierunki emigracji Polaków w 2010 roku
Rodzi się zatem pytanie o przyszłość naszego PSO. W 2011 roku rozszerzono wskazania do szczepień przeciwko pneumokokom w grupach ryzyka (dodano wszystkie wcześniaki). Kolejny oczekiwany krok to objęcie tym szczepieniem wszystkich niemowląt.
To oczekiwane rozszerzenie zakresu immunoprofilaktyki prawdopodobnie wymusi redukcję dotychczasowej liczby wstrzyknięć (3 podczas jednej wizyty), ponieważ wydaje się, że większość rodziców nie zgodzi się na 4 ukłucia dziecka na jednej wizycie. Konieczne będzie zatem zastąpienie kilku dotychczas stosowanych preparatów szczepionkami 5- lub 6-składnikowymi zawierającymi DTPa.
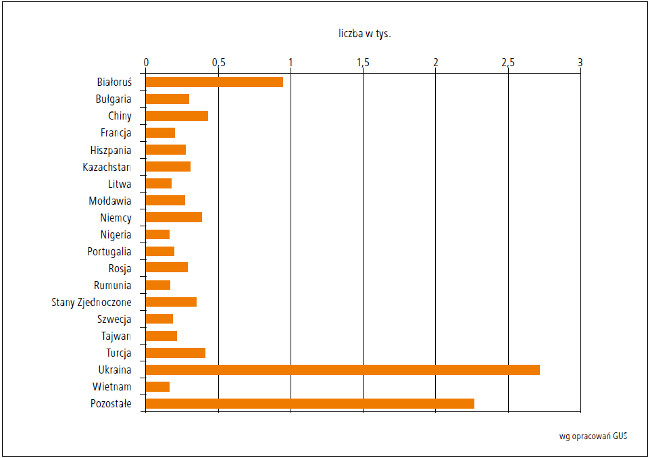
Ryc. 3. Imigranci w Polsce według kraju pochodzenia
Wydaje się, że w naszych warunkach optymalnym schematem stosowania szczepionek wysoce skojarzonych zawierających DTPa jest schemat 3+1 rozpoczynany w 2. miesiącu życia. Stosowany w niektórych krajach europejskich schemat 2+1 opóźnia bowiem poddanie pierwszej dawki szczepionki przeciwko krztuścowi (nawet o ponad 6 tygodni), a druga dawka kończąca szczepienie pierwotne przypada na wiek 5–6 miesięcy, co powoduje, że niemowlę w pierwszym półroczu życia pozbawione jest optymalnej ochrony przed zakażeniem Bordetella pertussis. Tymczasem krztusiec nadal jest poważnym zagrożeniem dla zdrowia i życia nieuodpornionych młodych niemowląt. Najnowsze badania epidemiologiczne tej choroby w Polsce wykazują 61-krotnie większą zapadalność na krztusiec niż sugerują oficjalne zgłoszenia (74 318 przypadków w stosunku do 1228 oficjalnie zgłoszonych zachorowań). W badaniu tym wykazano, że zapadalność na krztusiec wynosi 201,1 przypadku/100 000/rok (95% CI: 133,9–302,0).11
Biorąc pod uwagę ciężki przebieg krztuśca i zgony z powodu tej choroby w grupie najmłodszych niemowląt, w Polsce wydaje się konieczne kontynuowanie szczepień, poczynając od ukończenia 6. tygodnia życia, jak również optymalnie szybkie podanie trzech dawek DTP w celu zapewnienia możliwie najwyższego poziomu ochrony.
Podsumowanie
Powracając do problemu migracji całych rodzin w obrębie UE oraz postulatu ujednolicenia programów profilaktyki chorób zakaźnych, jedynym krokiem w tym kierunku jest centralna rejestracja szczepionek w UE oparta na wynikach badań klinicznych prowadzanych w wybranych krajach członkowskich. Niestety różnice w sytuacji epidemiologicznej oraz w możliwościach ekonomicznych poszczególnych krajów, uniemożliwiają obecnie opracowanie jednolitego „europejskiego” programu szczepień.
W większości krajowych PSO za optymalny dla rozpoczęcia wszystkich szczepień uznaje się wiek 2 miesięcy. Za najkorzystniejszy z ekonomicznego punktu widzenia uważany jest schemat 2+1, którego skuteczność kliniczna – w przypadku szczepionek wysoce skojarzonych zawierających DTPa – wymaga jednak potwierdzenia w wieloośrodkowych badaniach klinicznych z randomizacją, obejmujących dostatecznie dużą populację dzieci (p. Med. Prakt. Pediatr. 4/2011, s. 25–27 – przyp. red.).
Piśmiennictwo
1. Sailsbury D.M., Sipka J.S.: Immunization i Europe – vaccines. Sounders Elsevier, 5 wyd., 2008: 1511
2. Sailsbury D.M., Sipka J.S.: Immunization i Europe – vaccines. Sounders Elsevier, 5 wyd., 2008: 1512
3. http://ecdc.europa.eu/en/activities/surveillance/euvac/schedules/Pages/pneumococcal_schedule.aspx
4. http://ecdc.europa.eu/en/activities/surveillance/euvac/schedules/Pages/meningococcal_vaccination.aspx
5. http://ecdc.europa.eu/en/activities/surveillance/euvac/schedules/Pages/pertussis_schedule.aspx
6. UNICEF&WHO Immunization Summary – a statistical reference containing data through 2010 (The 2012 edition) http://www.childinfo.org/immunization.html
7. Van Der Meeren O., Kuriyakose S., Kolhe D., Hardt K.: Immunogenicity of Infanrix hexa administered at 3,5 and 11 month of age. Vaccine, 2012; 30: 2710–2714
8. Shapiro E.D., Vazquez M., Esposito D. i wsp.: Effectiveness’ of 2 doses of varicella vaccine in children. J. Inf. Dis., 2011; 203: 312–315
9. http://ecdc.europa.eu/en/activities/surveillance/euvac/schedules/Pages/mmr_schedule.aspx
10. WHO: Europe Measles immunization coverage in the WHO Europe Region. Euro Immunization Monitor, 2009: Issue 4
11. Paradowska-Stankiewicz I.A. i wsp.: Current pertussis epidemiology in Poland – results of 2009–2011. Prospective Cohort Study ESPID 2012. http://www.kenes.com/espid2012/abstracts/PDF/801.pdf















