76-letnia kobieta została przyjęta do kliniki z powodu wielostawowych dolegliwości bólowych oraz nawracającego wysięku, dotyczącego głównie lewego stawu kolanowego.
Choroba rozpoczęła się 2 lata wcześniej bólem stawów rąk (zwłaszcza międzypaliczkowych bliższych), stawów łokciowych i stawów kolanowych oraz drętwieniem kończyn górnych. Następnie dołączył się obrzęk stawów rąk i stawów kolanowych, zaczęły się pojawiać, początkowo bolesne, guzki podskórne w okolicy stawów rąk, łokci i na przedramionach. Chorą hospitalizowano na oddziale reumatologicznym, gdzie rozpoznano chorobę zwyrodnieniową stawów i osteoporozę oraz zastosowano leczenie niesteroidowym lekiem przeciwzapalnym (NSLPZ) i kalcytoniną łososiową. Wkrótce z powodu wysięku w lewym stawie kolanowym wykonano ambulatoryjnie punkcję tego stawu i uzyskano krwisty, niezapalny płyn, z pojedynczymi fragmentami chrząstki w osadzie. Po kilku miesiącach wykonano kolejną punkcję, tym razem kaletki podbarkowej po stronie prawej, i usunięto podobnie krwisty, tym razem zapalny płyn, bez kryształów i czynnika reumatoidalnego, z przewagą odsetkową limfocytów i monocytów w rozmazie. Od tamtego czasu wysięk w lewym stawie kolanowym nawracał jeszcze 6-krotnie, a pobierany płyn miał charakter krwisty i niezapalny.
Przy przyjęciu stwierdzono:
- nasilone dolegliwości bólowe w stawach barkowych i w stawie kolanowym lewym, drętwienie palców rąk, okresowo całych kończyn górnych
- strumektomia z powodu wola guzkowego tarczycy 41 lat temu
- leczenie operacyjne torbieli jajników i histerektomia 44 lata temu
- dwukrotne złamanie typu Colesa (obustronne) po upadku, ostatnie 6 lat temu
- zapalenie żył powierzchownych kończyn dolnych 2 lata temu
- obniżenie wzrostu o 7 cm (w porównaniu z pomiarem przed 6 miesiącami)
- wskaźnik T w badaniu densytometrycznym wykonanym ambulatoryjnie bezpośrednio przed przyjęciem: dalsza część kości promieniowej - 3,93, szyjka kości udowej - 1,12
- nałogom zaprzecza
- Wywiad rodzinny w kierunku chorób reumatycznych, układu sercowo-naczyniowego, metabolicznych, nowotworowych - ujemny.
- wzrost 160 cm, masa ciała 74 kg (BMI 28,9 kg/m2)
- temperatura ciała 36,0°C
- tętno miarowe 74/min, ciśnienie tętnicze 145/80 mm Hg
- skóra sucha, łuszcząca się; blizny pooperacyjne
- teleangiektazje i żylaki kończyn dolnych
- wyczuwalne palpacyjnie drobne, niebolesne węzły chłonne szyjne
- obustronnie zanik mięśnia czworogłowego uda
- skrzywienie boczne oraz zwiększona kifoza w odcinku piersiowym kręgosłupa
- ograniczenie ruchomości i krepitacje towarzyszące ruchom w odcinku szyjnym kręgosłupa
- bolesność uciskowa, ruchowa i ograniczenie ruchomości w stawach ramiennych i barkowo-obojczykowych
- bolesność ruchowa w lewym stawie łokciowym
- obustronne zniekształcenie dalszego odcinka przedramienia (stan po złamaniach)
- obrzęk, bolesność uciskowa i ograniczenie ruchomości w prawym stawie nadgarstkowym, po stronie lewej ograniczenie ruchomości bez obrzęku
- obrzęk pojedynczych stawów międzypaliczkowych bliższych obu rąk, bolesność uciskowa stawów międzypaliczkowych dalszych, guzki Heberdena
- ograniczenie ruchów obrotowych w stawach biodrowych
- wysięk w lewym stawie kolanowym, torbiel podkolanowa; obustronnie trzeszczenia towarzyszące ruchom
- nieznaczny obrzęk w okolicy kostek, bolesność uciskowa stawów skokowych górnych
- brzeg przedni wątroby wyczuwalny palpacyjnie 4 cm poniżej prawego łuku żebrowego w linii środkowo-obojczykowej
- badanie neurologiczne: nerwy czaszkowe bez zmian, odruchy w kończynie górnej lewej nieco słabsze niż w prawej; czucie powierzchniowe osłabione na całej prawej kończynie górnej, zwłaszcza w odcinku dalszym
- OB po 1 godzinie 12 mm
- morfologia krwi obwodowej - hemoglobina 12,3 g/dl, erytrocyty 3,99 T/l, leukocyty 5,5 G/l, płytki 259 G/l; obraz odsetkowy - granulocyty obojętnochłonne 63%, limfocyty 35%, monocyty 2%
- białko C-reaktywne (CRP) 0 mg/l (norma <5)
- białko całkowite 70,6 g/l (norma 60-80); elektroforeza białek osocza: albuminy 65,5% (norma 57-68), globuliny alfa1 2,5% (norma 2-4), globuliny alfa2 7,5% (norma 5-10), globuliny beta 12,6% (9-13), globuliny gamma 11,9% (norma 10-20)
- glukoza w surowicy na czczo 5,6 mmol/l
- kreatynina w surowicy 57,4 µmol/l (norma 50-106)
- bilirubina całkowita 0,63 mg/dl (norma <1,10)
- cholesterol całkowity 5,95 mmol/l
- triglicerydy 2,0 mmol/l
- sód 143,9 mmol/l (norma 135-150)
- potas 4,23 mmol/l (norma 3,5-5,5)
- wapń całkowity 2,55 mmol/l (norma 2,2-2,8)
- AST 20,0 j./l (norma <31)
- ALT 17,0 j./l (norma <30)
- GGTP 12 j./l (norma 5-52)
- fosfataza zasadowa 89,0 j.m./l (norma 80-160)
- badanie ogólne moczu wynik prawidłowy
- EKG - rytm zatokowy miarowy 74/min, normogram, ujemny załamek T w III
- RTG klatki piersiowej w projekcji P-A (badanie wykonane ambulatoryjnie przed miesiącem): nieznacznie wydłużony łuk aorty z widoczną blaszką miażdżycową, skolioza w odcinku piersiowym kręgosłupa
- RTG stawów rąk w projekcji A-P (fot. 1): uogólniona osteoporoza, mierne zwężenie szpar stawów międzypaliczkowych, nadżerki brzeżne w stawach międzypaliczkowych dalszych II i IV po stronie prawej (strzałka), II i V po stronie lewej, w stawie międzypaliczkowym bliższym II po stronie lewej; geody z otoczką sklerotyczną w kościach nadgarstków; oddzielony fragment wyrostka rylcowatego kości promieniowej lewej
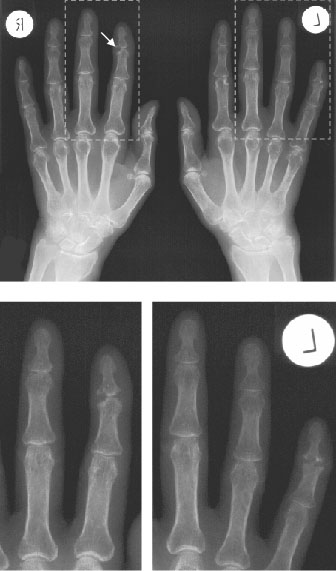
Fot. 1
- RTG stawów stóp w projekcji A-P: osteoporoza; poza tym bez istotnych zmian
- RTG stawów ramiennych w projekcji A-P
(fot. 2): geody z otoczką sklerotyczną w głowach kości ramiennych obustronnie (strzałka)
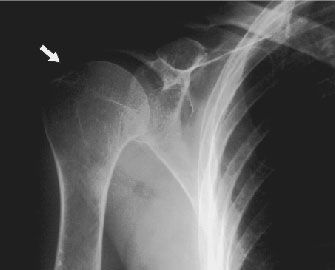
Fot. 2
- RTG stawów kolanowych w projekcji A-P i bocznej (fot. 3): obustronnie: zwężenie szpar stawowych w przedziale przyśrodkowym, zaostrzenie wyniosłości międzykłykciowych, osteofity, zwężenie przestrzeni rzepkowo-udowej, geody i nadżerki brzeżne na powierzchniach stawowych rzepki i kłykci kości udowej
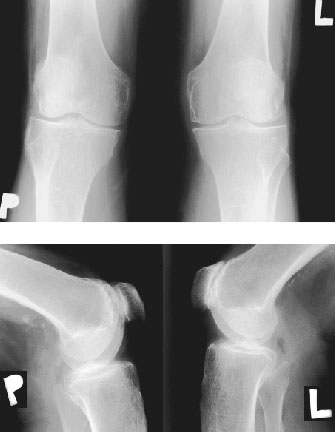
Fot. 3
- RTG stawów biodrowych w projekcji A-P
(fot. 4): obustronnie: zwężenie szpary stawowej, głównie w kwadrancie górno-przyśrodkowym, sklerotyzacja podchrzęstna, osteofity na brzegach powierzchni stawowych, po stronie prawej w stropie panewki geoda z otoczką sklerotyczną (strzałka)
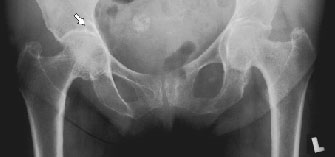
Fot. 4
- RTG odcinka szyjnego kręgosłupa w projekcji bocznej (fot. 5): zwężenie przestrzeni między trzonami kręgów C5 i C6 oraz C6 i C7, obniżenie wysokości trzonów kręgów, nieregularne obrysy z odczynem sklerotycznym C6 i C7
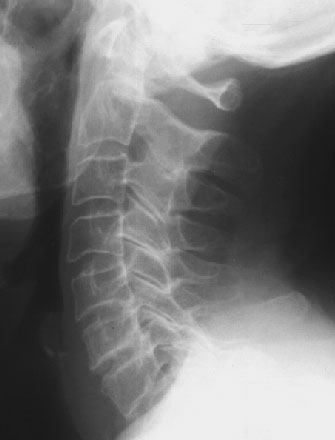
Fot. 5
- RTG odcinka piersiowego kręgosłupa w projekcji bocznej (fot. 6): zwiększona kifoza, trzony kręgowe "przejrzyste", obrysowane z widocznym pionowym beleczkowaniem; nieznaczne zmniejszenie wysokości trzonów Th5, Th6, Th7
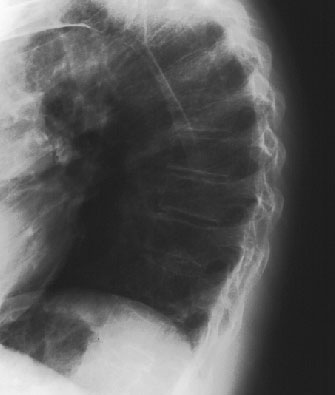
Fot. 6
- RTG odcinka lędźwiowo-krzyżowego kręgosłupa w projekcji bocznej (fot. 7): zwężenie przestrzeni między trzonami kręgów L5 i S1, sklerotyzacja powierzchni trzonów kręgów
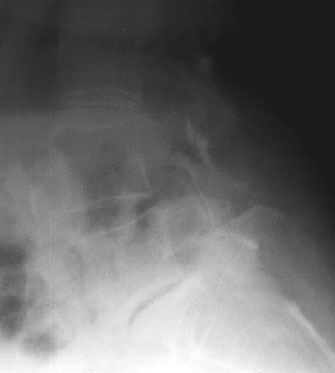
Fot. 7
- EMG kończyn górnych: obniżenie aktywności bioelektrycznej mięśni kończyny górnej lewej; obustronne uszkodzenie nerwów promieniowego, pośrodkowego i łokciowego średniego stopnia, większe po stronie lewej.
Jakie jest Twoje rozpoznanie wstępne i jakie powinno być dalsze postępowanie?
Rozpoznanie wstępne: choroba zwyrodnieniowa stawów
W rozpoznaniu różnicowym należy uwzględnić:
- reumatoidalne zapalenie stawów (RZS)
- reaktywne zapalenie stawów
- barwnikowe kosmkowo-guzkowe zapalenie błony maziowej
- hemofilię
- gruźlicę
- urazowy wylew do stawu (krwisty płyn w stawie barkowym nie musi mieć tej samej przyczyny co krwisty płyn w stawie kolanowym - możliwa koincydencja różnych przyczyn; dwukrotne złamanie Collesa i upadki w wywiadzie - trzeba wziąć pod uwagę różne możliwości)
- spondyloartropatię z zajęciem stawów obwodowych
- dnę moczanową
- chondrokalcynozę
- niedoczynność tarczycy
- nowotwór.
W celu uzupełnienia diagnostyki różnicowej wykonano następujące badania dodatkowe:
- czynnik reumatoidalny (RF) metodą lateksową - wynik ujemny, metodą Waalera i Rose
- wynik ujemny
- przeciwciała przeciwjądrowe - wynik ujemny
- przeciwciała przeciw cyklicznemu cytrulinowanemu peptydowi (aCCP) - 0,0 RU/ml (norma <5,0)
- kwas moczowy w surowicy - 140,8 µmol/l (norma 180-420)
- czas krwawienia - 3 min (norma 1-4); czas krzepnięcia 9 min 10 s (norma 6-12), INR 0,98 (0,8-1,2); aPTT 32 s (norma 27-35); czas trombinowy 16 s (norma <20)
- retikulocyty 5‰ (norma <15)
- żelazo w surowicy 108,1 µg/dl (norma 70-180); całkowita zdolność wiązania żelaza 380 µg/dl (norma 250-400); ferrytyna 56 µg/l (norma 30-350)
- TSH 2,0 µj.m./ml (norma 0,5-5,0); fT4 12,95 pmol/l (norma 12-40), fT3 7,0 pmol/l (norma 6-10)
- RTG stawów krzyżowo-biodrowych: nadmierna sklerotyzacja powierzchni stawowych
- badanie płynu stawowego uzyskanego z punkcji stawu kolanowego lewego: ilość płynu 20 ml; barwa jasnożółta; lepkość 3,0 cP (norma 3,0-10,0); odczyn Ropesa - strąt - zbity; przejrzystość - lekko mętny, liczba komórek 200/mm3; białko 2,99 g/dl; czynnik reumatoidalny - wynik ujemny, kryształy - nie stwierdzono; rozmaz płynu stawowego: granulocyty obojętnochłonne o jądrze segmentowanym 2%, limfocyty 73%, monocyty 19%, makrofagi 1%, synowiocyty 5%.
Rozpoznanie ostateczne: choroba zwyrodnieniowa stawów, osteoporoza
Za powyższym rozpoznaniem przemawiają:
- wiek chorej oraz dolegliwości bólowe dotyczące głównie dużych stawów, symetryczne, występujące zwłaszcza podczas ruchu
- drętwienie kończyn górnych, związane ze zmianami zwyrodnieniowo-wytwórczymi w odcinku szyjnym i piersiowym kręgosłupa
- obecność guzków Heberdena, bolesność uciskowa stawów międzypaliczkowych dalszych
- trzeszczenia towarzyszące ruchom w odcinku szyjnym kręgosłupa i w stawach kolanowych
- zmiany zwyrodnieniowo-wytwórcze na radiogramach kręgosłupa, stawów ramiennych (geody z otoczką sklerotyczną), kolanowych, biodrowych, stawów rąk (również obecność nadżerek [mogą występować w chorobie zwyrodnieniowej stawów] w stawach międzypaliczkowych dalszych)
- nieobecność wykładników stanu zapalnego w badaniach laboratoryjnych: morfologia krwi, OB i stężenie CRP w surowicy prawidłowe
- nieobecność wykładników stanu zapalnego, kryształów oraz cech typowych dla barwnikowego kosmkowo-guzkowego zapalenia błony maziowej (p. komentarz) w badaniu płynu stawowego
- nieobecność czynnika reumatoidalnego i przeciwciał aCCP w surowicy
- prawidłowe stężenie kwasu moczowego w surowicy, nieobecność guzków "dnawych", a na radiogramach stawów linijnych złogów pirofosforanu wapnia w chrząstce szklistej i włóknistej
- nieobecność cech spondyloartropatii seronegatywnej
- prawidłowe stężenie TSH i wolnych hormonów tarczycy
- prawidłowe parametry koagulologiczne; brak związku wysięku stawowego z upadkiem bądź urazem.
Pomimo wartości wskaźnika T dla szyjki kości udowej świadczącej o osteopenii (p. "Zastosowanie densytometrii i biochemicznych wskaźników przebudowy kości w ocenie osteoporozy. Stanowisko International Osteoporosis Foundation", Med. Prakt. 5/2001, s. 83-96 - przyp. red.) podtrzymano u chorej rozpoznanie osteoporozy, uwzględniając małą gęstość mineralną kości przedramienia, cechy uogólnionego zaniku kostnego widoczne na radiogramach, obniżoną wysokość trzonów kręgowych w odcinku szyjnym i piersiowym kręgosłupa oraz przebyte dwukrotnie złamanie kości przedramion.
Zastosowane leczenie
Zgodnie z najnowszymi wytycznymi dotyczącymi postępowania w chorobie zwyrodnieniowej stawów[2] i osteoporozie:[3]
- zalecono zmniejszenie masy ciała z uwagi na niekorzystny wpływ nadwagi na mechanikę stawów
- zastosowano paracetamol (2 tabletki po 500 mg rano, 1 tabletka w południe i 1 tabletka wieczorem), siarczan glukozaminy (500 mg 3 x dz.), lek rozluźniający mięśnie (tizanidynę 2 mg 3 x dz.), witaminę D3 (0,25 µg/d), wapń (500 mg/d) i bisfosfonian (1 tabletka rano na czczo 30 min przed jedzeniem)
- po usunięciu przez punkcję płynu z lewego stawu kolanowego wstrzyknięto dostawowo preparat zawierający kwas hialuronowy
- zalecono odpowiednią fizyko- i kinezyterapię
- po konsultacji ortopedycznej zdecydowano o przeprowadzeniu, w razie nawrotu wysięku w stawie kolanowym lewym, badania artroskopowego.
Z uwagi na nieco podwyższone ciśnienie tętnicze skurczowe przy przyjęciu i graniczne wartości ciśnienia tętniczego w trakcie hospitalizacji oraz cechy miażdżycy aorty na radiogramie klatki piersiowej zalecono regularną kontrolę ciśnienia tętniczego przez najbliższe 4 tygodnie w warunkach domowych, a także dietę ubogotłuszczową (ze względu na zwiększone stężenia cholesterolu całkowitego i triglicerydów) z ograniczeniem soli kuchennej.
Komentarz
W przedstawionym przypadku ustalenie ostatecznego rozpoznania nie było zadaniem łatwym, z powodu niezupełnie "podręcznikowego" obrazu klinicznego choroby. Obrzęk stawu nadgarstkowego, nawracający wysięk w stawie kolanowym i obecność płynu w kaletce podbarkowej mogłyby nasuwać podejrzenie, jako najbardziej prawdopodobnego, reaktywnego zapalenia stawów bądź RZS. W badaniach laboratoryjnych nie stwierdzano jednak żadnych wykładników czynnego, uogólnionego zapalenia. Chora nie odczuwała wyraźnej sztywności porannej, najsilniej wyrażone dolegliwości bólowe dotyczyły dużych stawów, a w obrębie rąk stwierdzano bolesność uciskową stawów międzypaliczkowych dalszych z miernie wyrażonym obrzękiem pojedynczych, niesymetrycznych stawów międzypaliczkowych bliższych. Nieobecność czynnika reumatoidalnego (z uwagi na wiek chorej jego obecność nie byłaby w tym przypadku zbyt silnym argumentem przemawiającym za rozpoznaniem RZS), a przede wszystkim nieobecność przeciwciał aCCP, które wykazują bliską 100% swoistość dla RZS, odegrały również pewną rolę w diagnostyce różnicowej.
Widoczne w obrazie radiologicznym nadżerki stawowe (spotykane w tzw. nadżerkowej postaci choroby zwyrodnieniowej stawów), obecne w stawach międzypaliczkowych dalszych, a więc w lokalizacji zupełnie nietypowej dla RZS, mogłyby zmuszać do różnicowania z przewlekłym dnawym zapaleniem stawów. W tym ostatnim jednak zwykle nie spotyka się uogólnionego zaniku kostnego, a ubytki osteolityczne mają kształt okrągławych, ostro obrysowanych nadżerek, przypominających często kształtem halabardę. Wczesnym umiejscowieniem dny moczanowej jest często staw śródstopno-paliczkowy I i staw międzypaliczkowy palucha, które u omawianej chorej nigdy nie były dotknięte procesem zapalnym i nie wykazywały zmian w obrazie radiologicznym. Chora nie miała guzków o cechach guzków dnawych, a obecne w wywiadzie podskórne, miękkie, początkowo bolesne guzki po krótkim czasie zniknęły. Prawidłowe stężenia kwasu moczowego w surowicy, nieobecność kryształów moczanu sodu oraz wykładników stanu zapalnego w badaniach płynu stawowego, jak również nieobecność nagłych, typowych napadów bólu i obrzęku stawów również czynią rozpoznanie dny moczanowej nieprawdopodobnym.
Obecność krwistego płynu stawowego może mieć różne przyczyny, natomiast z reumatologicznego punktu widzenia konieczne jest rozważenie możliwości występowania tzw. barwnikowego kosmkowo-guzkowego zapalenia błony maziowej (pigmented villonodular synovitis - PVNS). Jest to przewlekły proces zapalny dotyczący błony maziowej, którego charakterystyczną cechą jest rozrost synowiocytów mających cechy paranowotworowe oraz obecność nacieków z lipofagów i makrofagów obładowanych hemosyderyną. Następuje tworzenie się guzków i przerośniętych kosmków w obrębie błony maziowej stawów, pochewek ścięgnistych i kaletek stawowych. Według klasyfikacji WHO PVNS należy do niezłośliwych procesów nowotworopodobnych. Występuje najczęściej u kobiet w wieku 20-50 lat, ale jest spotykane również u mężczyzn, dzieci i osób w wieku podeszłym, zajmuje zwykle jeden staw, najczęściej kolanowy (80% chorych). Rozpoznanie choroby można ustalić na podstawie obrazu klinicznego, badań obrazowych (głównie RTG i tomografii rezonansu magnetycznego [MR]), artroskopii, badania histologicznego oraz badania płynu stawowego. Podstawowe badania laboratoryjne nie mają tu istotnego znaczenia. W badaniu radiologicznym obserwuje się cechy zwiększonej ilości płynu stawowego, zwężenie szpar stawowych oraz nadżerki zwłaszcza w obrębie kości małych stawów, czasami zwapnienia w zapalnie zmienionej błonie maziowej. W obrazach MR T1- i T2-zależnych stwierdza się typowe, choć nie patognomoniczne dla tej choroby guzki o zmniejszonej intensywności sygnału. Istotna w postępowaniu diagnostycznym jest artroskopia, która umożliwia uwidocznienie zmian makroskopowych błony maziowej. Jest ona pogrubiała, gąbczasta, z licznymi polipowatymi kosmkami pokrytymi brunatnokrwistą mazią. W trakcie zabiegu pobiera się materiał do badania histologicznego, w którym typowo stwierdza się nasiloną proliferację komórek powierzchni błony maziowej i jej podścieliska, obecne są liczne makrofagi obładowane hemosyderyną, lipofagi oraz wielokomórkowe synowiocyty.
Pomimo niezwykłej wagi i przydatności wymienionych metod diagnostycznych, rozpoznanie choroby często jest możliwe już na podstawie badania płynu stawowego. Jest on krwisty (także po odwirowaniu), zawiera liczne kosmki błony maziowej. Stwierdza się ponadto znaczną ilość osadu zawierającego głównie kosmki błony maziowej. Płyn ma charakter niezapalny, zawiera makrofagi oraz synowiocyty wielojądrowe obładowane hemosyderyną, często obecne w skupiskach, ponadto komórki paranowotworowe i sygnetowe (piankowate), czyli makrofagi wypełnione lipidami. Kryteria większe służące rozpoznaniu PVNS są następujące: krwisty charakter płynu, obecność licznych makrofagów zawierających hemosyderynę oraz obecność komórek pseudonowotworowych. Kryteria małe to: obecność olbrzymich komórek wielojądrowych, komórek piankowatych oraz kryształów lipidów. Konieczne jest spełnienie wszystkich kryteriów większych i przynajmniej jednego kryterium małego. W przypadku omawianej chorej rozpoznanie PVNS byłoby prawdopodobne, gdyby nie fakt, że w żadnym z badań krwistego płynu stawowego przeprowadzonych przed hospitalizacją nie stwierdzano obecności charakterystycznego dla tej choroby osadu komórkowego, natomiast uzyskany w trakcie pobytu w klinice płyn stawowy nie był krwisty i również nie zawierał komórek paranowotworowych ani makrofagów z hemosyderyną bądź komórek piankowatych. Biorąc pod uwagę nawrotowość obrzęku i wysięku stawowego, zalecono ewentualną artroskopię w przyszłości.
Zapamiętaj
Piśmiennictwo