Na podstawie: Saraladevi Naicker i wsp. The Novel Coronavirus 2019 epidemic and kidneys
Kidney International March 07, 2020 doi:10.1016/j.kint.2020.03.001
Skróty: SARS-CoV-2 – koronawirus wywołujący zespół ciężkiej ostrej niewydolności oddechowej, COVID-19 – choroba wywoływana przez wirus SARS-CoV-2, AKI – ostre uszkodzenie nerek, PCR – łańcuchowa reakcja polimerazy, SARS – zespół ciężkiej ostrej niewydolności oddechowej, MERS – bliskowschodni zespół oddechowy
Opracowanie: lek. Krzysztof Węgrzyn, Aleksander Chruściel, lek. Kamil Polok, lek. Jakub Fronczek, lek. Jacek Górka
Konsultował: prof. dr hab. n. med. Wojciech Szczeklik
Wprowadzenie
COVID-19 to nowo wykryta choroba zakaźna głównie układu oddechowego, wywoływana przez wirusa SARS-CoV-2. Powoduje zapalenie pęcherzyków oraz tkanki śródmiąższowej płuc. Choroba może zajmować również inne narządy, jak nerki, serce, przewód pokarmowy, układ krwiotwórczy czy nerwowy.
SARS-CoV-2 rozprzestrzenia się drogą kropelkową, przez kontakt bezpośredni, a być może również drogą fekalno-oralną. Czas inkubacji wirusa jest szacowany na 1–14 dni (średnio 3–7 dni).
Infekcję obserwowano w każdej grupie wiekowej, także u dzieci. Większość zakażeń ma przebieg łagodny z objawami grypopodobnymi W około 16–20% przypadków przebieg jest określany jako ciężki lub krytycznie ciężki.
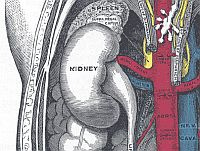
Wpływ infekcji COVID-19 na nerki
Według sprawozdań dotyczących infekcji SARS i MERS ostre uszkodzenie nerek (ang. acute kidney injury – AKI) rozwijało się w 5–15% przypadków; obserwowana śmiertelność wynosiła 60–90%.
Częstość AKI w przebiegu COVID-19 szacuje się na ok. 3–9%, jednak nowsze doniesienia sugerują, że zaburzenia funkcji nerek rozwijają się u większego odsetka zakażonych. W badaniach zaobserwowano, że albuminuria rozwija się u ok. 34% pacjentów już w pierwszym dniu od przyjęcia, natomiast proteinurię wykrywano u 63% chorych przez cały okres hospitalizacji. Zwiększone stężenie mocznika stwierdzono u 27% pacjentów oraz u 2/3 chorych, u których doszło do zgonu.
Według badania Chenga i wsp. u 44% spośród 710 hospitalizowanych pacjentów z COVID-19 występowała proteinuria i hematuria. U 26,7% chorych hematurię stwierdzono już przy przyjęciu. Częstość występowania zwiększonego stężenia kreatyniny i mocznika we krwi wynosiła odpowiednio 15,5% i 14,1%. Ostre uszkodzenie nerek stanowiło niezależny czynnik ryzyka zgonu u hospitalizowanych pacjentów.
Patogeneza uszkodzenia nerek
Dokładny mechanizm zajęcia nerek u chorych na COVID-19 jest niejasny. Istnieją hipotezy zakładające uszkodzenie nerek wskutek uruchomienia kaskady cytokin lub bezpośrednie uszkodzenie komórek przez wirusa.
Konwertazę angiotensyny oraz dipeptydylopeptydazę 4, enzymy wykazujące ekspresję na komórkach kanalików nerkowych, zidentyfikowano jako współuczestniczące w wiązaniu się odpowiednio SARS-CoV i MERS-CoV do komórek. W przebiegu infekcji zarówno wirusami SARS, jak i MERS wykrywano materiał RNA patogenu w miąższu nerki i moczu pacjentów. W badaniach Zhonga i wsp. wyizolowano materiał genetyczny wirusa SARS-CoV-2 z moczu zakażonego pacjenta.
Leczenie
Obecne leczenie COVID-19 przebiegającej z AKI koncentruje się na leczeniu objawowym oraz terapii nerkozastępczej. Dotychczas nie opracowano skutecznej celowanej terapii przeciwwirusowej.
Wszystkich pacjentów z potwierdzoną infekcją SARS-CoV-2 należy poddać izolacji. Do jej przeprowadzenia konieczne jest wyposażenie personelu w środki ochrony indywidualnej. W przypadku ciężko chorych pacjentów zaleca się pilne przyjęcie na OIT w wyznaczonych szpitalach.
COVID-19 u pacjentów z chorobami nerek
Kobiety w ciąży, noworodki, osoby w starszym wieku oraz pacjenci z chorobami towarzyszącymi, jak cukrzyca, nadciśnienie tętnicze i choroby sercowo-naczyniowe są bardziej podatni na infekcję i ciężki przebieg COVID-19. Dotychczas nie zaobserwowano wpływu COVID-19 na przebieg przewlekłej choroby nerek.
COVID-19 stanowi zagrożenie dla pacjentów dializowanych. Doświadczenia z Wuhan pokazują, że w tej populacji pacjentów występowały łagodniejsze objawy kliniczne, mniej nasilona limfopenia oraz mniejsze stężenie cytokin prozapalnych w surowicy, w porównaniu z innymi chorymi na COVID-19.
Postępowanie z pacjentem dializowanym
Chorzy z niewydolnością nerek są szczególnie podatni na zakażenie i mogą prezentować szerszy wachlarz objawów klinicznych. W stacjach hemodializ znacząco rośnie ryzyko transmisji zakażenia. Dotyczy to zarówno personelu, jak i samych pacjentów, członków ich rodzin i wszystkich innych osób mających z nimi kontakt.
Chińskie i tajwańskie towarzystwa nefrologiczne opracowały wytyczne dla oddziałów dializacyjnych na czas epidemii COVID-19. Podsumowanie tych wytycznych przedstawiono poniżej.
- Zespół, w skład którego wchodzą lekarze prowadzący dializę, pielęgniarki i technicy, należy przeszkolić w zakresie aktualnej wiedzy klinicznej na temat epidemii COVID-19; powinien też uzyskać informacje o zagrożeniu infekcją, sposobach profilaktyki zakażenia oraz wytycznych naukowych, rządowych oraz dyrekcji szpitala. Zaleca się sporządzenie listy wszystkich pracowników ośrodka hemodializ i jej przechowywanie.
- Należy zbierać i regularnie aktualizować dane na temat odbywanych podróży, zatrudnienia, kontaktów i przebywania w większych skupiskach każdego pracownika medycznego, dializowanych pacjentów, członków ich rodzin oraz innych osób przebywających w placówce.
- Konieczne jest stałe aktualizowanie i przekazywanie najnowszej wiedzy dotyczącej epidemii i opieki całemu personelowi medycznemu. Szkolenie może być prowadzone online.
- Aktywności w grupach – np. spotkania naukowe czy konsylia – należy ograniczać do minimum.
- Zaleca się, aby pracownicy spożywali posiłki osobno i o różnych porach. Przed posiłkiem trzeba zdjąć środki ochrony indywidualnej oraz umyć ręce pod bieżącą wodą. Rozmowy w trakcie posiłków należy ograniczyć do minimum.
- Pracownicy powinni prowadzić samoobserwację oraz informować kierownika zespołu na wypadek, gdyby u nich lub członków ich rodzin rozwinęły się objawy mogące sugerować zachorowanie na COVID-19.
- Należy podczas kontroli przy wejściu do stacji dializ wprowadzić: identyfikowanie pracowników, mierzenie temperatury ciała, izolację osób obciążonych ryzykiem zarażenia, mycie rąk, używanie właściwych maseczek (chirurgicznych lub N95), dezynfekcję aparatów, kontrolę przestrzegania standardów higieny i odpowiedniej klimatyzacji pomieszczeń.
- Przy wejściu do sali dializacyjnej pacjentów i osoby im towarzyszące należy zaopatrzyć w bezdotykowe środki odkażające. W trakcie dializy chorzy powinni nosić maseczki ochronne i unikać spożywania posiłków. Mogą ze sobą zabrać własną żywność w niewielkich ilościach, żeby zapobiec hipoglikemii w czasie zabiegu.
- Pacjentów z podejrzeniem COVID-19 lub z potwierdzoną chorobą należy umieścić w salach jednoosobowych z podciśnieniem w wyspecjalizowanych szpitalach. Jeżeli skończą się miejsca na salach jednoosobowych, zaleca się wprowadzenie poniższych zasad organizacji dializoterapii dla chorych w trakcie 14-dniowej kwarantanny.
- Pacjenci powinni być dializowani w swoim macierzystym centrum dializacyjnym.
- W celu zmniejszenia ryzyka transmisji wirusa nie należy zmieniać personelu w trakcie zabiegów hemodializy.
- Pacjentów wymagających interwencji chirurgicznej w celu uzyskania dostępu naczyniowego do dializy należy poddać badaniom w kierunku infekcji SARS-CoV-2. Zabiegi u pacjentów z podejrzeniem infekcji lub z potwierdzoną infekcją SARS-CoV-2 powinny być przeprowadzane w wyznaczonych do tego salach z zapewnioną odpowiednią ochroną dla personelu medycznego.
- Pacjenci nie powinni korzystać z transportu publicznego. Personel przewożący chorych ma być zaopatrzony w maski chirurgiczne lub N95.
- U wszystkich pacjentów z gorączką należy wykonać test na obecność SARS-CoV-2 i do czasu wykluczenia infekcji prowadzić zabieg dializy w ostatnim w danym dniu terminie.
- Należy unikać wchodzenia i wychodzenia w grupach razem z innymi pacjentami. Trasa, sposób i czas transportu przez personel przewożący pacjentów powinny być ustalone i stałe.
- Należy utrzymywać odpowiednią odległość pomiędzy dializowanymi pacjentami. Sale dializacyjne i poczekalnie powinny mieć zapewnioną odpowiednią klimatyzację.
- Cały personel bezpośrednio zaangażowany w opiekę nad pacjentem trzeba w pełni zaopatrzyć w środki ochronne, w tym wodoodporną odzież ochronną z długimi rękawami, czepki na włosy, okulary lub gogle, rękawiczki i maseczki medyczne (co najmniej chirurgiczne). Należy ściśle przestrzegać higieny rąk.
- Sprzęt, który mógł mieć kontakt z pacjentem lub jest potencjalnie zainfekowany, powinien być poddany dezynfekcji zgodnie ze standardowymi protokołami.
- Jeśli w ośrodku dializacyjnym zidentyfikowano przypadek zakażenia lub o znacznym prawdopodobieństwie zakażenia SARS-CoV-2, natychmiast należy przeprowadzić dezynfekcję oddziału. Pomieszczenia, w których przebywał zakażony pacjent, nie powinny być używane przez inne osoby do czasu ich dezynfekcji.
- Odpady medyczne od osób z potwierdzonym lub bardzo prawdopodobnym zakażeniem SARS-CoV-2 należy traktować jak odpady zakaźne i tak je unieszkodliwiać.
Strategie działania dla członków rodzin i osób zapewniających opiekę
- Członkowie rodzin mieszkający z dializowanymi pacjentami muszą się stosować do wytycznych udostępnionych pacjentowi w celu zapobiegania przenoszenia infekcji COVID-19 pomiędzy członkami rodziny i zachować ostrożność. Należy: kontrolować temperaturę ciała, zachowywać odpowiednią higienę osobistą, myć ręce i niezwłoczne zgłosić osoby potencjalnie zakażone do odpowiednich służb medycznych.
- Dializowani pacjenci, których członek rodziny lub osoba zapewniająca im opiekę poddani zostali kwarantannie, mogą być normalnie dializowani.
- Jeśli u członka rodziny lub u osoby opiekującej się pacjentem potwierdzi się zakażenie, dane o stanie pacjenta należy zaktualizować i postępować zgodnie z wymienionymi wcześniej standardami.