Tłumaczyła Małgorzata Wiesner-Spyrczyńska
Od Redakcji: Artykuł przygotowany na podstawie wykładu Autora na X Sympozjum „Dylematy etyczne w praktyce lekarskiej – jak lekarze powinni sobie radzić w trudnych sytuacjach i kto może w tym pomóc” (Kraków, 25 maja 2017 r.), zorganizowanym przez Medycynę Praktyczną i Towarzystwo Internistów Polskich, we współpracy z Polskim Towarzystwem Opieki Duchowej w Medycynie, Międzywydziałowym Instytutem Bioetyki Uniwersytetu Papieskiego Jana Pawła II w Krakowie, Komisją Etyki Lekarskiej Naczelnej Rady Lekarskiej, Okręgową Izbą Lekarską w Krakowie oraz American College of Physicians.
Jak cytować: Mueller P.S., Henriksen J.M.: Konsultacje etyczne w opiece zdrowotnej – perspektywa amerykańska. Med. Prakt., 2017; 10: e1–e5

Wstęp
Życie, dobre samopoczucie, choroba, osłabienie
fizyczne i śmierć to główne źródła obaw dla pacjentów i ich bliskich, ale także dla pracowników
opieki zdrowotnej i instytucji ochrony zdrowia.
Pacjenci oraz osoby zaangażowane w opiekę nad
nimi mogą się jednak różnić w poglądach, a także
wyznawać różne wartości, jeśli chodzi o te aspekty
(np. w zależności od stanu wiedzy, doświadczenia,
przekonań religijnych itp.), co wzbogaca wymiar
etyczny opieki zdrowotnej. W rezultacie pacjenci i ich bliscy, lekarze i inne osoby zaangażowane w opiekę mogą się nie zgadzać co do tego, czy dany
plan opieki jest właściwy.1
Sprawę jeszcze bardziej komplikuje fakt,
że ludzka pomysłowość doprowadziła do stworzenia
technicznie zaawansowanych metod leczenia
podtrzymującego życie, które dziś są szeroko stosowane,
takie jak mechaniczna wentylacja, hemodializa, czy wszczepialne stymulatory serca.
Korzystały z nich już miliony pacjentów. Niektórzy
pacjenci postrzegają jednak te metody jako
uciążliwe i odmawiają skorzystania z nich. Inni
pacjenci, którzy już są poddawani takim terapiom,
dochodzą do wniosku, że są one uciążliwe i życzą
sobie ich zaprzestania. Bliscy, lekarze oraz inni
opiekunowie mogą się nie zgadzać z tym życzeniem,
co prowadzi do dylematów etycznych.
Te dylematy rzeczywiście uwidoczniły się podczas
głośnych spraw w USA. Na przykład w czasie
sprawy Terri Schiavo (p. także Historia Terri Schiavo – aspekty etyczne i prawne oraz wnioski dla lekarzy – przyp. red.), osoby bliskie (mąż Terri, będący
jej pełnomocnikiem medycznym, a także jej
rodzice) nie zgadzały się na kontynuowanie sztucznego
nawadniania i odżywiania podtrzymującego
życie Terri, która nie była zdolna do samodzielnego
podejmowania decyzji.2 Typowe pytania, które
się pojawiają w takich sytuacjach, to: Kto decyduje,
gdy nie może tego zrobić pacjent? Czy zaprzestanie
leczenia podtrzymującego życie to umożliwienie
naturalnej śmierci, czy raczej forma zabójstwa?
Czy raz rozpoczęte leczenie podtrzymujące życie
musi być bezterminowo kontynuowane i nie można
go zaprzestać? Analizy etyczne oraz postępowania
sądowe w ciągu ostatnich 50 lat (w tym przed
Sądem Najwyższym USA) dały etyczne i prawne
podstawy dopuszczalności niepodejmowania lub
zaprzestawania leczenia podtrzymującego życie u pacjentów, którzy nie chcą być dłużej poddawani
takiej terapii.2-4
Wydarzenia te, wraz ze zjawiskiem starzenia
się i coraz większego zróżnicowania społeczeństwa,
przyczyniły się do narodzin etyki klinicznej.
Ponadto pojawiły się dylematy moralne i etyczne
wykraczające poza te związane z opieką terminalną,
np. obowiązek opieki podczas pandemii,
rozbieżności w medycynie czy niepokój związany z dylematami moralnymi u osób opiekujących
się chorymi. W odpowiedzi na te problemy i jako
sposób ich rozwiązania rozwinęły się konsultacje
etyczne w opiece zdrowotnej (znane też jako konsultacje w zakresie etyki klinicznej).
Etyka kliniczna i konsultacje etyczne w opiece zdrowotnej
Etyka kliniczna zajmuje się rozpoznaniem, analizą i rozwiązaniem problemów moralnych, które się
pojawiają w procesie opieki nad pacjentem. Celem
etyki klinicznej jest wyważenie zasad etycznych:
dobroczynności, nieszkodzenia, poszanowania
autonomii pacjenta oraz sprawiedliwości (p. Karta
Lekarza – zasady wykonywania zawodu lekarza w nowym tysiącleciu – przyp. red.). Pracownicy opieki medycznej mają obowiązek postępować z korzyścią dla pacjenta,
zapobiegać jego szkodom lub je minimalizować,
szanować autonomię pacjenta oraz traktować
go sprawiedliwie.5 Konsultacje etyczne w opiece
zdrowotnej to „zestaw usług świadczonych przez
osobę lub grupę osób w odpowiedzi na pytania
pacjentów, ich rodzin, pełnomocników, pracowników
opieki zdrowotnej lub innych stron zaangażowanych w opiekę nad pacjentem, którzy szukają
rozwiązania dylematu lub konfliktu rodzącego się w związku z wyznawanymi wartościami w procesie
opieki zdrowotnej”.6 Takie konsultacje to
podstawowa usługa w nowoczesnych placówkach
opieki zdrowotnej.
Istnieje kilka podejść do sposobu udzielania
konsultacji etycznych w opiece zdrowotnej: konsultacji
może udzielić pojedyncza osoba, mały zespół
i/lub komisja etyczna. Nie ma zgody co do tego,
które podejście jest najlepsze.7 Wybór zależy od danego
przypadku, zasobów i potrzeb danej placówki
albo od jeszcze innych czynników.1,8 W Mayo Clinic, instytucji zatrudniającej 63 000 pracowników (w tym 4600 lekarzy i naukowców) oraz świadczącej
usługi rocznie dla 1,3 miliona pacjentów w 3
głównych lokalizacjach oraz w ramach sieci szpitali
na Środkowym Zachodzie USA,9 wszystkie 3 podejścia
są stosowane – w zależności od przypadku,
miejsca i innych czynników.
Co ważne, Joint Commission – niezależna organizacja
non-profit, która akredytuje i certyfikuje
tysiące placówek opieki zdrowotnej w USA,
wymaga wdrożenia przez te instytucje mechanizmów
pozwalających rozwiązać problemy natury
etycznej pojawiające się w procesie opieki
nad pacjentami.10 Konsultacje etyczne stanowią
taki mechanizm. Aktualnie w placówkach opieki
zdrowotnej w USA udziela się corocznie dziesiątek
tysięcy konsultacji etycznych.11
Istotne efekty konsultacji etycznych w opiece zdrowotnej
Istnieją 4 istotne mierzalne wskaźniki do oceny
wartości konsultacji etycznych. Są to: etyczność,
satysfakcja, rozwiązanie konfliktu i edukacja.1,12
Etyczność oznacza stopień w jakim zalecenia konsultanta
ds. etyki są zgodne z ustalonymi normami i standardami etycznymi oraz w jakim stopniu
działania zespołu medycznego są zgodne z tymi
standardami. Z 4 wskaźników, etyczność jest najbardziej
swoista dla konsultacji etycznych w opiece
zdrowotnej i być może najważniejsza. Etyczność
ocenia się na podstawie wywiadów i analizy
dokumentacji medycznej przeprowadzonej przez
ekspertów w dziedzinie etyki.1
Pomiar satysfakcji – doświadczenia subiektywnego
– w celu oceny wartości konsultacji
etycznych ma swoje ograniczenia. Na przykład
zalecenia konsultanta ds. etyki, które są zgodne
ze standardami etyczności mogą rozczarować
osoby zaangażowane w opiekę nad pacjentem,
czego wynikiem będzie niska satysfakcja. Podobne
ograniczenia ma rozwiązanie konfliktu – w jakim stopniu, w ocenie osób zaangażowanych w opiekę nad pacjentem, dylemat etyczny został
rozwiązany. Na przykład konflikt może się utrzymywać
po konsultacji etycznej, w wyniku której
sformułowano zalecenia zgodne ze standardami
etyczności.1
Tak jak w przypadku każdej konsultacji klinicznej,
edukacja jest ważnym wskaźnikiem oceny
wartości konsultacji etycznej. Na przykład edukacja
zespołu medycznego w zakresie etycznych i prawnych podstaw zaprzestawania leczenia
podtrzymującego życie może w efekcie poszerzać
wiedzę osób zaangażowanych w opiekę nad pacjentem
oraz obniżyć poziom niepokoju moralnego
związanego z tą sytuacją. Nasze doświadczenie
pokazuje, że konsultacje etyczne w zakresie danego
zagadnienia oraz ukierunkowane programy
edukacyjne mogą prowadzić do zmniejszenia liczby
konsultacji etycznych w tym zakresie.13 Konsultacja
etyczna może także stanowić mechanizm
pozwalający na rozpoznanie dylematów, które
wymagają poszerzonej analizy wykraczającej
poza zakres konsultacji indywidualnej. Wśród
przykładów z naszej instytucji można wymienić
zaprzestanie leczenia za pomocą wszczepialnego
urządzenia wspierającego pracę serca (stymulatora,
kardiowertera-defibrylatora lub urządzenia
wspomagającego czynność lewej komory),3,4 altruistyczne
oddawanie narządów od przeszczepienia
przez grupę żywych dawców14 oraz sedację paliatywną w opiece terminalnej.16 Konsultacje etyczne
mogą także stanowić źródło tematów do badań
naukowych.
Chociaż konsultacje etyczne mogą obniżyć koszty
opieki (np. poprzez skrócenie pobytu na oddziale
intensywnej terapii17), to uniknięcie kosztów nie
powinno być głównym wskaźnikiem oceny wartości
konsultacji etycznych. Zalecenia konsultanta
ds. etyki, które są zgodne z wartościami i celami
pacjenta w zakresie opieki medycznej, a także
ze standardami etyczności mogą nawet generować
wyższe koszty (np. poprzez bardziej intensywną i kosztowną opiekę paliatywną).1
Konsultacje etyczne w Mayo Clinic – podejście i doświadczenie
W Mayo Clinic w Rochester w stanie Minnesota stosuje się zmodyfikowaną wersję podejścia do konsultacji etycznych, opisanego po raz pierwszy przez Jonsena, Sieglera i Winslade’a, opartego na 4 domenach.18,19 Te 4 domeny – wskazania medyczne, preferencje pacjenta, jakość życia oraz czynniki kontekstowe – są powiązane z wymienionymi wyżej zasadami etyki. Dla każdej domeny konsultant ds. etyki stara się odpowiedzieć na zestaw potencjalnie istotnych pytań (ryc.).
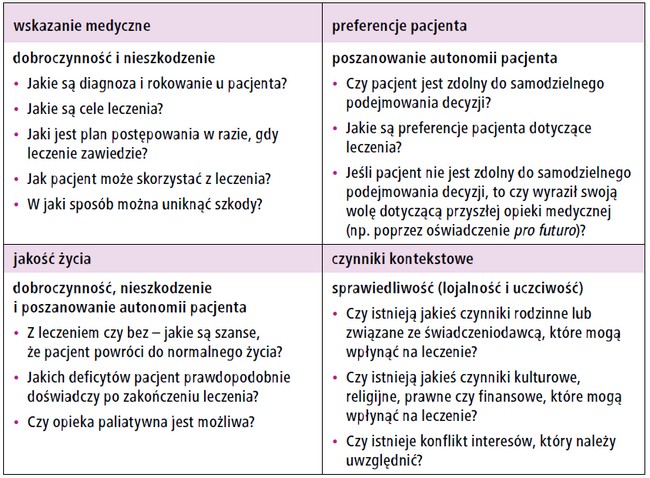
Ryc. Podejście do konsultacji etycznych oparte na 4 domenach związanych z zasadami etyki, wraz z przykładowymi pytaniami18
To wystandaryzowane i systematyczne podejście ułatwia
zebranie danych oraz analizę i rozpracowanie
danego przypadku. Konsultanci ds. etyki powinni
zaprosić wszystkie zainteresowane osoby, w tym
pacjentów i ich bliskich oraz pracowników opieki
zdrowotnej, do wzięcia udziału w konsultacji.8 W piśmiennictwie jest dostępny doskonały artykuł
przeglądowy na temat podejścia „4 domen” wraz z analizą przypadku.20
W Mayo Clinic każdy – pacjenci i ich bliscy,
lekarze, pielęgniarki, pracownicy opieki społecznej i inne osoby – mogą poprosić o konsultację
etyczną, która jest dostępna bezpłatnie całą dobę, 7 dni w tygodniu. Funkcję koordynatora ds. etyki w naszej instytucji pełni osoba o dużej wiedzy,
wyszkoleniu i doświadczeniu w zakresie etyki
(współautorka tego tekstu, Joan M. Henriksen).
Koordynator jest informowany o każdym przypadku i w zależności od stopnia trudności sprawy decyduje,
czy zajmie się nią w pojedynkę, zaangażuje
mały zespół czy powoła zespół wielodyscyplinarny. W każdym przypadku koordynator pracuje razem z osobą, która poprosiła o konsultację oraz z całym
zespołem opiekującym się pacjentem w celu zebrania informacji, sprecyzowania jakich wartości
dotyczy dana sprawa, dokonania krytycznej oceny
możliwych opcji działania oraz ułatwienia rozwiązania
konfliktu. Podobnie jak w przypadku każdej
konsultacji klinicznej, nasi konsultanci ds. etyki
zapisują swoje wnioski i zalecenia w dokumentacji
medycznej pacjentów. Zespół medyczny odpowiedzialny
za pacjenta może – ale nie musi – postępować
zgodnie z zaleceniami konsultanta ds. etyki.
Jednak z etycznego i prawnego punktu widzenia
zespół medyczny powinien postępować tak, jak
uczyniłby każdy rozsądny zespół po otrzymaniu
zaleceń.8
Ponadto prowadzimy bazę konsultacji etycznych w celu monitorowania działań i trendów oraz umożliwienia
doskonalenia procesu i uczenia się. W 2016
roku w naszym oddziale w Rochester dzielono 222
konsultacji w sprawach 212 pacjentów. Większość
(90%) tych pacjentów było hospitalizowanych i ponad
jedną trzecią (37%) stanowili pacjenci oddziału
intensywnej terapii. Tylko w przypadku 69 pacjentów
(31%) istniało oświadczenie pro futuro (np. poprzez
testament życia i pełnomocnika medycznego).
Konsultanci ds. etyki i konsultanci opieki paliatywnej
współpracowali ze sobą w ponad połowie
przypadków (54%).
Stopień zaawansowania konsultacji etycznych
jest różny. W naszej praktyce konsultacje w sprawach o niskim stopniu złożoności są proste,
angażują tylko jednego konsultanta (zwykle jest
nim koordynator ds. etyki) oraz wymagają minimalnego
nakładu czasu. Konsultacje w sprawach o średnim stopniu złożoności wymagają zebrania
informacji, zaangażowania jednego lub większej
liczby konsultantów ds. etyki oraz minimalnego
lub umiarkowanego nakładu czasu. W konsultacjach o wysokim stopniu złożoności mamy do czynienia z konfliktem oraz emocjonalnie obciążającymi i złożonymi decyzjami, w których podejmowaniu
uczestniczy cały wielodyscyplinarny zespół
ds. etyki, z co najmniej 5 interakcjami z osobami
zainteresowanymi; są one bardzo czasochłonne.
Spośród 222 konsultacji przeprowadzonych w 2016
roku około dwie trzecie (63%) stanowiły konsultacje o niskim stopniu, a jedna trzecia (35%) – o średnim stopniu złożoności. Tylko 5 konsultacji
(2%) stanowiły konsultacje o wysokim stopniu
złożoności.
Jak każda dziedzina, etyka kliniczna dynamicznie
się rozwija, dlatego konsultanci muszą
utrzymywać poziom swojej wiedzy i umiejętności i poszerzać je.1 Mimo że American Society for Bioethics
and Humanities zaleca zbiór podstawowych
kompetencji w zakresie konsultacji etycznych w opiece zdrowotnej,6 w USA nie istnieje żaden
uzgodniony program nauczania czy proces certyfikacji.
Niemniej osoby zainteresowane mogą
poszerzać swoją wiedzę i zdobywać doświadczenie w zakresie konsultacji etycznych na różne
sposoby, takie jak przeglądanie piśmiennictwa,
udział w kursach finansowanych przez dane towarzystwo
czy instytucję, treningi symulacyjne,
praktyka pod okiem doświadczonej osoby czy przegląd
przypadków.
Instytucje powinny wspierać nowych i już
praktykujących konsultantów ds. etyki, poprzez
zapewnienie wystarczających środków na rozwijanie
wiedzy i umiejętności w tej dziedzinie. Rolę
konsultantów ds. etyki pełnią zwykle lekarze,
pielęgniarki, pracownicy opieki społecznej, kapelani
oraz prawnicy. Instytucje, w których są
zatrudnieni, powinny „chronić” czas pracy tych
osób, aby mogły udzielać konsultacji etycznych.
Ponadto instytucje powinny wspierać praktykujących
konsultantów poprzez zapewnienie środków
na stypendia (tj. nauczanie i badania naukowe w dziedzinie etyki), co się przełoży na rozwój praktyki w tej dziedzinie.1 Instytucje powinny także
zabezpieczyć środki na monitorowanie konsultacji
etycznych pod kątem etyczności i innych wskaźników.21
Wnioski
Podsumowując: konsultacje etyczne w opiece zdrowotnej stanowią podstawową usługę w nowoczesnych placówkach opieki zdrowotnej. Joint Commission (p. wyżej – przyp. red.) wymaga, aby placówki te miały wdrożone procedury pozwalające rozwiązać dylematy etyczne pojawiające się w procesie opieki nad pacjentem – tę rolę spełniają właśnie konsultacje etyczne. Istnieją różne podejścia do konsultacji etycznych, a najlepsze to takie, które odpowiada na potrzeby danego przypadku czy placówki. Etyczność jest najbardziej swoistym i być może najważniejszym wskaźnikiem oceny wartości konsultacji etycznych. Konsultacje etyczne mogą prowadzić do rozwiązania konfliktu, pomóc ukierunkować programy edukacyjne, zidentyfikować kwestie istotne na poziomie instytucjonalnym, generować tematy do badań naukowych oraz ograniczyć koszty opieki. Biorąc pod uwagę wymóg Joint Commission, instytucje powinny wspierać konsultantów i całe zespoły ds. etyki.
Piśmiennictwo:
1. Hook C.C., Swetz K.M., Mueller P.S.: Ethics committees and consultants. Handbook Clin. Neurol., 2013; 118: 25–342. Hook C.C., Mueller P.S.: The Terri Schiavo saga: the making of a tragedy and lessons learned. Mayo Clin. Proc., 2005; 80: 1449–1460
3. Mueller P.S., Hook C.C., Hayes D.L.: Ethical analysis of withdrawal of pacemaker or implantable cardioverter-defibrillator support at the end of life. Mayo Clin. Proc., 2003; 78: 959–963
4. Mueller P.S., Swetz K.M., Freeman M.R. i wsp.: Ethical analysis of withdrawing ventricular assist device support. Mayo Clin. Proc., 2010; 85: 791–797
5. Beauchamp T.L., Childress J.F.: Principles of biomedical ethics. 7th ed. Oxford, Oxford University Press, 2012
6. American Society for Bioethics and Humanities: Core competencies for health care ethics consultation. 2nd ed. Glenview, IL, American Society for Bioethics and Humanities, 2011
7. Lo B.: Answers and questions about ethics consultations. JAMA, 2003; 290: 1208–1210
8. Lo B.: Ethics consultations and ethics committees. W: Resolving ethical dilemmas. 5th ed. Philadelphia, Wolters Kluwer/Lippincott Williams & Wilkins, 2013
9. About Mayo Clinic: Mayo Clinic facts. http://www.mayoclinic.org/about-mayo-clinic/ facts-statistics (dostęp: 16.07.2017)
10. Joint Commission. Leadership in Healthcare organizations: A Guide to Joint Commission Leadership Standards. Section LD.04.02.03, Elements of performance (EP) 1 and 2, p. 28. www.jointcommission.org/assets/1/18/WP_leadership_standards.pdf (dostęp: 16.07.2017)
11. Fox E., Myers S., Pearlman R.A.: Ethics consultation in United States hospitals: a national survey. Am. J. Bioeth., 2007; 7: 13–25
12. Fox E., Arnold R.M.: Evaluating outcomes in ethics consultation research. J. Clin. Ethics, 1996; 7: 127–138
13. Mueller P.S., Koenig B.A.: Systematic review of ethics consultation: a route to curriculum development in post-graduate medical education. Am. J. Bioeth., 2006; 6: 21–23
14. Mueller P.S., Case E.J., Hook C.C.: Responding to offers of altruistic living unrelated kidney donation by group associations: an ethical analysis. Transplant. Rev. (Orlando), 2008; 22: 200–205
15. Olsen M.L., Swetz K.M., Mueller P.S.: Ethical decision making with end-of-life care: palliative sedation and withholding or withdrawing life-sustaining treatments. Mayo Clin. Proc., 2010; 85: 949–954
16. Verdoorn B.P., Luckhardt A.J., Wordingham S.E. i wsp.: Palliative medicine and preparedness planning for patients receiving left ventricular assist device as destination therapy – challenges to measuring impact and change in institutional culture. J. Pain Symptom. Manage, 2017; doi: 10.1016/j.jpainsymman.2016.10.372 (publ. elektron. przed drukiem)
17. Schneiderman L.J., Gilmer T., Teetzel H.D. i wsp.: Effect of ethics consultation on nonbeneficial life-sustaining treatments in the intensive care setting: a randomized controlled trial. JAMA, 2003; 290: 1166–1172
18. Jonsen A.R., Siegler M., Winslade W.J.: Clinical ethics: a practical approach to ethical decisions in clinical medicine. 8th ed. New York, McGraw Hill Education, 2015
19. Swetz K.M., Crowley M.E., Hook C.C., Mueller P.S.: Report of 255 clinical ethics consultations and review of the literature. Mayo Clin. Proc., 2007; 82: 686–691
20. Schumann J.H., Alfandre D.: Clinical ethical decision making: the four topic approach. Semin. Med. Pract., 2008; 11: 36–42
21. Pearlman R.A., Foglia M.B., Fox E. i wsp.: Ethics consultation quality assessment tool: a novel method for assessing the quality of ethics case consultations based on written records. Am. J. Bioeth., 2016; 16: 3–14











