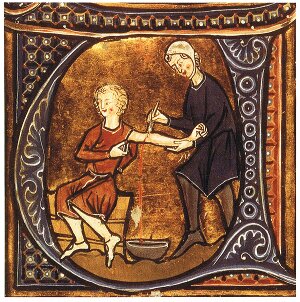
Historia zna przypadki, kiedy przetoki do upuszczania krwi utrzymywano przez całe lata. Wedle dawnych medyków śmierć następowała nie przez wykrwawienie się, ale z powodu zatamowania przetoki.
Krew jest obecna w wielu mitach, opisywali ją filozofowie i – co oczywiste – lekarze. Jej lecznicze właściwości zapisano już w egipskim papirusie Ebersa, jako leku używano także w starożytnych Chinach. Według Galena lekarstwem na wściekliznę była krew łasicy lub psa, w pismach Arystotelesa czytamy, że krew była siedliskiem duszy, a Empedokles z Akragas (V w. p.n.e.) twierdził, że krew odgrywała niezwykle ważną rolę w procesach myślowych.

Drzeworyt przedstawiający upuszczanie krwi, z XVI-wiecznego wydania dzieła Cycerona Officia M.T.C. Fot. Wellcome Library, London, Wikimedia Commons, lic. CC BY 4.0
W krwi gladiatorów
Kąpiele we krwi obrosły niezliczoną wprost liczbą legend. Jeden z władców Egiptu miał się w niej kapać z nadzieją, że przywróci mu to młodość. Krew miała uosabiać siłę – stąd, aby przejąć moc drzemiącą w czyimś ciele, należało wypić jego krew. Tym tłumaczy się zwyczaj spożywania przez starożytnych Rzymian krwi poległych gladiatorów. Żyjący w I w. historyk Pliniusz Starszy opisał sytuację, w której lud rzymski rzucił się na arenę amfiteatru, aby pić krew umierających wojowników. Do takich zdarzeń miało dochodzić dość często, a kres tym praktykom położyło rozporządzenie Septymiusza Sewera, cesarza rzymskiego w latach 193-211.
Także w chwilach zagrożenia spowodowanego przez zarazy próbowano ratować się krwią ludzką. Niszczycielski pochód dżumy w 1348 r. przyczynił się do powstania ruchu biczowników, którzy, katując swoje ciała, przemierzali Europę. Te ponure i przerażające spektakle obserwowały tłumy, a niektórzy przecierali chustami ciała biczowników, aby zachować ich krew, która miała mieć cudowne właściwości.

Fragment obrazu przedstawiającego upuszczanie krwi, wzorowanego na dziele Adriaena Brouwera. Fot. Wellcome Library, London, Wikimedia Commons, lic. CC BY 4.0
Przeświadczenie o właściwościach uzdrawiających krwi było zwalczane przez średniowiecznych duchownych. Zapisy na ten temat znajdujemy w penitencjałach (księgach, w których informowano, jaka pokuta powinna być nałożona za poszczególne grzechy). Pokuta, którą nakładano za spożycie krwi początkowo wynosiła aż 7,5 roku (Kanon irlandzki z połowy VII w.), następnie została zmniejszona do 3 lat (Księga pokutna Pseudo-Kummeana z VIII w.), a później do kilkudziesięciu dni. „Żona, która skosztowałaby krwi swego męża jako lekarstwa, niech pokutuje 40 dni” – pisano. Rozróżniano, czy osoba wypiła krew świadomie (wówczas należało nałożyć wyższą pokutę), czy też uczyniła to niechcący. Jeśli wierny niechcący spożył swoją własną krew z dziąseł wraz ze śliną nie popełnił grzechu.
W nowożytnej Europie krwią zwierząt leczono zapalenie płuc. W tym celu należało zażyć krwi z kociego ucha zmieszanego z czerwonym winem. Z kolei rehabilitację po upadku przyśpieszyć miało wyssanie krwi z ogona odciętego kocurowi.
Krew menstrualną dają im do pokarmu
Krew od wieków była składnikiem specyfików używanych w tzw. magii miłosnej. Przykładowo w Europie Zachodniej spożywano preparaty bazujące na krwi wilka, czarnego kota czy mózgu krowy. Mikstura ta miała uniemożliwić parze współżycie. Czar można było zlikwidować podając m.in. żółć czarnego kota, oko wilka oraz krew nietoperza.
Na ziemiach polskich znane były magiczne preparaty, o których informuje tzw. Katalog magii Rudolfa, zawierający informacje o przesądach i zabobonach, które napotkał ów zakonnik na terenie średniowiecznej Polski. Kobiety pozyskiwały przychylność mężczyzn dodając do pokarmu krew lub mięso z gołębi, ale także – swoją krew: „krew menstrualną dają im do pokarmu albo napoju”, „przygotowują dla nich ciastka, do których mieszają włosy z całego ciała swojego i nieco swojej krwi”.

Misa przedstawiająca upuszczanie krwi, Iran, I połowa XIII w., Museum of Islamic Art in Berlin, inv I. 4350. Fot. Anagoria, Wikimedia Commons, lic. CC BY 3.0
Z otwartymi żyłami
Wedle dominującego w epoce średniowiecza poglądu choroby powstawały między innymi z powodu zaburzeń w równowadze humoralnej. W myśl założeń teorii Galena (II w.), jednego z najznakomitszych starożytnych medyków, należało dbać o odpowiednie proporcje pomiędzy płynami – żółtą żółcią, czarną żółcią, krwią i flegmą.
Innym czynnikiem chorobotwórczym była szeroko pojmowana zgnilizna. Aby z nią walczyć, należało pozbyć się nadmiaru złych płynów nagromadzonych we wszystkich wklęsłościach ciała – przez upuszczanie krwi. Czyniono to także w ramach profilaktyki.
Sama praktyka upuszczania krwi znana była od wieków, a śladów jej można doszukać się nawet w „Metamorfozach” Owidiusza, w opisie działań Medei. Zabiegi upuszczania krwi wykonywane były także przez lekarzy arabskich, spadkobierców antycznej wiedzy medycznej. Jeden z nich Al-Zahrawi Albucasis (X/XI w.) opisał w swej pracy „Kitab al-Tasrif” metodę nacinania żył w celu upuszczenia krwi, a także pozostawił szkic nóża do wykonywania tego zabiegu.
O popularności upuszczania krwi jako podstawowej metody leczniczej świadczą również średniowieczne budowle. Plan architektoniczny klasztoru St. Gallen opracowany na polecenie opata Gozberta w 820 r., który stał się wzorcem dla przyszłych zabudowań średniowiecznych, uwzględnia specjalny dom do upuszczania krwi zakonnikom. Jednak koronnym przykładem na popularność zabiegów upuszczania krwi są losy żyjącego w I połowie XVII w. króla Francji i Nawarry Ludwika XIII. Jego osobisty chirurg nacinał mu żyły ponad 40 razy w roku.
Z krwią dziesięcioletnich pasterzy
Jedna z pierwszych legend dotyczących zabiegu przetoczenia krwi dotyczy papieża Innocentego VIII w 1492 r. Jego nadworny lekarz Giacomo di San Genosio miał zaordynować biskupowi Rzymu transfuzję krwi zgromadzonej z ciał trzech dziesięcioletnich pasterzy. Korzeni tej przerażającej historii należy szukać w pragnieniu wzbudzenia niechęci w stosunku do ludności żydowskiej – lekarz wykonujący tę przerażającą terapię miał być Żydem. Zdaniem części badaczy przekaz mówiący o transfuzji powstał z powodu błędnego tłumaczenia i interpretacji, a papież miał jedynie wypić krew młodzieńców.
Przełomem w krwiolecznictwie było odkrycie angielskiego anatoma i fizjologa Wiliama Harvey'a z 1613 r., który sformułował teorię obiegu krwi w organizmie. Aż do czasów jego odkrycia uważano, że krew w żyłach przemieszcza się niczym fale oceanu: przypływ i odpływ miał następować w tej samej żyle. Zainspirowany odkryciem Harvey'a wykładowca medycyny na uniwersytecie padewskim Giovanni Colle w 1628 r. ogłosił pracę, w której opisał metody przedłużania ludzkiego życia i wspomniał o transfuzji krwi, aczkolwiek nie zachowały się żadne ślady przeprowadzenia takiego zabiegu.
William Harvey, „De Motu Cordis”, 1628. Fot. Science Museum, London, Wellcome Images, Wikimedia Commons, lic. CC BY 4.0
Świeża krew
Teoretyczne podstawy wykonania zabiegu transfuzji przedstawił Andreas Libavius (XVI-XVII wiek). Ten niemiecki lekarz i alchemik opisał zabieg otwierania arterii celem przetoczenia krwi do żyły drugiej osoby. Choć sam nie wykonał takiej operacji, a zabieg przedstawił w sposób satyryczny, jego pomysł stanowił inspirację dla kolejnych pokoleń chirurgów.
Wśród badaczy toczy się spór o to, kto był pierwszą osobą, która dokonała udanego zabiegu przetoczenia krwi. Niektórzy badacze jako ojca transfuzji wymieniają Francesco Folli. Ten florencki lekarz twierdził, że w 1654 r. dokonał wspomnianego zabiegu w obecności Ferdynanda II, księcia Toskanii. Opublikował opis aparatury, którą rzekomo miał się posłużyć, wysunął także postulat dotyczący niezbędnej liczby dawców. Jego zdaniem powinno ich być aż 20 – tak duża liczba miała zagwarantować, że pacjent będzie mógł codziennie otrzymywać świeżą krew. W rzeczywistości Folli nie przeprowadził takiego eksperymentu, a jego intencją było przekazanie informacji i szczegółów technicznych tak, aby nawet osoba niewykształcona mogła tanim kosztem dokonać zabiegu.
We Francji temat transfuzji krwi poruszył benedyktyn Robert des Gabets w 1658 r. Jego zdaniem 7 lat wcześniej inny mnich Pichot wykonał specjalny przyrząd niezbędny do dokonania transfuzji. Składał się on z dwóch srebrnych rurek połączonych skórzanym łącznikiem wielkości orzecha włoskiego.
Kolejne pomysły przyniosła epoka nowożytna. Ówcześni adepci medycyny doszli do wniosku, że do krwiobiegu ludzkiego można dodać krew zwierzęcą, eksperymentowano także na samych zwierzętach. Francis Potter (XVI-XVII w.), którego zdaniem niektórych badaczy należałoby uznać za ojca transfuzji, pierwsze przygotowania do tego zabiegu miał czynić już w 1639 r., aby dziesięć lat później połączyć żyły dwóch kurczaków. Badacze poddają jednak to wydarzenie w wątpliwość – sam rozmiar „pacjentów” mógł stanowić barierę nie do pokonania dla ówczesnej techniki medycznej. Dlatego palmę pierwszeństwa należy oddać Richardowi Lowerowi (XVII w.). W 1665 r. udało mu się uratować życie umierającego psa dokonując transfuzji krwi; dawcą był potężny mastiff.
Problemy umysłowe i arteria owcy
W listopadzie 1667 r. na Wyspach Brytyjskich Richard Lower wraz z Edmundem Kingiem za pomocą srebrnych rurek połączyli żyły w ramieniu 32-letniego pacjenta Artura Cogi z arterią owcy. Za zgodę na przeprowadzenie zabiegu biedakowi zapłacono 20 szylingów, sumę niezbyt wygórowaną. Zabieg miał potwierdzić skuteczność terapii stosowanej uprzednio jedynie na psach. W przygotowania do przeprowadzenia operacji zaangażowane było nawet Towarzystwo Królewskie w Londynie (The Royal Society), pełniące funkcję brytyjskiej akademii nauk. Środowisko medyczne uważało, że w ten sposób będzie można wyleczyć nie tylko ciało, ale i ducha, stąd zabieg Lowera wykonano na pacjencie z problemami umysłowymi. W sześć dni po zabiegu Artur Cogi wykazywał znaczącą poprawę. Władze towarzystwa uwierzyły tym zapewnieniom, a pacjent przeżył także drugą transfuzję wykonaną w grudniu 1667 r.
Także w 1667 r. Jean-Baptiste Denys, wykładowca w Montpellier we Francji, rozpoczął proceder reklamowany jako zabieg przywracający mężczyznom młodość i witalność. Zainspirowany prasowymi doniesieniami o eksperymentach Lowera, rozpoczął zabiegi przetaczania krwi jagnięcej – przetoczono ją 15-letniemu chłopcu. Intencją francuskiego lekarza było uspokojenie charakteru młodzieńca oraz próba wyleczenia uporczywej gorączki, na którą cierpiał od miesięcy. Co ważne, dotychczasowe zabiegi polegające na upuszczaniu krwi (ponad 20 raz w ciągu ostatnich miesięcy) nie były w stanie mu pomóc. Chłopiec przeżył zapewne dzięki temu, że przetoczono mu niewielką ilość krwi. Ponadto odczuwał ciepło wzdłuż ramienia, co odczytać należy jako reakcję organizmu na krew zwierzęcia. Ówcześni chirurdzy jednak odczytywali ten fakt jako jeden z dowodów na skuteczność terapii.

Przetoczenie jagnięcej krwi mężczyźnie, rycina z 1705 r. Fot. Wellcome Library, London, Wikimedia Commons, lic. CC BY 4.0
Drugim pacjentem Denysa był 45-latek, który otrzymał aż 20 uncji jagnięcej krwi. Zdaniem lekarza, który opisał zabieg, po zabiegu miał się czuć znaczenie silniejszy. W 1668 r. Denys podał krew zwierzęcą jeszcze czterem pacjentom.
Potępione zabiegi
Kres pomyślnie – według Denysa – rozwijającej się metodzie położył przypadek 34-letniego Antoine Mauroy. Lekarz najpierw otworzył mu żyłę celem upuszczenia krwi (w tym przypadku było to 10 uncji), następnie krew ludzką zastąpił 5 lub 6 uncjami krwi pobranej od cielęcia. Zabieg zakończył się śmiercią pacjenta, a Denys został pozwany przez zrozpaczoną wdowę. Kobieta uczyniła to za namową innych lekarzy, którzy wówczas powszechnie praktykowali upuszczanie krwi jako panaceum na większość dolegliwości. Wydział medyczny Uniwersytetu Paryskiego nie tylko nie akceptował zabiegów transfuzji, odrzucał nawet teorię Harvey'a o obiegu krwi. I choć sąd uznał, że lekarz był niewinny, a powodem śmierci było otrucie arszenikiem przez małżonkę, w 1678 r. we Francji zakazano dokonywania transfuzji. Spowodowało to niemalże natychmiastową reakcję ze strony The Royal Society – także potępiającą zabiegi przetaczania krwi.
Obydwa te edykty, jak również postawa papieża, który w 1679 r. surowo potępił praktykowanie transfuzji, wywarły przemożny wpływ na rozwój medycyny w tym zakresie – na przeszło sto lat powstrzymały go zupełnie.
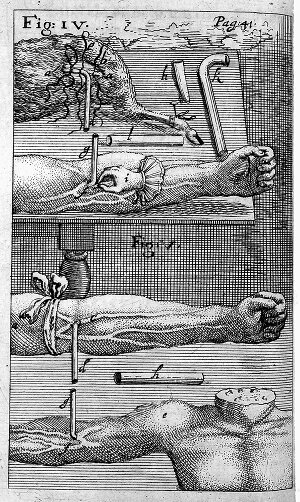
Rycina przedstawiająca technikę transfuzji, 1667 r. Fot. Wellcome Library, London, Wikimedia Commons, lic. CC BY 4.0
Warto nadmienić, że wśród druków medycznych pochodzących z XVIII w. można odnaleźć ryciny ilustrujące zabiegi wykonywane przez Denysa. Jak pisano, transfuzje wykonywano nie tylko w przypadku próby odzyskania witalności i wigoru, lecz także celem uspokojenia – bądź nawet poskromienia – szczególnie agresywnych jednostek w społeczeństwie. Wierzono bowiem, że cechy charakteru danego zwierzęcia przenikną do organizmu pacjenta – np. krew owcy, zwierzęcia wyjątkowo łagodnego, sprawi, że agresywny mężczyzna stanie się „potulny niczym baranek”.
Równolegle z badaniami Denysa podobne eksperymenty prowadził sir Christopher Wren (XVII-XVIII w.), wybitny architekt i astronom, autor projektu katedry św. Pawła w Londynie. Swą uwagę skupił na przetaczaniu krwi psom, w 1656 r. wynalazł nawet specjalny przyrząd usprawniający te zabiegi.
Jeśli przetaczać, to tylko krew ludzką
Aż do XIX w. transfuzje ciągle były niezwykle niebezpieczne dla pacjentów. W latach 20. XIX w. w jednym z londyńskich szpitali zabiegi te przeprowadzał James Blundell. Uważał on, że nie należy przetaczać ludziom krwi zwierzęcej. Swoją teorię sformułował w oparciu o przeprowadzane eksperymenty, podczas których przetaczał krew psom. Doszedł do wniosku, że dobrze tolerowana przez organizm biorcy jest jedynie krew zwierząt tej samej rasy.
22 grudnia 1818 r. Blundell, z pomocą chirurga Henry'ego Cline, przetoczył krew 35-letniemu mężczyźnie, który wykazywał objawy współcześnie odczytane jako dolegliwości związane z rakiem żołądka. Dawki krwi podawane były w odstępach 5-6 minutowych. Niestety pomimo wysiłków lekarzy pacjent zmarł po 56 godzinach od zabiegu. Zdaniem historyków medycyny rak dokonał już tak daleko idących zniszczeń w organizmie, że śmierć była kwestią czasu.

Artykuł Jamesa Blundella o transfuzjach w czasopiśmie „Lancet” z 1829 r. Fot. wustl.edu, Wikimedia Commons
Lekarz jednakże się nie poddał, dokonał kolejnych unowocześnień w technice podawania krwi do żyły pacjenta, a rysunki swoich wynalazków opublikował w 1824 r. W ciągu dekady dokonał 10 transfuzji. Niestrudzony chirurg wynalazca w 1828 r. zastosował następny przyrząd określony mianem Gravitator. Dzięki niemu podawał krew kobietom, które cierpiały na niezwykle trudne do zatamowania krwawienia poporodowe. Co warte podkreślenia, James Blundell w swych pracach naukowych podkreślał konieczność uprzedniego usunięcia powietrza z instrumentów używanych w czasie operacji. Sukces odniósł w 1828 r. Podał wtedy pacjentce krew przy użyciu swego wynalazku, kobieta przeżyła, a przypadek opisał w czasopiśmie „Lancet”.
Zaledwie rok później ukazała się drukiem pierwsza polska praca poświęcona transfuzji autorstwa Ludwika Bierkowskiego. Lekarzowi temu przypisuje się wykonanie pierwszego zabiegu transfuzji wśród polskich medyków. Z całą pewnością doświadczenie nabyte w czasie studiów medycznych w Berlinie, kiedy opracował atlas anatomii, było niezwykle pomocne przy wykonywaniu zabiegów przetaczania krwi. Dobre przyjęcie w środowisku naukowym jego pracy sprawiło, że podjął się opracowania atlasu anatomiczno-chirurgicznego, w którym zamieścił opis poszczególnych operacji. Na wniosek profesorów medycyny minister oświaty przedstawił jego dzieło królowi pruskiemu, który przyznał 600 talarów na pokrycie kosztów pracy nad atlasem. Warto nadmienić, że ten wybitny lekarz i profesor katedry chirurgii Uniwersytetu Jagiellońskiego w trakcie powstania listopadowego zarządzał szpitalem wojskowym w Warszawie. Jego zasługi wojenne zostały nagrodzone krzyżem Virtuti Militari.
Heroiczna postawa Jamesa Blundella, który ciągle ponawiał w środowisku naukowym apele związane z koniecznością wykonywania transfuzji krwi, w końcu odniosły sukces. Rozpoczęto szersze badania nad przetaczaniem krwi. I tak pierwsza transfuzja krwi u dziecka miała miejsce w 1873 r., a wykonał ją sir Thomas Smith.
Mleko krowie, kozie a nawet ludzkie
Jednocześnie w XIX w. lekarze eksperymentowali, podając szereg środków mających zastąpić krew. Aplikowanie krwi z racji koagulacji budziło opór ówczesnych lekarzy, dlatego próbowano podawać „bezpieczniejsze” specyfiki – mleko krowie, kozie, a nawet ludzkie.
Jednym z gorących zwolenników tego procederu był amerykański lekarz T. G. Thomas. Inny z lekarzy J. H. Britton na łamach „New York Medical Record” stwierdził, że transfuzje mleka powinny całkowicie zastąpić stosowaną uprzednio krew. Szczęśliwie od lat 80. XIX w. zarzucono te eksperymenty.
A, B, C
Bezsprzecznie krokiem milowym w rozwoju medycyny było odkrycie grup krwi A, B i O przez austriackiego patologa i immunologa Karla Landsteinera. W wyniku przeprowadzanych eksperymentów w Wiedniu w 1900 r. wyodrębnił trzy grupy: A, B i C, następnie określoną mianem O. Rok później odkrył grupę AB. Te przełomowe badania sprawiły, że w 1930 r. został wyróżniony nagrodą Nobla.

Karl Landsteiner (1868–1943). Fot. Wikimedia Commons
Niezwykły postęp w krwiolecznictwie przyniosły również badania prowadzone w trakcie I wojny światowej. Ogrom zniszczenia i cierpień ludzkich ginących w okopach przerażającej wojny pozycyjnej wywarł swój wpływ na tę dziedzinę wiedzy. Udoskonalono nie tylko samą technikę przetaczania krwi, ale i jej przechowywania. Przykładowo badania dr. Richarda Weila wykazały, że krew może być przechowywana przez kilka dni w chłodniach, po czym skutecznie podana pacjentom.
Zbawienni dawcy
Po I wojnie światowej ruszył program honorowego krwiodawstwa. Pionierami w tej dziedzinie byli Anglicy. Dzięki pracownikowi administracji Percy'emu Oliverowi, który zajmował się uchodźcami w czasie I wojny światowej, powstał program honorowego krwiodawstwa. Dawcy otrzymywali telefoniczne wezwania, kiedy krew była niezbędna do przeprowadzenia zabiegu chirurgicznego. Program nie powiódłby się, gdyby nie policja, która z powodu braku połączeń telefonicznych przekazywała informacje dawcom. Co ważne, każdy z nich musiał przejść specjalne badania, w tym testy na obecność syfilisu. Dzięki Oliverowi z pomocy dawców w 1922 r. skorzystano 13 razy, a w 1925 r. aż 428.

Zestaw do transfuzji krwi, Wielka Brytania, 1914-1918. Fot. Science Museum, London, Wellcome Images, Wikimedia Commons, lic. CC BY 4.0
Podstawową przeszkodzą w rozwoju krwiodawstwa na całym świecie była nikła liczba dawców. W Związku Radzieckim w latach 30. XX w. próbowano rozwiązać ten problem pozyskując krew ze zwłok – wybierano osoby zmarłe nagle, np. w wyniku wypadku. Zdaniem sowieckich lekarzy z jednego ciała można było otrzymać dwa do czterech litrów krwi. Dalsze badania jednakże wykazały większe ryzyko zakażenia bakteriologicznego w przypadku krwi pobieranej od zmarłych, co było jednym z powodów zaniechania tej praktyki.
Dalszy postęp w krwiodawstwie towarzyszył kolejnym starciom zbrojnym. Kanadyjski lekarz Henry Norman Bethune w trakcie wojny domowej w Hiszpanii zorganizował mobilny punkt transportu krwi, a samochody chłodnie przewoziły krew dla rannych. Śmiertelność przeprowadzanych zabiegów sięgała 50%, dalsze 25% odczuwało poważne komplikacje zdrowotne. Z tego względu lekarz Federico Duran-Jordan postanowił usprawnić transport krwi – przebywając w Barcelonie opracował program stawiający bezpieczeństwo pacjenta na pierwszym miejscu. Postanowił podawać jedynie krew z grupy O, ponadto przeprowadzał wśród dawców testy na obecność syfilisu. Opracował także system mający ustrzec krew przed zanieczyszczeniem mikrobami znajdującymi się w powietrzu w czasie pobierania krwi.
Banki krwi i jej „kolor”
Pierwszy bank krwi powstał w Barcelonie w 1936 r. Rok później utworzono pierwszy bank krwi przy Cook County Hospital w Chicago w USA, zorganizowany przez Bernarda Fantusa, który jako pierwszy użył pojęcia „bank krwi”. Klinika krwiodawstwa oraz opracowany przez Duran-Jordy program został następnie przeszczepiony do Londynu, gdzie udało się stworzyć nowoczesny program pozyskiwania dawców krwi, który ocalił niezliczone rzesze ofiar niemieckich nalotów na Wielką Brytanię w czasie II wojny światowej.
W latach 40. i 50., a w niektórych częściach USA nawet w latach 60. XX w., pomimo niewyobrażalnego postępu w krwiodawstwie, nadal pokutował pogląd, obecnie wzbudzający jedynie odrazę, że „biała” krew jest lepsza od „czarnej”. Krew pochodzącą od czarnych dawców była przechowywana oddzielnie. Ponadto dokonując transfuzji Afroamerykaninowi można było podać zarówno białą, jak i czarną krew, ale już biały mieszkaniec USA otrzymywał krew pobraną wyłącznie od białych. Na szczęście w czasie II wojny światowej większość lekarzy troszczyła się w pierwszej kolejności o życie pacjentów, a nie o „kolor krwi”.
Nie można także zapominać o ogromnych zasługach poczynionych dla upowszechnienia krwiodawstwa przez Czerwony Krzyż. Organizacja ta zachęcała i nadal zachęca na całym świecie do oddawania krwi na rzecz potrzebujących. Było to szczególnie istotne po II wojnie światowej, kiedy rządy państw zachodnich z obawy przed zarzutami „wykrwawiania” obywateli nie chciały oficjalnie zachęcać do dawstwa krwi. Misję tę podjął właśnie Czerwony Krzyż, któremu nikt nie mógł zarzucić, że nie tylko nakłada wyższe podatki (niezbędne do odbudowy państw zniszczonych przez wojnę), alegorycznie wysysając krew obywatelom, ale także prosi o tę prawdziwą krew.
Dr n. hum. Wiktor Szymborski – pracownik Instytutu Historii Uniwersytetu Jagiellońskiego, zajmuje się dziejami średniowiecznej kultury religijnej.
Wybrana literatura:
A short history of Blood Transfusion, compiled and written by Phil Learoyd, 2006 http://www.sld.cu/galerias/pdf/sitios/anestesiologia/history_of_transfusion.pdf (dostęp 2.09.2015 r.)Laurence Bobis, Kot. Historia i legendy, Kraków 2008
Robert Darnton, Wielka masakra kotów i inne epizody francuskiej historii kulturowej, Warszawa 2012
A. Federico, A History of Blood Transfusions and Accompanying Ethical Judgments, http://www.researchgate.net/publication/280114595_A_History_of_Blood_Transfusions_and_Accompanying_Ethical_Judgments (dostęp 1.09.2015)
Paul L. F. Giangrande, The History of Blood Transfusion, "British Journal of Haematology", 2000, vol. 110, s. 758-767
Historia medycyny, red. Tadeusz Brzeziński, Warszawa 1988
Edward Karwot, Katalog magii Rudolfa. Źródło etnograficzne XIII wieku, Wrocław 1955, s. 25
Matthew Klugman, "We'll Be Accused of Bleeding Them From Both Ends": Paying for the Gift of Blood, "Health and History", 2013, vol. 15, no 1 Special Issue: World War II and Medical Research in Australia", s. 38-58
Stanisław Kobielus, Człowiek i ogród rajski w kulturze religijnej średniowiecza, Warszawa 1997
Abdul Nasser Kaadan, Blood Transfusion in History, "Journal of the International Society for the History of Islamic Medicine", 2009, vol. 8-9, s. 62-66
Abdul Nasser Kaadan, Mahmud Angrini, Blood Transfusion in History, http://www.ishim.net/Articles/Blood%20Transfusion%20in%20History.pdf (dostęp 1.07.2015 r.)
Libri poenitentiales. Księgi pokutne (tekst łaciński, grecki i polski), układ i opracowanie A. Baron, H. Pietras SJ, Kraków 2011
James P. Morris, An American First: Blood Transfusion in New Orleans in the 1850s, "Louisiana History: The Journal of the Louisiana Historical Association", 1975, vol. 16, no 4, s. 341-360
Catherine Rider, Magic and Impotence in the Middle Ages, Oxford 2006
Cyrus C. Sturgis, The History of Blood Transfusion, "Bulletin of the Medical Library Association", 1942, vol. 30, s. 105-112
Adam Wrzosek, Bierkowski Ludwik, [w:] "Polski Słownik Biograficzny", red. W. Konopczyński, t. 2, Warszawa-Kraków-Łódź-Poznań-Wilno-Zakopane 1936, s. 75-76