Co to jest schistosomoza i jakie są jej przyczyny?
Schistosomoza (inaczej bilharcjoza lub gorączka ślimacza) jest chorobą pasożytniczą wywoływaną przez przywry z rodzaju Schistosoma (tzw. przywry krwi, ang. blood flukes). Po malarii i robaczycach jelitowych, schistosomoza jest trzecią w kolejności chorobą pasożytniczą siejącą spustoszenie na świecie i pozostającą jedną z głównych przyczyn zgonów w krajach rozwijających się Afryki, Ameryki Południowej, Karaibów, Bliskiego Wschodu i Azji. Choroba ta należy do tzw. chorób tropikalnych lekceważonych/zaniedbanych, nad którymi nie prowadzi się badań dotyczących nowych, bezpiecznych sposobów leczenia ze względu na brak opłacalności inwestycji.
Czynnikiem ryzyka zakażenia jest kontakt ze skażoną wodą podczas wykonywania prac rolnych, obowiązków domowych czy w trakcie rekreacji. Najczęściej schistosomozę u ludzi powodują gatunki: Schistosoma haematobium, Schistosoma mansoni i Schistosoma japonicum. Rzadziej spotyka się: Schistosoma mekongi i Schistosoma intercalatum. W krajach endemicznego występowania choroby do zakażenia zwykle dochodzi w dzieciństwie. W związku z popularnością podróży do krajów tropikalnych coraz więcej turystów ulega zarażeniu, a choroba przebiega u nich bardziej burzliwie i występują nietypowe powikłania, np. neurologiczne. Niektóre gatunki zaliczane do rodzaju Schistosoma mogą powodować ciężkie zapalenie skóry nazywane „świądem pływaków”.
Żywicielami pośrednimi przywr z rodzaju Schistosoma są różne gatunki ślimaków wodnych, w których ciele pasożyty namnażają się, następnie są uwalniane do środowiska zewnętrznego. Po opuszczeniu ciała ślimaka larwa żyje przez ok. 48 godzin. W tym czasie jest zdolna do wniknięcia przez skórę do organizmu człowieka.
Ostra schistosomoza jest inaczej określana jako zespół Katayama i jest skutkiem pierwszorazowego złożenia jaj przez pasożyty. Objawy zwykle mijają po kilku tygodniach, choroba może się jednak zakończyć śmiercią. Wcześnie podjęte leczenie może również zaostrzyć objawy choroby, co wymaga podania glikokortykosteroidów. Znacznie częściej niż zespół Katayama obserwuje się objawy schistosomozy przewlekłej. Istotą infekcji jest reakcja układu immunologicznego na jaja schistosom znajdujące się w tkankach. Substancje uwalniane z jaj indukują powstanie nacieku zapalnego, który początkowo jest odwracalny, a następnie włóknieje, prowadząc do uszkodzenia narządu, w którym się znajduje. Jaja pasożytów mogą dotrzeć do skóry, mózgu, mięśni, nadnerczy, oczu, pęcherza moczowego. Mogą również penetrować do macicy, jajowodów, jajników. Do mózgu docierają z prądem krwi z żyły wrotnej. Dorosłe pasożyty przebywają w świetle naczyń zaopatrujących m.in. jelita, wątrobę lub pęcherz moczowy. Pasożyty pokrywają się białkami krążącymi we krwi człowieka, co powoduje, że układ immunologiczny „ignoruje” ich obecność, co umożliwia im wieloletnie przeżycie.
Jak często występuje schistosomoza?
Na schistosomozę choruje ponad 207 milionów ludzi na świecie, z czego 85% w Afryce. Rocznie stwierdza się około 200 tysięcy zgonów z powodu schistosomozy. Szacuje się, że około 700 milionów ludzi z 76 krajów jest zagrożonych tą chorobą. Występuje ona w Afryce, Ameryce Południowej, na Wyspach Karaibskich, na Bliskim Wschodzie, w Południowych Chinach oraz w niektórych rejonach Południowej Azji.
Jak się objawia schistosomoza?
W fazie ostrej infekcji mogą pojawić się plamisto-grudkowe zmiany skórne, zwykle kilka godzin po wniknięciu formy larwalnej pasożyta (cerkarii) do skóry. Objawy zespołu Katayama pojawiają się zwykle 4-8 tygodni po zakażeniu i są to najczęściej: gorączka, ogólne osłabienie, senność, bóle mięśni, oraz rzadziej: kaszel, ból głowy, niechęć do jedzenia, krwista biegunka. Objawami odróżniającymi zespół Katayama od malarii są: obecność pokrzywki oraz świądu w miejscu wniknięcia pasożyta (zwykle na kończynach dolnych) i powiększenie węzłów chłonnych. Objawy schistosomozy przewlekłej występują znacznie częściej:
- Zdeponowanie jaj w ścianie jelita powoduje krwistą biegunkę i kurczowe bóle brzucha. Pojawiają się również wzdęcia i ogólne osłabienie. Poważnym powikłaniem może być perforacja jelit z zapaleniem otrzewnej objawiająca się gorączką, silnym bólem brzucha, zatrzymaniem oddawania gazów i stolca.
- Zajęcie naczyń wątroby może prowadzić do powiększenia wątroby i śledziony, wodobrzusza, krwawienia z żylaków przełyku.
- Złożenie jaj w ścianie pęcherza moczowego może objawiać się obecnością krwinek czerwonych w moczu, dolegliwościami sugerującymi zakażenie układu moczowego. Może również dochodzić do zajęcia narządów płciowych: najądrzy, jąder, prostaty.
- Zajęcie płuc może doprowadzić do rozwoju zapalenia płuc z kaszlem, umiarkowanymi świstami, gorączką, nietolerancją wysiłku, uczuciem kołatania serca czy krwiopluciem.
- Schistosomoza ośrodkowego układu nerwowego objawia się: drgawkami, bólem głowy, zaburzeniami czucia, bólem kręgosłupa, osłabieniem siły mięśniowej. W niektórych przypadkach dostanie się jaj pasożyta do mózgu może spowodować niedowład połowy ciała. Przy zajęciu móżdżku obserwuje się zawroty głowy i nudności.
Co robić w przypadku wystąpienia objawów schistosomozy?
W przypadku wystąpienia opisanych objawów u osoby przebywającej stale lub okresowo na terenach endemicznych występowania schistosomozy i mających tam kontakt z naturalnymi zbiornikami wodnymi (rzeki, strumienie, stawy, jeziora), należy zgłosić się do lekarza.
W jaki sposób lekarz ustala rozpoznanie schistosomozy?
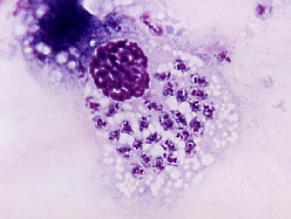
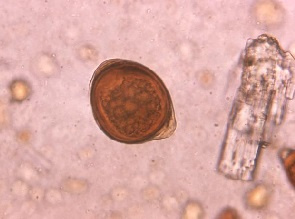
W ostrej schistosomozie obserwuje się zaburzenia w rozmazie krwi ze znacznym zwiększeniem odsetka granulocytów kwasochłonnych (eozynofili). Jest to jedna z cech odróżniających schistosomozę od malarii. W potwierdzeniu diagnozy są pomocne badania krwi - serologiczne wykrywające przeciwciała przeciwko pasożytom oraz molekularne wykrywające materiał genetyczny pasożyta. Badania serologiczne nie są przydatne w ustaleniu diagnozy u osób stale zamieszkujących tereny endemiczne występowania choroby oraz u chorych z zespołem Katayama. Przeciwciała przeciwko jajom pasożytów pojawiają się zwykle po 4-8 tygodniach trwania choroby. Wykrywanie jaj pasożyta w moczu czy kale jest możliwe, jednak charakteryzuje się małą czułością i wymaga 24-godzinnej zbiórki moczu lub kału. W przypadku zakażenia Schistosoma hematobium jaja stwierdzane są najczęściej w moczu pomiędzy godziną 10.00 a 14.00. Na podstawie ilości stwierdzonych jaj możliwe jest określenie ciężkości inwazji pasożytniczej i tak np. stwierdzenie w kale poniżej 100 jaj w gramie kału wskazuje na niewielką inwazję a powyżej 400 jaj w gramie kału na ciężkie zarażenie.
Ponieważ jaja pasożyta mogą być wydzielane do kału czy moczu jeszcze przez kilka miesięcy po całkowitym wyleczeniu choroby, w ocenie skuteczności leczenia wykonuje się tzw. test żywotności jaj oceniający m.in. ich zdolność do wylęgania czy poruszania się. USG jamy brzusznej jest przydatne w rozpoznaniu schistosomozy wątroby, podobnie jak badania echokardiograficzne, RTG klatki piersiowej czy tomografia komputerowa przy zajęciu serca i innych narządów. Charakterystyczne są linijne zwapnienia w pęcherzu moczowym na zdjęciu RTG jamy brzusznej. Niekiedy, zwłaszcza w przypadkach, gdy nie stwierdza się jaj pasożytów, może być konieczne wykonanie biopsji błony śluzowej przewodu pokarmowego lub pęcherza moczowego.
Jakie są metody leczenia schistosomozy?
W leczeniu schistosomozy stosuje się leki przeciwpasożytnicze oraz glikokortykosteroidy. Zwykle konieczne są dwa cykle leczenia w odstępie kilku tygodni. Jest to związane z mniejszą wrażliwością dojrzewających pasożytów na leczenie w porównaniu z postaciami dorosłymi. Odsetek chorych wyleczonych po pierwszej kuracji przeciwpasożytniczej wynosi 65-90%. W niektórych przypadkach konieczne jest leczenie chirurgiczne.
Czy możliwe jest całkowite wyleczenie schistosomozy?
Wyleczenie schistosomozy jest możliwe, ale niekiedy wiąże się ona z bardzo poważnymi powikłaniami, takimi jak: krwawienie z przewodu pokarmowego, niedrożność przewodu pokarmowego, niedożywienie, uszkodzenie nerek, rak pęcherza moczowego, niepłodność, poronienia, rak wątroby, mikroudary w mózgu lub paraliż, nawracające zakażenia Salmonella. Ostra schistosomoza wiąże się ze śmiertelnością nawet do 25%.
Co trzeba robić po zakończeniu leczenia schistosomozy?
Po zakończeniu leczenia, w zależności od zajętego narządu, może być konieczna okresowa kontrola badań laboratoryjnych lub obrazowych.
Co robić, aby uniknąć zachorowania na schistosomozę?
W czasie przebywania w krajach, w których występuje schistosomoza, należy unikać kąpieli w naturalnych zbiornikach wodnych. Kontakt z wodą oceanu oraz chlorowaną wodą w basenie jest bezpieczny. Należy również pić wyłącznie wodę butelkowaną lub gotowaną. Co prawda, do zakażenia człowieka nie dochodzi drogą pokarmową, ale w trakcie picia zanieczyszczonej wody może dojść do wniknięcia larw przez skórę w okolicy ust. Energiczne wytarcie ciała ręcznikiem po przypadkowym kontakcie z wodą może zapobiec przeniknięciu larw do skóry, ale nie należy polegać na tej metodzie jako rutynowym sposobie zapobiegania zakażeniu.