Co to jest pełzakowica i jakie są jej przyczyny?
Pełzakowica to choroba wywoływana przez pasożyta - pełzaka czerwonki - Entamoeba histolytica. Pełzakowica zwykle dotyczy osób żyjących lub przebywających czasowo w rejonach tropikalnych, na obszarach o niskich standardach sanitarnych. Rozpoznanie choroby może sprawiać problemy, ponieważ niektóre pełzaki pod mikroskopem wyglądają identycznie jak pełzak czerwonki. U zakażonych osób nie zawsze rozwijają się objawy choroby. Do zakażenia dochodzi najczęściej drogą pokarmową, poprzez brudne ręce lub pokarm zanieczyszczony cystami pasożytów pochodzących z kału innego człowieka zakażonego Entamoeba histolytica. Możliwe jest również zakażenie drogą kontaktów seksualnych.
Przekształcenie cyst w tak zwane trofozoity, czyli formy inwazyjne, ma miejsce w końcowym odcinku jelita cienkiego lub w jelicie grubym. Trofozoity są zdolne do uszkodzenia błony śluzowej jelita, czego skutkiem są stolce z domieszką krwi. Inwazja tkankowa może spowodować przedostanie się pełzaka do krwi, a z krwią do wątroby lub innych narządów.
Entamoeba histolytica jest oporna na działania układu immunologicznego zmierzające do zniszczenia pasożyta. Pełzak jest bardzo ruchliwy oraz wytwarza substancje, które „rozpuszczają” tkanki napotkane na drodze i powodują obumieranie komórek. Trofozoity mogą również ulec tak zwanej encystacji, czyli ponownie zmienić się w cysty, i wówczas są wydalane z kałem do środowiska zewnętrznego. Szczegółowy proces oraz czynniki indukujące encystację nie są dokładnie znane.
Entamoeba histolytica / Fot. CDC
Jak często występuje pełzakowica?
Co roku na świecie notuje się około 50 milionów przypadków inwazyjnego zakażenia Entamoeba histolytica, głównie w krajach rozwijających się, najczęściej w Ameryce Południowej, Afryce i Azji.
Jak się objawia pełzakowica?
Objawy choroby występują jedynie u 10-20% zakażonych osób i pojawiają się zwykle po 2-4 tygodni, a niekiedy po dłuższym czasie, i często są łagodne (np. okresowo występujące luźne stolce, kurczowe bóle brzucha, wzdęcie brzucha, niechęć do jedzenia i utrata masy ciała). Zwykle zajęta jest prawa strona jelita grubego. Objawy utrzymują się ponad 2 tygodnie, co odróżnia biegunkę pełzakową od bakteryjnej.
Czerwonka pełzakowa jest ciężką postacią choroby, której towarzyszą silne bóle brzucha, luźne stolce z domieszką świeżej krwi oraz gorączka. Powikłaniem może być perforacja jelita lub toksyczne rozdęcie okrężnicy.
Rzadką formą pełzakowicy jelitowej jest tak zwana „ameboma”, czyli zapalny guz jelita, który przypomina nowotwór i lokalizuje się najczęściej w kątnicy i okrężnicy wstępującej. Dość częste jest powstawanie w przebiegu pełzakowicy owrzodzeń wokół odbytu. Niekiedy pełzaki przedostają się do wątroby, gdzie tworzą tak zwane ropnie pełzakowe, określane niekiedy jako ropnie czekoladowe ze względu na zawartość gęstej, żółtobrunatnej lub czekoladowej treści. W 80-90% przypadków ropień jest umiejscowiony w prawym płacie wątroby, u 50-70% chorych zmiana jest pojedyncza, a u 30-50% występują ropnie mnogie. Bardzo rzadko zajmują inne narządy, takie jak: płuco, skóra czy mózg. W 95% przypadków ropnie wątroby rozwijają się w ciągu 5 miesięcy po powrocie z podróży, jednak niekiedy ujawniają się dopiero po kilku latach. Pierwszym objawem jest zwykle gorączka (zwykle w nocy) oraz ból brzucha zlokalizowany w prawym podżebrzu. Objawy pojawiają się zazwyczaj w momencie nadkażenia bakteryjnego ropnia. W przypadku zajęcia przepony może się dołączyć ból w klatce piersiowej oraz ból prawego barku. 60-70% pacjentów z ropniem pełzakowym wątroby nie ma objawów ze strony jelit. Bardzo rzadko występuje żółtaczka.
Pełzakowica płucno-opłucnowa jest konsekwencją pęknięcia ropnia pełzakowego i przedostania się jego treści do opłucnej, co zdarza się w 10% przypadków. Problemem jest wówczas powstanie przetoki wątrobowo-płucnej a plwocina odkrztuszana przez chorego ma wygląd pasty anchois i zawiera dojrzałe pełzaki.
Pełzakowica mózgu objawia się nagłym wystąpieniem nudności, wymiotów, bólu głowy i zaburzeń świadomości. Choroba postępuje wówczas szybko, niekiedy prowadząc do zgonu w ciągu 12-72 godzin.
Najpoważniejszym powikłaniem ropnia pełzakowego lewego płata wątroby jest jego pęknięcie i uwolnienie pełzaków do osierdzia. Objawia się to bólem w klatce piersiowej i narastającymi objawami niewydolności serca, między innymi dusznością.
Co robić w przypadku wystąpienia objawów pełzakowicy?
W przypadku wystąpienia opisanych objawów u osoby, która mieszka lub czasowo przebywała w kraju tropikalnym, należy się zgłosić do lekarza.
W jaki sposób lekarz ustala rozpoznanie pełzakowicy?
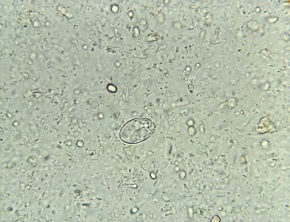
Rozpoznanie ustala się w oparciu o kilkakrotne badanie kału. Ustalenie właściwego rozpoznania jest trudne, ponieważ Entamoeba histolytica pod mikroskopem wygląda identycznie jak Entamoeba dispar, która występuje 10 razy częściej, nie jest chorobotwórcza i nie wymaga leczenia. Rozróżnienie tych dwóch gatunków jest kluczowe w diagnostyce pełzakowicy. W sytuacjach wątpliwych zwykle przyjmuje się, że znalezionym pasożytem jest Entamoeba histolytica, ze względu na możliwe powikłania nieleczonej choroby.
Badanie krwi jest przydatne jedynie wówczas, gdy pełzaki przedostają się poza jelito, na przykład do wątroby. Nie jest ono przydatne w przypadku osób, które przebyły pełzakowicę w przeszłości, ponieważ wynik badania będzie pozytywny niezależnie od tego czy infekcja toczy się dalej, czy została wyleczona. W przypadku świeżej infekcji, przeciwciała pojawiają się we krwi po 7 dniach i utrzymują się przez około 10 lat. Dostępność badań molekularnych polegających na poszukiwaniu materiału genetycznego Entamoeba histolytica jest ograniczona.
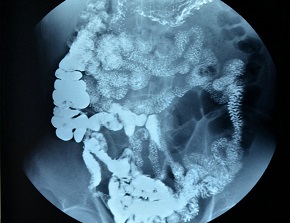
W diagnostyce pełzakowicy niezmiernie istotne są badania obrazowe: RTG, USG, TK, MR oraz kolonoskopia. W trakcie kolonoskopii stwierdza się małe ubytki błony śluzowej pokryte żółtawym wysiękiem. Przy podejrzeniu ropnia pełzakowego wątroby wykonuje się biopsję aspiracyjną cienkoigłową, która pozwala uzyskać treść o wyglądzie pasty anchois. Treść nie zawiera białych krwinek, ponieważ są one „rozpuszczane” przez pasożyty. Same pełzaki występują jedynie na obwodzie ropni.
Jakie są metody leczenia pełzakowicy?
W leczeniu pełzakowicy stosuje się leczenie farmakologiczne, czyli antybiotykoterapię. Leczenie chirurgiczne może być konieczne w przypadku pęknięcia ropnia, drenażu do jamy otrzewnej, dróg żółciowych i innych lokalizacji. Skuteczność terapii jest monitorowana za pomocą badań obrazowych (USG lub TK jamy brzusznej) i serologicznych (zmniejszenie miana przeciwciał). Drenażu ropnia nie zaleca się rutynowo. Wskazaniem do drenażu są: duże rozmiary (ropień zagrażający pęknięciem), usytuowanie ropnia w lewym płacie wątroby, przedłużająca się gorączka i dolegliwości bólowe utrzymujące się mimo farmakoterapii.
Czy jest możliwe całkowite wyleczenie pełzakowicy?
Możliwe jest całkowite wyleczenie pełzakowicy, jednak, co roku około 100 tysięcy chorych na całym świecie umiera, głównie z powodu zbyt późnego lub niepodjętego leczenia. W przypadkach wcześnie rozpoznanych i niepowikłanych rokowanie jest dość dobre a śmiertelność wynosi <1%. Ciężki przebieg choroby najczęściej obserwuje się u dzieci, szczególnie u noworodków, kobiet ciężarnych i w połogu, pacjentów leczonych glikokortykosteroidami, chorych na nowotwory, osób niedożywionych.
Co trzeba robić po zakończeniu leczenia pełzakowicy?
Nie ma szczególnych zaleceń odnośnie do postępowania po zakończeniu leczenia pełzakowicy.
Co robić, aby uniknąć zachorowania na pełzakowicę?
W przypadku osób podróżujących do krajów o endemicznym występowaniu pełzakowicy należy przestrzegać następujących zasad:
- picie jedynie wody fabrycznie butelkowanej, filtrowanej, gotowanej lub oczyszczonej chemicznie;
- unikanie surowych owoców i sałatek; spożywanie potraw gotowanych/pieczonych oraz własnoręcznie obranych owoców;
- mycie surowych warzyw i moczenie ich w kwasie octowym lub occie przez 10-15 minut.