Diagnostyka zarażeń pasożytniczych jest bardzo zróżnicowana i zależy od typu pasożyta, jego cyklu rozwojowego i postaci, która bytuje w organizmie ludzkim. Zasadniczo, pasożyty dzieli się na 3 grupy: pierwotniaki (jednokomórkowe endopasożyty, czyli pasożyty wewnętrzne), robaki płaskie i obłe (płazińce i obleńce, endopasożyty wielokomórkowe) i ektopasożyty (pasożyty zewnętrzne: wszy, świerzb).
Choroby pasożytnicze wywołane przez endopasożyty mogą dotyczyć przewodu pokarmowego, dróg moczowych lub wynikać z inwazji krwi i tkanek przez pierwotniakówi lub robaków do krwi i tkaneki. Przykładem choroby pierwotniakowej przewodu pokarmowego jest giardioza (dawniej znana jako lamblioza, wywołana przez pierwotniaka Giardia lamblia). W układzie moczowo-płciowym może dojść do inwazji rzęsistka pochwowego. Inwazje pierwotniaków do krwi i tkanek obserwuje się w toksoplazmozie, malarii, babeszjozie, leiszmaniozie, śpiączce afrykańskiej lub chorobie Chagasa. W amebozie wywołanej przez pełzaka czerwonki (Entamoeba histolytica) może dochodzić do inwazji przewodu pokarmowego, a następnie okolicznych tkanek i narządów z tworzeniem ropni m.in. wątroby i płuc.
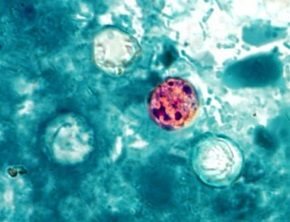
Pierwotniak Giardia lamblia wywołujący giardiozę / Fot. CDC James Archer
Do robaczyc przewodu pokarmowego zalicza się m.in. glistnicę, owsicę, włosogłówczycę, węgorczycę i tasiemczyce wywołane inbrojonego, uzrojonego, bruzdogłowca szerokego, tasiemca karłowatego, psiego i szczurzego. Wśród typu płazińców wyróżnia się gromadę przywr pasożytujących między innymi w przewodzie pokarmowym, drogach żółciowych (motylica) lub naczyniach krwionośnych żylnych gospodarza (schistosomozy). Wśród przykładowych parazytoz tkankowych wywołanych przez nicienie wyróżnić można toksokarozę, włośnicę i filariozy.
Tasiemiec nieuzbrojony / Fot. CDC
Materiałem diagnostycznym do badań parazytologicznych w zależności od gatunku i formy rozwojowej pasożyta może być:
- kał i odcisk lub wymaz okołoodbytniczy
- krew
- mocz i wydzielina z dróg moczowo-płciowych
- treść dwunastnicza
- plwocina
- płyn mózgowo-rdzeniowy
- materiał pobrany z torbieli lub ropni wątroby, płuc, ze zmian skórnych
- wycinki tkanek, części usuniętego chirurgicznie narządu (np. fragmentu wątroby zawierającego torbiel pasożytniczą).
W zarażeniach pasożytniczych przewodu pokarmowego największe znaczenie ma badanie mikroskopowe kału, natomiast w przypadku pasożytów tkankowych badania krwi, tkanek (mikroskopowe, serologiczne, molekularne) i diagnostyka obrazowa (radiologiczna, ultrasonograficzna, rezonans magnetyczny).
Przy pobieraniu materiałów diagnostycznych w kierunku chorób zakaźnych regułą jest zabezpieczenie materiału przed rozpoczęciem leczenia i wykonanie badań kontrolnych 1–4 tygodnie po zakończeniu terapii. W przypadku malarii i babeszjozy krew powinna być natychmiast zabezpieczona i jak najszybciej oceniona pod mikroskopem.
Badanie parazytologiczne kału
Badanie parazytologiczne kału obejmuje ocenę makroskopową kału pod kątem obecności krwi, postaci dorosłych lub fragmentów pasożytów. W badaniu mikroskopowym kału ocenia się obecność cyst pierwotniaków, jaj i postaci dorosłych pasożytów. Badanie należy powtarzać trzykrotnie w kilkudniowych odstępach w ciągu 10 dni. Zwiększa to szansę na wykrycie pasożytów. Pobrany materiał może służyć do wykonania odpowiednich barwień, poszukiwania specyficznych białek (np. w giardiozie, w czerwonce pełzakowatej) lub diagnostyki molekularnej oceniającej obecność materiału genetycznego pasożyta w badanej próbce.
Badanie w kierunku owsicy przeprowadza się najczęściej poprzez wykonanie wymazu okołoodbytniczego za pomocą przylepca celofanowego kilkukrotnie w 3-dniowych odstępach.
Badanie krwi
W niektórych parazytozach materiałem diagnostycznym może być krew. Wykorzystuje się metodę mikroskopowej oceny rozmazu krwi oraz metody serologiczne i molekularne.
W mikroskopowym badaniu parazytologicznym krwi, w odróżnieniu od badania kału, poszukuje się określonego pasożyta. Badanie to ma znaczenie w diagnostyce pasożytów bytujących we krwi w malarii, babeszjozie, trypanosomozach (śpiączka afrykańska, choroba Chagasa) i filariozach. Zazwyczaj materiał pobiera się przez 3 kolejne dni, do uzyskania wyniku pozytywnego. Częstość pobierania krwi na badanie zależy od cyklu rozwojowego pasożyta i jego dobowej aktywności (np. co 6–8 godzin w malarii, co 12 godzin w filariozach). Z pobranej krwi obwodowej żylnej wykonuje się rozmazy (cienki rozmaz, gruba kropla) odpowiednio wybarwiane. W rozmazach ocenia się na podstawie cech morfologicznych (wyglądu różnych form pasożyta) rodzaj pasożyta, a także nasilenie parazytemii (liczba pasożytów w określonej jednostce krwi).
Metody serologiczne służą do oceny obecności charakterystycznych antygenów pasożytów lub przeciwciał wytworzonych przez organizm ludzki po kontakcie z określonym pasożytem. Metody serologiczne wykrywające przeciwciała mają znaczenie w diagnostyce bąblowicy, toksokarozy, włośnicy, czerwonki pełzakowatej, określone zaś antygeny pasożyta ocenia się między innymi w malarii (szybki test).
Metodami molekularnymi ocenia się obecność DNA pasożyta w badanym materiale. Badanie to ma znaczenie praktyczne w diagnostyce szczegółowej malarii i babeszjozy.
W robaczycach tkankowych (np. włośnicy) charakterystyczne jest zwiększenie liczby granulocytów kwasochłonnych w morfologii krwi (eozynofilia). Eozynofilia może też pojawić się podczas fazy przemieszczania się przez krwiobieg i tkanki pasożytów przewodu pokarmowego (np. w glistnicy).
Badania obrazowe
Diagnostyka obrazowa ma znaczenie w chorobach pasożytniczych przebiegających z inwazją tkanek. Typowym przykładem jest tu bąblowica wątroby lub wągrzyca (spowodowana inwazją tasiemca uzbrojonego do ośrodkowego układu nerwowego).
Badania endoskopowe
Diagnostyka endoskopowa ma znaczenie w przypadku negatywnych wyników badania parazytologicznego kału, przy przedłużającej się biegunce. Kolonoskopia lub sigmoidoskopia umożliwia pobranie materiału z jelita grubego w przypadku podejrzenia czerwonki pełzakowatej. Gastroskopia pozwala na uzyskanie aspiratów treści dwunastniczej, np. do badania w kierunku giardiozy. Zdarza się, że pasożyty są widoczne makroskopowo w trakcie endoskopii (np. anizakioza, owsica).