Podwyższone ciśnienie tętnicze krwi jest najczęściej występującym powikłaniem ciąży i dotyczy 8-10% kobiet.
Nadciśnienie stanowi poważne zagrożenie zarówno dla matki, jak i jej dziecka, z utratą życia włącznie. Dotyczy to zwłaszcza stanu przedrzucawkowego (pierwotnego i nałożonego).
Mimo wieloletnich wysiłków nadal nie poznano patomechanizmu choroby, choć osiągnięcia ostatnich lat budzą nadzieje na jego wyjaśnienie i opracowanie skutecznego leczenia przyczynowego.
Zasady pomiaru ciśnienia tętniczego
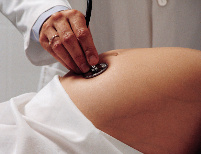
Badanie ciśnienia tętniczego krwi należy do podstawowych interwencji diagnostycznych u kobiet w ciąży i należy je wykonać podczas każdej rutynowej kontroli położniczej z zachowaniem kilku ważnych zasad.1. Mankiet powinien być odpowiedniej szerokości i długości (szerokość mankietu przekraczająca 40% obwodu ramienia, długość co najmniej 1,5 razy większa od obwodu ramienia, lub długość nadmuchiwanego balonu wynosząca co najmniej 80% obwodu ramienia).
2. Pacjent powinien być w pozycji siedzącej z nieskrzyżowanymi nogami, a pomiar należy wykonać po co najmniej 10 minutowym spoczynku.
3. Do oceny ciśnienia rozkurczowego stosuje się V fazę Korotkowa (zaniknięcie tonów), dotyczy to także urządzeń automatycznie rejestrujących pomiar.
4. Aby otrzymać dokładny wynik, ciśnienie w mankiecie należy zmniejszać powoli, w ten sposób by w czasie jednej sekundy obniżyć ciśnienie o 2 mm Hg. Szybsze zmniejszanie ciśnienia prowadzi do znaczącego niedoszacowania ciśnienia skurczowego i przeszacowania ciśnienia rozkurczowego.
5. Pomiar należy wykonać dwukrotnie, w odstępie 1-2 minut. Wartości podaje się z dokładnością do 2 mm Hg.1,2
Zobacz także: Jak mierzyć ciśnienie tętnicze?
Jakie są rodzaje nadciśnienia u kobiet w ciąży?
Rozróżnia się cztery choroby przebiegające z nadciśnieniem u kobiet w ciąży3:
- Nadciśnienie przewlekłe
- Stan przedrzucawkowy/rzucawka (preeklampsja/eklampsja - PE/E)
- Stan przedrzucawkowy nałożony na nadciśnienie przewlekłe
- Nadciśnienie ciążowe (wcześniej nazywane nadciśnieniem indukowanym przez ciążę).
Oprócz przedstawionego podziału wyróżniono jeszcze 3 stopnie zaawansowania nadciśnienia4, gdyż każdy z nim łączy się z innym ryzykiem dla matki i płodu (główne powikłania występują u kobiet z nadciśnieniem ciężkim):
- nadciśnienie łagodne – wartości ciśnienia od 140/90–149/99
- nadciśnienie umiarkowane – wartości ciśnienia od 150/100–159/109
- nadciśnienie ciężkie – wartości ciśnienia = 160/100 mm Hg
W 2008 roku Society of Obstetricians and Gynecologists of Canada (SOGC) w swoich wytycznych zaproponowało uproszczenie tej klasyfikacji rozróżniając tylko 2 kategorie nadciśnienie u kobiet w ciąży, a mianowicie: nadciśnienie występujące przed ciążą i nadciśnienie występujące w czasie ciąży, z dodaniem do każdej kategorii stanu przedrzucawkowego, jeśli objawy u matki i płodu oraz wyniki badań dodatkowych to sugerują.5
Więcej o podwyższonym ciśnieniu tętniczym krwi u kobiet w ciąży w artykułach:
Piśmiennictwo
1. Diagnosis and management of preeclampsia and eclampsia. ACOG Practice Bulletin No. 33. American College of Obstetricians and Gynecologists. Obstet. Gynecol., 2002; 99: 159-167.2. Pickering TG, , Hall JE, Appel LJ i wsp: Recommendations for Blood Pressure Measurement in Humans and Experimental Animals . Part 1: Blood Pressure Measurement in Humans: A Statement for Professionals From the Subcommittee of Professional and Public Education of the American Heart Association Council on High Blood Pressure Research. Hypertension, 2005;45:142.
3. Report of the National High Blood Pressure Education Program Working Group on High Blood Pressure in Pregnancy. Am J Obstet Gynecol, 2000; 183: S1-S22.
4. Hypertension in pregnancy; the management of hypertensive disorders during pregnancy. RCOG, NICE clinical guidance, 107, 2010.
5. Magee LA, Helewa M, Moutquin J-M i wsp: Diagnosis, evaluation, and management of the hypertensive disorders of pregnancy. SOGC Clinical Practice Guideline, No. 206. J Obstetrics Gynaecol Can, 2008; 30: (suppl 1): S1-S48.
6. Hutcheon JA, Lisonkova S, Magee LA i wsp: Optimal timing of delivery in pregnancies with pre-existing hypertension. BJOG. 2011;118:49-54.
7. Zetterström K, Lindeberg SN, Haglund B, Hanson U: The association of maternal chronic hypertension with perinatal death in male and female offspring: a record linkage study of 866,188 women. BJOG, 2008; 115: 1436-1442.
8. American Association of Clinical Endocrinologists medical guidelines for clinical practice for the diagnosis and treatment of hypertension. Endocr Pract, 2006; 12: 193-222.
9. Duley L, Henderson-Smart DJ, Meher S et al. Antiplatelet agents for preventing pre-eclampsia and its complications. Cochrane Database of Systematic Reviews 2007; (2)CD004659.
10. Askie LM, Duley L, Henderson-Smart DJ, Stewart LA; PARIS Collaborative Group: Antiplatelet agents for prevention of pre-eclampsia: a meta-analysis of individual patient data. Lancet, 2007; 369: 1791-1798.
11. Bujold E, Roberge S, Lacasse Y i wsp: Prevention of preeclampsia and intrauterine growth restriction with aspirin started in early pregnancy: a meta-analysis. Obstet Gynecol, 2010; 116: 402-414.
12. Abalos E; Duley L; Steyn DW; Henderson-Smart DJ: Antihypertensive drug therapy for mild to moderate hypertension during pregnancy. Cochrane Database Syst Rev. 2007; (1):CD002252.
13. Roberts JM, Balk JL, Bodnar LM i wsp: Nutrient involvement in preeclampsia. J.Nutr., 2003; 133: 1684S-1692S.
14. Global Burden of Disease for the Year 2001 by World Bank Region, for Use in Disease Control Priorities in Developing Countries, National Institutes of Health: WHO. Make every mother and child count. World Health Report, 2005.
15. The management of severe pre-eclampsia/eclampsia. Royal College of Obstetricians and Gynaecologists. Guideline No. 10( A) 2006.
16. Facchinetti F, Allais G, Nappi RE I wsp: Migraine is a risk factor for hypertensive disorders in pregnancy: a prospective cohort study. Cephalalgia, 2009; 29:286-92.
17. Fruscalzo A, Bertozzi S, Londero AP i wsp: Menstrual abnormalities and predisposition to pregnancy-related hypertensive disorders: a retrospective study. Gynecol Endocrinol, 2010; 26: 445-450.
18. Rustveld LO, Kelsey SF, Sharma R: Association between maternal infections and preeclampsia: a systematic review of epidemiologic studies. Matern Child Health J, 2008; 12: 223-242.
19. Zafarmand MH, Nijdam ME, Franx A i wsp: The angiotensinogen gene M235T polymorphism and development of preeclampsia/eclampsia: a meta-analysis and meta-regression of observational studies. J Hypertens. 2008; 26: 1726-1734.
20. Seremak-Mrozikiewicz A, Drews K, Wender-Ozegowska E, Mrozikiewicz PM: The significance of genetic polymorphisms of factor V Leiden and prothrombin in the preeclamptic Polish women. J Thromb Thrombolysis, 2010; 30: 97-104.
21. Williams MA, Miller RS, Qiu C i wsp: Associations of early pregnancy sleep duration with trimester-specific blood pressures and hypertensive disorders in pregnancy. Sleep, 2010; 33: 1363-1371.
22. Klatsky PC, Delaney SS, Caughey AB i wsp: The role of embryonic origin in preeclampsia: a comparison of autologous in vitro fertilization and ovum donor pregnancies. Obstet Gynecol, 2010; 116: 1387-1392.
23. Chen XK, Wen SW, Bottomley J i wsp: In vitro fertilization is associated with an increased risk for preeclampsia. Hypertens Pregnancy, 2009; 28: 1-12.
24. Miyake H, Iwasaki N, Nakai A i wsp: The influence of assisted reproductive technology on women with pregnancy-induced hypertension: a retrospective study at a Japanese Regional Perinatal Center. , 2010; 77: 312-317.
25. Dekker G: The partner's role in the etiology of preeclampsia. J Reprod Immunol. 2002; 57: 203-15.
26. Sharentuya N, Tomimatsu T, Mimura K, Tskitishvili E, Kinugasa-Taniguchi Y, Kanagawa T, Kimura T: Nicotine suppresses interleukin-6 production from vascular endothelial cells: a possible therapeutic role of nicotine for preeclampsia. Reprod Sci, 2010; 17: 556-563.
27. Mimura K, Tomimatsu T, Sharentuya N i wsp: Nicotine restores endothelial dysfunction caused by excess sFlt1 and sEng in an in vitro model of preeclamptic vascular endothelium: a possible therapeutic role of nicotinic acetylcholine receptor (nAChR) agonists for preeclampsia. Am J Obstet Gynecol, 2010; 202: 464.e1-6.
28. Karumanchi A, Levine RJ: How does smoking reduce the risk of preeclampsia? Hypertension, 2010; 55: 1100–1101.
29. Ahmed A: New insights into the etiology of preeclampsia: identification of key elusive factors for the vascular complications. Thromb Res, 2011;127: Suppl 3: S72-S75.
30. Sibai MB: Diagnosis and management of gestational hypertension and preeclampsia. Obstet Gynecol, 2003; 102: 181-192.
31. Roberts JM, Cooper DW. Pathogenesis and genetics of pre-eclampsia. The Lancet, 2001;357: 53-56.
32.Young BC, Levine RJ, Karumanchi SA: Pathogenesis of preeclampsia. Annu Rev Pathol, 2010; 5: 173-192.
33.Silasi M, Cohen B, Karumanchi SA, Rana S: Abnormal placentation, angiogenic factors, and the pathogenesis of preeclampsia. Obstet Gynecol Clin North Am, 2010; 37: 239-253.
34.von Dadelszen P, Magee LA, Roberts JM: Subclassification of preeclampsia. Hypertens Pregnancy, 2003; 22: 143-148.
35. Ness RB, Roberts JM: Heterogeneous causes constituting the single syndrome of preeclampsia: a hypothesis and its implications. Am J Obstet Gynecol, 1996; 175: 1365-1370.
36. van der Merwe JL, Hall DR, Wright C i wsp: Are early and late preeclampsia distinct subclasses of the disease--what does the placenta reveal? Hypertens Pregnancy, 2010; 29: 457-467.
37. Vatten LJ, Skjaerven R: Is pre-eclampsia more than one disease? BJOG, 2004; 111: 298-302.
38. Huppertz B: Placental origins of preeclampsia. Challenging the current hypothesis. Hypertension, 2008; 51: 970-975.
39. Valensise H, Vasapollo B, Gagliardi G, Novelli GP: Early and late preeclampsia. Two different maternal hemodynamic states in the latent phase of the disease. Hypertension, 2008; 52: 873-880.
40. Zhong Y, Tuuli M, Odibo AO: First-trimester assessment of placenta function and the prediction of preeclampsia and intrauterine growth restriction. Prenatal Diagnosis, 2010; 30: 293-308.
41. Poon LC, Kametas NA, Maiz N i wsp: First-trimester prediction of hypertensive disorders in pregnancy. Hypertension, 2009; 53: 812-818.
42. Chen Y: Novel angiogenic factors for predicting preecmalpsia: sFlt-1, PlHF, and soluble endoglin. Open CLin Chem J, 2009, 2, 1-6.
43. Hirashima C, Ohkuchi A, Takahashi K: Gestational hypertension as a subclinical preeclampsia in view of serum levels of angiogenesis-related factors. Hypertens Res, 2011; 34: 212-217.
44. Maynard SE, Karumanchi SA: Angiogenic factors and preeclampsia. Semin Nephrol. 2011; 31 :33-46.
45. Akolekar R, Syngelaki A, Sarquis R i wsp: Prediction of early, intermediate and late pre-eclampsia from maternal factors, biophysical and biochemical markers at 11-13 weeks. Prenat Diagn. 2011; 31: 66-74.
46. Kumasawa K, Ikawa M, Kidoya H i wsp: Pravastatin induces placental growth factor (PGF) and ameliorates preeclampsia in a mouse model. Proc Natl Acad Sci U S A, 2011, 25; 108:1451-1455.
47. von Dadelszen P, Payne B, Li J, Ansermino JM, Broughton Pipkin F, Côté AM, et al. Prediction of adverse maternal outcomes in pre-eclampsia: development and validation of the fullPIERS model. The Lancet. 2011; 377: 219-27.
48. Trivedi NA: A meta-analysis of low-dose aspirin for prevention of preeclampsia. J Postgrad Med., 2011; 57: 91-95.
49. Hofmeyr GJ, Lawrie TA, Atallah AN, Duley L: Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems. Cochrane Database Syst Rev. 2010 Aug 4;(8):CD001059.
50. Meher S, Duley L. Progesterone for preventing pre-eclampsia and its complications. Cochrane Database of Systematic Reviews 2006, Issue 4. Art. No.: CD006175.
51. Thangaratinam S, Langenveld J, Mol BW, Khan KS: Prediction and primary prevention of pre-eclampsia. Best Pract Res Clin Obstet Gynaecol, 2011 Mar 29. [Epub ahead of print].
52. Xu H, Perez-Cuevas R, Xiong X i wsp: INTAPP study group: An international trial of antioxidants in the prevention of preeclampsia (INTAPP). Am J Obstet Gynecol, 2010;202: 239.e1-239.e10.
53. Lindheimer MD, Taler SJ, Cunnigham FG: Hypertension in pregnancy. ASH position article. J Amer Soc Hypertension, 2008; 2: 484-494.
54. Haram K, Svendsen E, Abilgaard U: The HELLP syndrome; clinical issues and management. A review. BMC Pregnancy Childbirth, 2009; 9: 8.
55. Duley L, Gülmezoglu AM, Henderson-Smart DJ, Chou D: Magnesium sulphate and other anticonvulsants for women with pre-eclampsia. Cochrane Database Syst Rev. 2010; 11: CD000025.
56. Iasmina Craici, Steven Wagner, and Vesna D. Garovic: Preeclampsia and future cardiovascular risk: formal risk factor or failed stress test? Ther Adv Cardiovasc Dis, 2008; 2: 249–259.
57. Magnussen EB, Vatten LJ, Smith GD, Romundstad PR: Hypertensive disorders in pregnancy and subsequently measured cardiovascular risk factors. Obstet Gynecol, 2009; 114: 961-970.
58. Lykke JA, Langhoff-Roos J, Lockwood CJ i wsp: Mortality of mothers from cardiovascular and non-cardiovascular causes following pregnancy complications in first delivery. Paediatr Perinat Epidemiol, 2010; 24: 323-330.
59. Bellamy L; Casas JP; Hingorani AD; Williams DJ: Pre-eclampsia and risk of cardiovascular disease and cancer in later life: systematic review and meta-analysis. Systematic review and meta-analysis. BMJ, 2007; 335: 974.
60. Cathelain-Soland S, Coulon C, Subtil D i wsp: Subsequent pregnancy outcome in women with a history of preeclampsia and/or HELLP syndrome]. Gynecol Obstet Fertil, 2010; 38: 166-72.
61. Mosca L, Benjamin EJ, Berra K i wsp: Effectiveness-based guidelines for the prevention of cardiovascular disease in women_2011 Update: A Guideline from the American Heart Association. Circulation 2011; 123; 1243-1262.
62. Palmsten K, Buka SL, Michels KB: Maternal pregnancy-related hypertension and risk for hypertension in offspring later in life. Obstet Gynecol, 2010; 116: 858-64.
63. Geelhoed JJ, Fraser A, Tilling K, i wsp: Preeclampsia and gestational hypertension are associated with childhood blood pressure independently of family adiposity measures: the Avon Longitudinal Study of Parents and Children. Circulation, 2010; 122: 1192-1199.
64. Kajantie E, Eriksson JG, Osmond C, i wsp: Pre-eclampsia is associated with increased risk of stroke in the adult offspring: the Helsinki birth cohort study. Stroke, 2009; 40: 1176-1180.
65. Romundstad PR, Magnussen EB, Smith GD, Vatten LJ: Hypertension in pregnancy and later cardiovascular risk: common antecedents? Circulation, 2010; 122: 579-584.
66. Harskamp RE, Zeeman GG: Preeclampsia: at risk for remote cardiovascular disease. Am J Med Sci. 2007; 334: 291-295.