Choroba ta dotyczy zwłaszcza osób powyżej 60. roku życia, częściej mężczyzn niż kobiet. Objawy raka brodawki Vatera są niecharakterystyczne, pojawiają się dość wcześnie i w porównaniu z innymi nowotworami dróg żółciowych pozwalają na rozpoznanie choroby w dość wczesnym stadium zaawansowania.
Co to jest rak brodawki Vatera i jakie są jego przyczyny?
Raki brodawki Vatera stanowią różnorodną grupę raków, które rozrastają się w miejscu połączenia dróg żółciowych z dwunastnicą i obejmują okolicę okołobrodawkową.
Rak brodawki Vatera jest względnie rzadkim nowotworem. Występuje z częstością 0,57 na 100 000 osób na rok, stanowiąc około 2% wszystkich raków przewodu pokarmowego i 20% raków zewnątrzwątrobowych dróg żółciowych.
Choroba ta dotyczy zwłaszcza osób powyżej 60. roku życia, częściej mężczyzn niż kobiet. Czynnikiem zwiększającym 100–200-krotnie ryzyko wystąpienia tej choroby jest uwarunkowany genetycznie zespół polipowatości rodzinnej (FAP). Guz może rozrastać się do wewnątrz światła przewodu pokarmowego lub wzdłuż przewodów żółciowych. W 40% przypadków obserwuje się przerzuty do trzustkowo-dwunastniczych węzłów chłonnych.
Rak brodawki Vatera — objawy
Objawy raka brodawki Vatera są niecharakterystyczne, pojawiają się jednak dość wcześnie i w porównaniu z innymi nowotworami dróg żółciowych pozwalają na rozpoznanie choroby w dość wczesnym stadium zaawansowania. Wzrost guza powoduje zwykle zwężenie końcowego odcinka dróg żółciowych. Pacjent podaje okresowe bądź stałe zażółcenie powłok skórnych o różnym natężeniu z towarzyszącym świądem skóry, utratą masy ciała i niechęcią do przyjmowania pokarmów. W badaniu fizykalnym zwraca uwagę powiększona wątroba i powiększony, napięty pęcherzyk żółciowy.
Co robić w razie wystąpienia objawów?
W razie wystąpienia opisanych powyżej objawów należy niezwłocznie zgłosić się do lekarza rodzinnego, który skieruje do odpowiedniego specjalisty.
Diagnoza raka brodawki Vatera
Tak jak w przypadku innych chorób związanych ze zwężeniem dróg żółciowych, rak brodawki Vatera charakteryzuje się
- wzrostem osoczowego stężenia bilirubiny,
- aktywnością fosfatazy alkalicznej (ALP),
- gammaglutamylotranspeptydazy (GGTP), a niekiedy także
- aminotransferaz (ALT i AST).
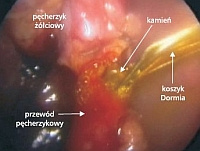
Rozpoznanie guza brodawki Vatera ustala się najczęściej na podstawie badań endoskopowych i badań obrazowych.
Wykonanie duodenoskopii (endoskop wprowadzony jest przez przełyk i żołądek do dwunastnicy) aparatem z optyką boczną, umożliwia nie tylko pobranie wycinków ze zmiany, ale także wymazu szczoteczkowego z dróg żółciowych za pomocą szczotki wprowadzonej poprzez kanał roboczy aparatu.
Wśród innych badań ważną rolę odgrywają badanie ultrasonograficzne (USG) i tomografia komputerowa (TK) jamy brzusznej. W USG stwierdza się poszerzenie dróg żółciowych na całym ich przebiegu. Podobne zmiany wykrywa tomografia komputerowa, która dodatkowo różnicuje pochodzenie zmiany i ocenia stopień zaawansowania nowotworu. Rezonans magnetyczny (MRCP) z 85–100% dokładnością określa miejsce występowania i stopień zwężenia dróg żółciowych. Wsteczna cholangiopankreatografia (ERCP) jest metodą diagnostyczną i terapeutyczną. Umożliwia ona pobranie biopsji ze zmienionej chorobowo brodawki, a po zakontrastowaniu dróg żółciowych, dokładną ocenę miejsca i stopnia zwężenia dróg żółciowych.
Jednak pewną diagnozę ustala się zwykle dopiero na podstawie zbadania całego preparatu histopatologicznego po zabiegu operacyjnym.
Sposoby leczenia
We wczesnej fazie choroby możliwe jest wykonanie resekcji brodawki Vatera – ampulektomii. Wskazaniem do wykonania ampulektomii jest tylko pewne rozpoznanie łagodnej zmiany w obrębie brodawki Vatera. Wiąże się ona jednak z dużym ryzykiem miejscowej wznowy procesu nowotworowego. Dlatego zwykle wykonuje się rozległy zabieg operacyjny z usunięciem całej dwunastnicy i trzustki. W przypadku zaawansowania choroby i nieresekcyjności zmiany, możliwe jest jedynie leczenie paliatywne: endoskopowa papilotomia (nacięcie brodawki Vatera) z drenażem dróg żółciowych.
Czy możliwe jest całkowite wyleczenie?
Na ogół całkowite wyleczenie jest niemożliwe. Leczenie ma na celu łagodzenie objawów, szczególnie wywołanych przez zaburzenia odpływu żółci.
Co trzeba zrobić po zakończeniu leczenia?
Po wypisaniu ze szpitala pacjent pozostaje pod opieką poradni specjalistycznych oraz lekarza rodzinnego. Należy przestrzegać zaleceń dietetycznych oraz przyjmować leki o działaniu wspomagającym.
Co robić, aby uniknąć zachorowania?
Nie ma metod zapobiegania rakowi brodawki Vatera.