EKG spoczynkowe
Elektrokardiografia, czyli EKG, to badanie serca, polegające na odbieraniu przez umieszczone na klatce piersiowej i kończynach elektrody sygnałów elektrycznych generowanych przez pracujące serce.
Sygnały te są następnie przetwarzane i zapisywane na taśmie papieru. Na podstawie analizy tego zapisu rozpoznaje się cechy różnych chorób serca. Można też stwierdzić zmiany w sercu spowodowane nadciśnieniem tętniczym – na przykład przerost różnych jego jam lub spowodowane jego uszkodzeniem zaburzenia jego rytmu.
Badanie jest proste, szybkie i bezbolesne. Ważne, żeby podczas badania pacjent pozostawał, w miarę możliwości, nieruchomo. Pacjent nie musi być do niego specjalnie przygotowany.
ECHO serca
Ryc. 1. Echokardiograf |
Badanie ECHO, czyli echokardiograficzne, czasem zwane też UKG (ultrasonokardiografią) to badanie ultrasonograficzne serca. Lekarz przykłada do klatki piersiowej chorego specjalną głowicę pokrytą żelem, za pomocą której może oglądać jamy serca i zastawki, dokonywać ich pomiarów, oceniać nieprawidłowy przepływ krwi przez zastawki. W ten sposób można ocenić, czy serce jest uszkodzone w przebiegu nadciśnienia tętniczego oraz rozpoznać cechy innych chorób serca – przebytego zawału serca, niewydolności serca, wad zastawek serca.
Badanie jest proste, bezbolesne (chociaż czasem może się wiązać z pewnym dyskomfortem – w niektórych przypadkach głowicę aparatu trzeba mocniej przycisnąć do ściany klatki piersiowej, czasem pozycja, którą trzeba przyjąć może być dla chorego niewygodna). Trwa około 30 minut – czasem nieco krócej bądź dłużej – zależy to od doświadczenia badającego, ale też od specyficznych warunków związanych z samym chorym – czasem po prostu „gorzej widać” (na przykład u osób otyłych lub z pewnymi chorobami płuc). Pacjent nie musi być do tego badania specjalnie przygotowany.
Ocena prędkości fali tętna między tętnicą szyjną a udową
Jest to badanie, dzięki któremu można ocenić sztywność naczyń tętniczych. Im większa sztywność naczyń, tym większe ryzyko sercowo-naczyniowe. Najczęściej ocenia się prędkość fali tętna między tętnicą szyjną a udową. Im większa jest ta prędkość, tym sztywniejsze są naczynia. Jeśli prędkość fali tętna przekracza 12 m/s, oznacza to, że istnieją już zmiany w narządach wewnętrznych spowodowane nadciśnieniem tętniczym, chociaż pacjent jeszcze może nie odczuwać żadnych dolegliwości. Badanie wykonuje się w pozycji leżącej, po uprzednim krótkim odpoczynku. Do dwóch tętnic (na przykład szyjnej i udowej) przykłada się czujniki aparatu, następnie na podstawie pomiarów dokonywanych przez aparat i pomiaru odległości między czujnikami dokonuje się obliczeń. Do tego badania potrzebna jest specjalna aparatura, którą obecnie dysponują głównie duże ośrodki akademickie, dlatego dostępność tego badania na razie jest jeszcze mocno ograniczona. Badanie jest proste, szybkie i bezbolesne. Pacjent nie musi być do niego specjalnie przygotowany.
Badanie ultrasonograficzne tętnic szyjnych w celu oceny grubości kompleksu intima-media oraz obecności blaszek miażdżycowych
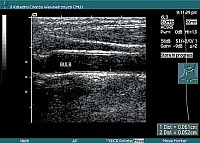
Ryc. 2. Pomiar grubości kompleksu błony środkowej i wewnętrznej tętnicy szyjnej w badaniu ultrasonograficznym |
Ściana tętnicy składa się z trzech warstw: wewnętrznej (łac. intima) – jej składową jest śródbłonek – cieniutka warstewka komórek wyściełająca naczynie od środka, która produkuje wiele ważnych substancji, związanych z różnymi procesami chorobowymi (w tym nadciśnieniem tętniczym i miażdżycą, choć pełni ważną rolę, śródbłonka nie widać podczas badania), środkowej (łac. media) i zewnętrznej, czyli przydanki (łac. adventitia).
Pogrubienie tych dwóch pierwszych warstw, widoczne za pomocą ultrasonografii, świadczy o ich uszkodzeniu, wiąże się także z uszkodzeniem innych tętnic i narządów wewnętrznych, a zmiany te mogą wyprzedzać objawy chorobowe u pacjenta.
Ultrasonografia, która służy do badania różnych narządów człowieka, jest doskonałą techniką, pozwalającą bezboleśnie i w żaden sposób nieszkodzący pacjentowi oglądać zmiany niedostępne podstawowym narzędziom pracy lekarza – jego oczom, uszom, dotykowi. Polega na tym, że głowica służąca do badania, wysyła fale dźwiękowe (niesłyszalne dla ucha człowieka), które odbijają się od różnych przeszkód, jakie stanowią dla nich na przykład organy wewnętrzne człowieka, po czym wracają z powrotem do tejże głowicy, która te fale wychwytuje. Inaczej „brzmią” fale, które odbiły się od rzeczy bardziej oddalonych od głowicy, inaczej te odbite od rzeczy bliższych, inaczej „brzmią” fale odbite od gęstej tkanki wątroby, a inaczej fale odbite od płynu, który w przypadku różnych schorzeń może gromadzić się w różnych zakamarkach ciała. W ten sposób „widzą” nietoperze. Następnie fale dźwiękowe są przez ultrasonograf przetwarzane na obraz, który widzimy na monitorze.
W przypadku badania grubości kompleksu intima-media pacjent leży na plecach z głową nieznacznie wyżej uniesioną i odchyloną tak, żeby lekarz mógł przyłożyć sondę do szyi nad tętnicą. Najpierw bada się tętnicę po jednej, potem po drugiej stronie szyi. Za pomocą programu komputerowego można wymierzyć grubość ukazującej się na ekranie monitora warstwy wewnętrznej i środkowej tętnicy. Badanie jest proste, szybkie i bezbolesne. Pacjent nie musi być do niego specjalnie przygotowany.
Wskaźnik kostkowo-ramienny (ABPI ang. ankle-brachial pressure index, czasem ABI)
Za pomocą tego badania możemy wykryć uszkodzenie tętnic obwodowych i zmiany miażdżycowe w tych naczyniach. Do obliczenia wskaźnika kostkowo-ramiennego konieczny jest pomiar ciśnienia na obu ramionach (na obu tętnicach ramiennych – prawej i lewej) oraz pomiar ciśnienia skurczowego na tętnicach stóp (na dwóch tętnicach – grzbietowej stopy i piszczelowej tylnej po obu stronach, czyli na prawej i lewej nodze).
Badanie wykonuje się na leżąco. Ciśnienie na tętnicach ramiennych mierzymy w taki sposób, w jaki rutynowo mierzymy ciśnienie tętnicze. Ciśnienie skurczowe na tętnicach grzbietowych stopy i piszczelowych tylnych mierzy się, zakładając na obie nogi powyżej kostek mankiety podobne do tych stosowanych przy rutynowym pomiarze ciśnienia na ramieniu. Najpierw pompuje się mankiet do ciśnienia przekraczającego ciśnienie w tętnicach stóp i dzięki temu zamyka się te tętnice i ustaje w nich przepływ krwi. Następnie powoli wypuszcza się z nich powietrze i za pomocą specjalnej sondy przypominającej nieco długopis (to tzw. dopplerowski detektor przepływu – to urządzenie także wykorzystuje technikę ultrasonografii), którą lekarz przykłada do skóry w okolicy kostki i na grzbiecie stopy w miejscach nad odpowiednimi tętnicami, sprawdza się, kiedy w tych tętnicach zaczyna znów przepływać krew. Ciśnienie zarejestrowane w tym momencie przez ciśnieniomierz połączony z mankietem jest ciśnieniem skurczowym w tych tętnicach. Następnie lekarz wylicza wskaźnik ABI, dzieląc najwyższe ciśnienie zarejestrowane na którejkolwiek z tętnic stóp przez wyższe ciśnienie skurczowe na którejkolwiek tętnicy ramiennej.
Wartość obliczonego wskaźnika jest prawidłowa, jeśli wynosi 0,9—1,15. ABI <0,9 świadczy o tym, że tętnice kończyn dolnych są zwężone i to zwężenie utrudnia przepływ krwi. Wartość >1,3 też nie jest prawidłowa - wskazuje na to, że tętnice są nadmiernie sztywne.
Badanie jest proste, szybkie i bezbolesne. Inną metodą jest bezpośredni pomiar ciśnienia tętniczego równocześnie na ramieniu i podudziu za pomocą automatycznego aparatu, który podaje gotowy wynik. Pacjent nie musi być do niego specjalnie przygotowany.