Co to jest i jakie są przyczyny?
Przednia niedokrwienna neuropatia nerwu wzrokowego (ang. anterior ischemic optic neuropathy - AION) polega na częściowym lub całkowitym zawale (niedokrwieniu) odcinka nerwu wzrokowego wewnątrz gałki ocznej. Jest to spowodowane zaburzeniem przepływu krwi przez tętnice rzęskowe tylne krótkie, które są jedynym źródłem ukrwienia przedniego odcinka nerwu II (ryc. 1). Na skutek tych zaburzeń w naczyniach dochodzi do niedokrwienia, a w efekcie obumarcia i zaniku włókien nerwu wzrokowego.
Przednią niedokrwienną neuropatię wzrokową dzieli się na dwie postacie: tętniczą i nietętniczą.
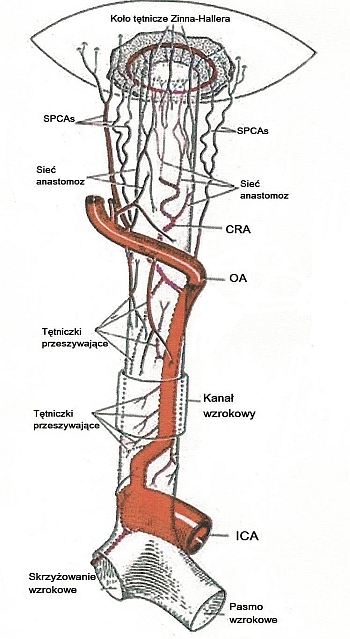
Ryc. 1. Unaczynienie nerwu wzrokowego (od miejsca wyjścia nerwu wzrokowego z gałki ocznej – góra ryciny; do skrzyżowania nerwów wzrokowych – dół ryciny).
ICA – tętnica szyjna wewnętrzna, OA – tętnica oczna, SPCAs – tętnice rzęskowe tylne krótkie, CRA – tętnica środkowa siatkówki.
- Postać tętnicza jest związana z procesem zapalnym w obrębie naczyń rzęskowych tylnych krótkich w przebiegu olbrzymiokomórkowego zapalenia tętnic (inaczej choroba Hortona) i występuje stosunkowo rzadko. Proces zapalny w naczyniach prowadzi do zwężenia i zamknięcia ich światła (ryc. 2). Zmiany występują przede wszystkim w naczyniach odchodzących od tętnicy szyjnej (zobacz ryc. 3) i w 80% przypadków obejmują też tętnice rzęskowe tylne krótkie.
- Postać nietętnicza neuropatii niedokrwiennej jest zdecydowanie częstsza. Choroba ta ma wieloczynnikowy charakter (czyli nie istnieje jedna określona przyczyna jej wystąpienia, a jest ich kilka i niekiedy występują one jednocześnie, np. cukrzyca, miażdżyca oraz nocny spadek ciśnienia w naczyniach itp.). Istnieją dwa podstawowe mechanizmy rozwoju zmian niedokrwiennych:
- zamknięcie naczyń rzęskowych przez zator, zakrzep lub proces miażdżycowy (przeszkoda mechaniczna),
- zmniejszenie przepływu krwi w tętnicach rzęskowych na skutek spadku ciśnienia przepływu (perfuzji) krwi, przy zachowanej drożności naczyń (zaburzenia hemodynamiczne). Może to nastąpić w sytuacjach gwałtownego spadku ciśnienia ogólnego krwi (u osób z niskim ciśnieniem ogólnym lub z nadciśnieniem tętniczym, które są zbyt intensywnie leczone lekami obniżającymi ciśnienie tętnicze – lekami hipotensyjnymi) oraz w stanach niedokrwistości (anemii) i bardzo dużej utraty krwi.
Do czynników ryzyka rozwoju przedniej niedokrwiennej neuropatii nerwu wzrokowego należą:
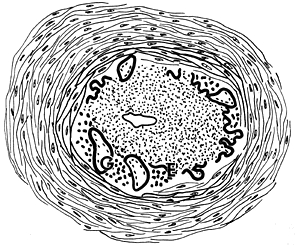
Ryc. 2. Zmiany patologiczne w naczyniach w przebiegu olbrzymiokomórkowego zapalenia tętnic: naciek komórkowy, proliferacja błony wewnętrznej, pogrubienie ściany naczynia i zamknięcie jego światła.
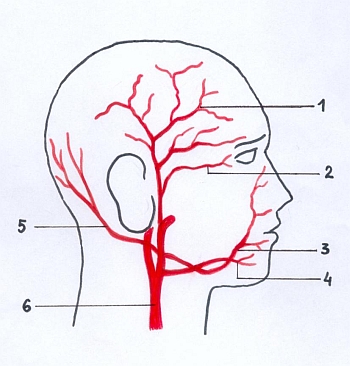
Ryc. 3. Naczynia najczęściej zajęte procesem zapalnym: 1 – tętnica skroniowa, 2 – tętnica oczna, 3 – tętnica twarzowa, 4 – tętnica językowa, 5 – tętnica potyliczna, 6 – tętnica szyjna.
- nadciśnienie tętnicze,
- cukrzyca,
- miażdżyca,
- choroba niedokrwienna serca,
- niskie ciśnienie ogólne krwi,
- zaburzenia działania tarczycy,
- wady zastawek serca,
- hipercholesterolemia,
- choroby krwi (hematologiczne, np. czerwienica prawdziwa, gdy dochodzi do wzrostu lepkości krwi, choroby związane ze wzrostem krzepliwości krwi),
- dializy,
- zespół bezdechu nocnego,
- palenie tytoniu,
- migrena i inne zespoły naczynioskurczowe.
Wśród wyżej wymienionych zaburzeń bardzo istotną rolę przypisuje się spadkowi ciśnienia ogólnego krwi w godzinach nocnych. Choć jest to proces fizjologiczny, to w pewnych przypadkach spadek ten może być zbyt duży. Dochodzi wówczas do zmniejszenia przepływu krwi w obrębie nerwu wzrokowego i rozwoju objawów neuropatii niedokrwiennej. Aż 75% pacjentów z przednią niedokrwienną neuropatią nerwu wzrokowego zauważa osłabienie ostrości wzroku we wczesnych godzinach rannych.
Jak często występuje?
Postać nietętnicza przedniej niedokrwiennej neuropatii nerwu wzrokowego jest najczęściej spotykaną formą neuropatii wzrokowej i zazwyczaj występuje u osób starszych. W krajach rozwiniętych każdego roku choruje na nią 10–20 osób (po 50. roku życia) na 100 tys. mieszkańców. Postać ta w równym stopniu dotyka mężczyzn i kobiet i dotyczy niemal wyłącznie osób rasy białej (95%). Według różnych statystyk zmiany obustronne (zajęcie obu oczu) mogą wystąpić nawet u 75% badanych; choć zwykle ich występowanie ocenia się na około 30%. Kobiety chorują 2,5–3 razy częściej niż mężczyźni, a ryzyko zachorowania zwiększa się wraz z wiekiem. Zmiany rozwijają się głównie wśród ludności rasy białej, ich występowanie u Azjatów, Afroamerykanów i ludności afrykańskiej jest bardzo rzadkie.
Postać tętnicza przedniej niedokrwiennej neuropatii nerwu wzrokowego, czyli ta związana z chorobą Hortona, jest zdecydowanie rzadsza.
Jak się objawia?
Najczęstszym objawem postaci nietętniczej przedniej niedokrwiennej neuropatii nerwu wzrokowego jest nagła, bezbolesna utrata widzenia, niepoprzedzona zazwyczaj żadnymi wcześniejszymi objawami ocznymi. Zmiany bardzo często rozwijają się w nocy, dlatego pacjent zauważa je rano, po przebudzeniu. Czasem chory dostrzega mroczki i ubytki w polu widzenia, barwy obserwowanych przedmiotów mogą być wyblakłe lub w odcieniach szarości, a źrenica w chorym oku poszerzona.
Postać tętnicza przedniej niedokrwiennej neuropatii nerwu wzrokowego w przebiegu olbrzymiokomórkowego zapalenia tętnic, z uwagi na charakter choroby zasadniczej, może mieć różny przebieg kliniczny. Zazwyczaj zanim pojawią się pierwsze objawy okulistyczne, chory skarży się na dolegliwości ogólne, takie jak: silne bóle głowy (głównie w okolicy skroniowej), osłabienie, chudnięcie, brak apetytu, gorączka, dreszcze, nocne poty, ostre reumatyczne bóle wielomięśniowe oraz bóle żuchwy i języka podczas mówienia i żucia. Ten ostatni objaw jest uważany za tzw. objaw patognomoniczny, czyli typowy dla danej choroby. Zaburzenia oczne pojawiają się zazwyczaj nagle, kilka dni lub tygodni po wystąpieniu pierwszych objawów ogólnych, choć nierzadko (20% pacjentów) objawy ze strony narządu wzroku mogą być pierwszą manifestacją choroby. Zazwyczaj jest to znaczne jednostronne pogorszenie widzenia, któremu może towarzyszyć ból wokół oka. U części pacjentów wystąpienie głównych objawów okulistycznych jest poprzedzone przejściowym pogorszeniem widzenia i błyskami światła, trwającymi od kliku sekund do kilku minut. To nagłe krótkotrwałe zaniewidzenie nosi nazwę amaurosis fugax i stanowi niepokojący objaw, świadczący o przejściowym niedokrwieniu nerwu wzrokowego. U 15% pacjentów może dochodzić do podwójnego widzenia, które jest wynikiem niedokrwienia nerwów czaszkowych odpowiedzialnych za prawidłową ruchomość gałki ocznej. Uważa się, że w przypadku niewyjaśnionej przyczyny podwójnego widzenia, które pojawiło się nagle w starszym wieku, należy zawsze poszerzyć diagnostykę w kierunku choroby Hortona.
Co robić w razie wystąpienia objawów?
Przednia niedokrwienna neuropatia nerwu wzrokowego jest uważana w okulistyce za stan nagły, analogiczny do udaru mózgu czy zawału serca. Pacjent powinien jak najszybciej zgłosić się do okulisty, który postawi właściwą diagnozę. Jest to szczególnie ważne w przypadku postaci tętniczej w przebiegu choroby Hortona, gdzie tylko natychmiastowe podjęcie odpowiedniego leczenia daje szansę na zachowanie użytecznej ostrości wzroku i zapobiega rozwojowi neuropatii w drugim oku.
Jak lekarz stawia diagnozę?
Rozpoznanie niedokrwiennej neuropatii nerwu wzrokowego ustala się na podstawie wywiadu i objawów podawanych przez pacjenta oraz podstawowego badania okulistycznego, poszerzonego o specjalistyczną diagnostykę nerwu wzrokowego. Ocena funkcji wzrokowych wykazuje obniżenie ostrości wzroku o różnym stopniu nasilenia oraz zaburzenie rozpoznawania barw, a czasem także nieprawidłową reakcję źrenicy na światło, która nie zwęża się lub robi to wolniej w porównaniu z drugim okiem.
Ważnym objawem diagnostycznym jest zmieniony obraz tarczy nerwu wzrokowego w badaniu wziernikowym (oftalmoskopowym) dna oka (zobacz: Wziernikowanie dna oka). Tarcza nerwu II jest blada, obrzęknięta, nieco uniesiona i ma zatarte granice (ryc. 4 i 5).
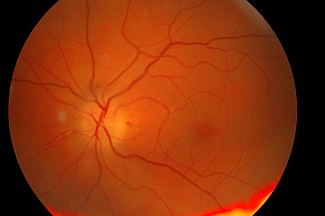
Ryc. 4. Obraz tarczy nerwu wzrokowego w ostrej fazie przedniej niedokrwiennej neuropatii nerwu wzrokowego (postać nietętnicza): tarcza blada, uniesiona, o zatartych granicach z drobnym płomykowatym krwotoczkiem przy brzegu tarczy na godz. 300.
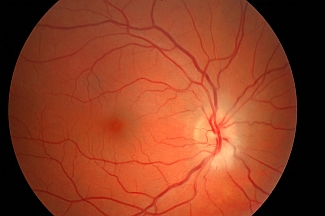
Ryc. 5. Obraz tarczy nerwu wzrokowego w ostrej fazie przedniej niedokrwiennej neuropatii nerwu wzrokowego (postać tętnicza): tarcza blada, uniesiona, o zatartych granicach, szczególnie od dołu.
Niekiedy przy brzegu tarczy stwierdza się drobne krwotoczki o płomykowatym kształcie. Obrzęk tarczy nerwu wzrokowego ustępuje zazwyczaj po 6–8 tygodniach, a sama tarcza zanika. Tarcza, która uległa zanikowi (atrofii), jest bardzo blada, płaska i ma wyraźne granice (zobacz ryc. 6). Zanik tarczy nerwu wzrokowego to proces, w którym włókna nerwu wzrokowego obumierają i są zastępowane tkanką glejową. Taka tarcza nerwu wzrokowego, oglądana na dnie oka, ma barwę białą – od koloru tkanki glejowej. Zanikowa tarcza nerwu wzrokowego nie spełnia swych funkcji, bo zamiast włókien nerwowych przewodzących impulsy nerwowe – inaczej informacje do mózgu – w tarczy jest tkanka glejowa. Tkanka glejowa nie może przewodzić do mózgu informacji z fotoreceptorów, które odbierają bodźce wzrokowe, bo nie ma właściwości tkanki nerwowej. Takie oko nie widzi i jest to proces trwały.
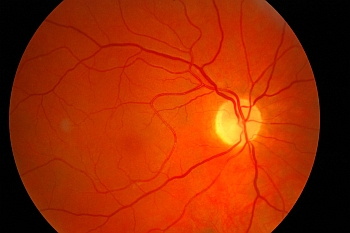
Ryc. 6. Obraz zanikowej tarczy nerwu wzrokowego w późnej fazie (po 8 tygodniach) przedniej niedokrwiennej neuropatii nerwu wzrokowego (postać nietętnicza): tarcza nerwu blada, płaska, o wyraźnych granicach.
Istotnym objawem diagnostycznym przedniej niedokrwiennej neuropatii nerwu wzrokowego są ubytki w polu widzenia, które w tej postaci neuropatii lokalizują się typowo w dolnej części pola widzenia, nie przekraczając południka poziomego (ryc. 7 i 8). Są to tzw. ubytki altitudinalne.
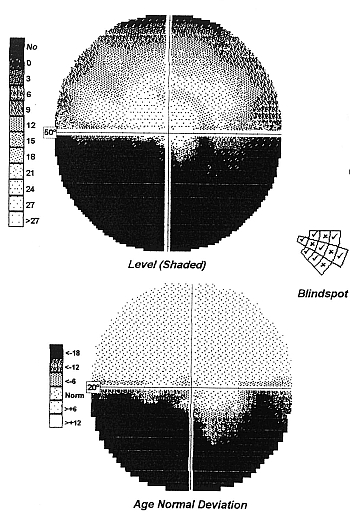
Ryc. 7. Statyczne pole widzenia – ubytek altitudinalny w dolnej połowie pola widzenia.
Ponieważ u podłoża przedniej niedokrwiennej neuropatii nerwu wzrokowego leżą zaburzenia przepływu krwi w tętnicach rzęskowych tylnych krótkich, w diagnostyce neuropatii niedokrwiennej bardzo ważną rolę odgrywają badania oceniające układ naczyniowy odpowiedzialny za odżywianie nerwu wzrokowego. Jednym z nich jest angiografia fluoresceinowa (zobacz: Angiografia fluoresceinowa), która polega na podaniu drogą dożylną do naczyń gałki ocznej środka cieniującego (kontrastu) – barwnika o nazwie fluoresceina. Fluoresceina wypełnia naczynia i dzięki swoim właściwościom emitowania światła zielonozółtego jest dobrze widoczna przez odpowiednio dobrane (niebieskie) filtry w kamerze do fotografowania dna oka. Jest to aparat/sprzęt, za pomocą którego obserwuje się obraz dna oka i wypełnione fluoresceiną naczynia; zdjęcia tych obrazów są zapisywane cyfrowo w komputerze. Kamera „fundus” umożliwia wykonanie dokumentacji fotograficznej dna oka w różnych fazach przepływu fluoresceiny przez naczynia. U pacjentów z przednią niedokrwienną neuropatią nerwu wzrokowego angiografia fluoresceinowa wykazuje opóźnione wypełnianie się naczyń tarczy nerwu wzrokowego barwnikiem, a w późnej fazie badania długotrwały zastój fluoresceiny w obrębie tarczy (zobacz ryc. 9 i 10).
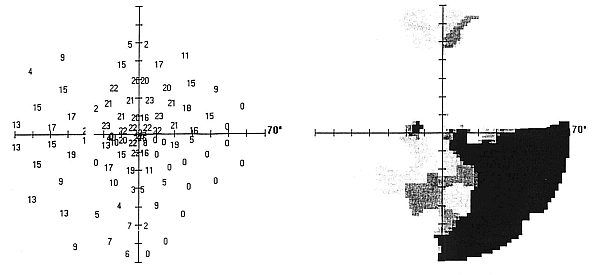
Ryc. 8. Statyczne pole widzenia – ubytek altitudinalny w kwadrancie dolno-nosowym.
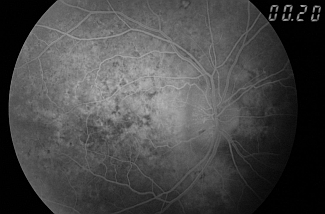
Ryc. 9. Obraz tarczy nerwu wzrokowego w AION we wczesnej fazie angiografii fluoresceinowej – 20 sekunda badania (opóźnione wypełnianie się naczyń tarczy nerwu wzrokowego barwnikiem).
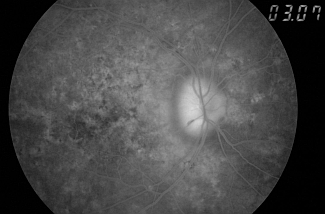
Ryc. 10. Obraz tarczy nerwu wzrokowego w AION we późnej fazie angiografii fluoresceinowej – 3 minuta badania (zastój barwnika w obrębie tarczy nerwu wzrokowego, na jego tle widać ciemniejszy płomykowaty krwotoczek).
Innym cennym badaniem jest ultrasonografia dopplerowska, która obrazuje dynamiczne parametry przepływu krwi w badanych naczyniach. U pacjentów z przednią niedokrwienną neuropatią nerwu wzrokowego można stwierdzić obniżone parametry prędkości przepływu krwi (niższa prędkość) oraz wzrost współczynnika oporu w naczyniach rzęskowych tylnych krótkich (zobacz ryc. 11).
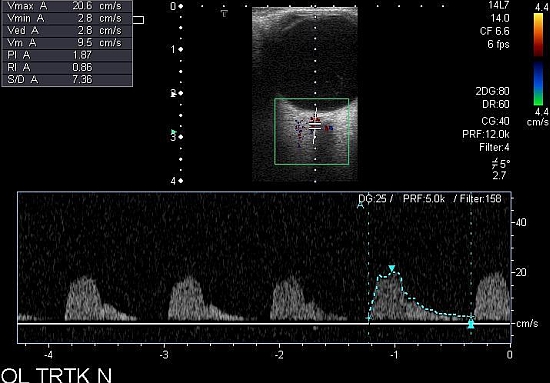
Ryc. 11. Spektrum przepływu krwi w nosowych gałęziach tętnic rzęskowych tylnych krótkich w tętniczej postaci AION: obniżona prędkość przepływu krwi w rozkurczu i wzrost współczynnika oporu.
Nieprawidłowe funkcjonowanie niedokrwionych włókien nerwu wzrokowego potwierdza też badanie wzrokowych potencjałów wywołanych (zobacz: Badanie wzrokowych potencjałów wywoławczych). Badanie to wykazuje znaczne zaburzenia przewodnictwa bodźców (impulsów) nerwowych na linii wzroku.
Mając na uwadze fakt, że neuropatia niedokrwienna może być jednym z objawów choroby Hortona, należy zawsze poszerzyć diagnostykę o badania, które służą do rozpoznania tej choroby. Kryteria diagnostyczne olbrzymiokomórkowego zapalenia tętnic obejmują:
- wiek, ponad 50 lat w momencie rozpoznania choroby,
- bóle głowy o innym charakterze lub umiejscowieniu niż dotychczas odczuwane,
- tkliwość palpacyjną (bolesność przy dotyku) i osłabienie tętna w obrębie tętnicy skroniowej,
- wysoki OB (≥50 mm/godz.),
- charakterystyczny obraz biopsyjny tętnicy skroniowej – obraz histologiczny (z mikroskopu) wycinka naczynia, którego ścina jest pogrubiała i nacieczona komórkami zapalnymi (zobacz ryc. 2).
Poza podstawowymi kryteriami diagnostycznymi, ważnym testem laboratoryjnym w rozpoznaniu choroby Hortona jest ocena stężenia białka ostrej fazy – białka C-reaktywnego (CRP) – oraz zwiększona liczba płytek krwi.
Jakie są sposoby leczenia?
Postępowanie terapeutyczne w przypadku tętniczej i nietętniczej postaci przedniej niedokrwiennej neuropatii nerwu wzrokowego jest całkowicie różne. Rozpoznanie olbrzymiokomórkowego zapalenia tętnic wiąże się z koniecznością natychmiastowego włączenia leczenia kortykosteroidami. Pacjentowi podaje się dożylnie bardzo duże dawki (ok. 1 g/dobę) kortykosteroidów przez 3–5 dni, a następnie redukuje się ich dawkę przez włączenie doustnych kortykosteroidów, w dawce 80 mg/dobę. Leczenie trwa wiele miesięcy, aż do powolnej redukcji dawek leków do 10 mg/dobę, które jako dawkę podtrzymującą stosuje się nawet 1–2 lata. Czas leczenia jest zależny od objawów występujących u pacjenta oraz stężenia białka C-reaktywnego i wartości OB.
W przypadku znacznie częściej występującej formy nietętniczej przedniej niedokrwiennej neuropatii nerwu wzrokowego nie ma ustalonego trybu postępowania terapeutycznego. Stosuje się wiele form terapii, jednak żadna nie jest skuteczna. Nietętniczej przedniej neuropatii nerwu wzrokowego należy przede wszystkim zapobiegać. Obecnie w leczeniu tej postaci neuropatii stosuje się zarówno postępowanie farmakologiczne, jak i chirurgiczne, jednak efekty leczenia są zazwyczaj mało zadowalające. W leczeniu zachowawczym podaje się czasem kortykosteroidy, choć poprawę ostrości wzroku po ich zastosowaniu obserwuje się rzadko i dotyczy ona zwykle pacjentów w początkowym stadium choroby. Podobne wyniki dotyczą preparatów poprawiających parametry przepływu krwi (np. pentoksyfilina). Niektórym pacjentom zaleca się przyjmowanie aspiryny, której zadaniem jest redukcja ryzyka rozwoju przedniej niedokrwiennej neuropatii nerwu wzrokowego w drugim oku. Podkreśla się tu rolę aspiryny w hamowaniu zlepiania się (agregacji) płytek krwi i uwalnianiu przez nie serotoniny, substancji silnie obkurczającej naczynia. Ten mechanizm odgrywa pewną rolę w patogenezie zmian niedokrwiennych, spowodowanych miażdżycą (w miażdżycy następuje zlepianie się płytek i uwalnianie serotoniny, a to z kolei prowadzi do zwężenia światła naczynia przez konglomeraty płytkowe oraz skurczu ściany naczynia wywołanego działaniem serotoniny. Przez naczynie przepływa mniej krwi i może dojść do niedokrwienia obszaru, który jest zaopatrywany w krew przez to naczynie tętnicze).
Wśród metod chirurgicznych, najczęściej stosowanym leczeniem jest odbarczanie (dekompresja) pochewki nerwu wzrokowego, czyli zmniejszenie nacisku płynu, nagromadzonego wokół nerwu wzrokowego (patrz niżej). Technika ta polega na wykonaniu jednego lub kilku ubytków w osłonce zewnętrznej nerwu wzrokowego. Uzasadnieniem takiego postępowania jest stwierdzenie, że w przebiegu zmian niedokrwiennych dochodzi do nagromadzenia (akumulacji) znacznej ilości płynu w przestrzeni między osłonkami nerwu wzrokowego, a jego usunięcie zmniejsza ucisk włókien nerwowych, których czynność ulega wówczas poprawie. Należy jednak pamiętać, że metoda odbarczenia osłonki nerwu wzrokowego może prowadzić do groźnych powikłań ocznych, dlatego jest wciąż uważana za metodę kontrowersyjną, szczególnie że jej efekty terapeutyczne nie są zbyt duże.
Czy możliwe jest całkowite wyleczenie?
Całkowite wyleczenie przedniej niedokrwiennej neuropatii nerwu wzrokowego jest bardzo mało prawdopodobne. Zazwyczaj pozostają, mniejsze lub większe, trwałe ubytki w widzeniu, a w wielu przypadkach proces chorobowy kończy się całkowitą ślepotą. Rokowanie odnośnie do widzenia jest dużo gorsze w postaci tętniczej. Nerw wzrokowy ulega zanikowi, a ponieważ nie ma on zdolności regeneracyjnych, zaburzenia jego funkcji są nieodwracalne.
Bardzo niekorzystnym czynnikiem jest duże ryzyko rozwoju niedokrwienia w drugim oku. Ryzyko pojawienia się zaburzeń ukrwienia w oku towarzyszącym w okresie 3 lat od pierwszego incydentu wynosi około 25%.
Co trzeba robić po zakończeniu leczenia?
Po zakończeniu leczenia pacjent pozostaje pod kontrolą okulisty, a częstość wizyt kontrolnych ustala lekarz w zależności od aktualnego stanu klinicznego chorego. Regularne kontrole okulistyczne mają przede wszystkim na celu ocenę drugiego oka, które przez cały czas jest zagrożone rozwojem neuropatii niedokrwiennej. Ważne jest, by pacjent pamiętał, że musi się zgłosić do okulisty natychmiast, gdy zauważy jakiekolwiek niepokojące objawy, które mogą wskazywać na rozwój zmian niedokrwiennych w drugim oku.
Co robić, aby uniknąć zachorowania?
Z uwagi na brak efektywnego leczenia przedniej niedokrwiennej neuropatii nerwu wzrokowego, ważnym elementem postępowania staje się właściwa profilaktyka i zapobieganie rozwojowi zmian w drugim oku. Ponieważ choroba ma wieloczynnikowy charakter (jw.), należy dążyć do ograniczenia do minimum wpływu istniejących czynników ryzyka. Postępowanie to obejmuje: ograniczenie przyjmowania leków obniżających ciśnienie tętnicze (hipotensyjnych) stosowanych przed snem lub późnym wieczorem, wprowadzenie odpowiedniej diety, w tym cukrzycowej i zmniejszającej stężenie cholesterolu, zaprzestanie palenia papierosów, stosowanie aspiryny i leków obniżających ciśnienie wewnątrzgałkowe oraz dokładne leczenie współistniejących chorób ogólnych. Niestety wiele osób lekceważy objawy choroby, na przykład podwyższone stężenie cukru lub cholesterolu, lub skoki ciśnienia tętniczego, nie zgłasza się do lekarza lub nie przestrzega zaleceń lekarskich.
Pamiętaj!
W neuropatii niedokrwiennej wyżej wymieniona profilaktyka jest równie ważna jak w przypadku profilaktyki zawału serca.Osoby, które utraciły wzrok w jednym oku w wyniku nietętniczej przedniej niedokrwiennej neuropatii nerwu wzrokowego nie powinny stosować leków używanych w zaburzeniach erekcji (np. sildenafilu, tadalafilu, wardenafilu).
















