Czym jest źrenica?
Źrenica jest naturalnym otworem w tęczówce oka, który kontroluje dopuszczanie do jego wnętrza optymalnej ilości światła, czyli działa jak przesłona aparatu fotograficznego. W warunkach prawidłowych jest ona okrągła (średnica wynosi ok. 3–4 mm), położona nieco nosowo i ku dołowi od centrum, w związku z tym jej centrum może nie odpowiadać dokładnie osi optycznej gałki ocznej, a oglądana z zewnątrz ma barwę czarną. Za ruchy źrenic (rozszerzanie ⇐ ⊗ ⇒ zwężanie) odpowiada tzw. mięsień zwieracz źrenicy.
„Centrum sterowania” czynnością tego mięśnia, czyli ruchami źrenic, znajduje się na podstawie mózgu, w tzw. jądrze przywspółczulnym nerwu okoruchowego. Z jądra tego biegną do mięśni źrenicznych włókna nerwowe. Źrenica zwęża się przy skierowaniu na nią źródła światła (reakcja bezpośrednia), jak również przy oświetleniu drugiego oka (reakcja pośrednia, inaczej konsensualna). Dotyczy to zarówno działania światła słonecznego, jak i sztucznego. Zwężenie źrenic można też obserwować podczas zbliżania oglądanego przedmiotu do oczu, na przykład źrenice stają się węższe podczas czytania.
Nieprawidłowości źrenic
W warunkach prawidłowych obie źrenice są takie same, symetryczne, a odstępstwo od tego stanu nazywamy anizokorią (asymetria, nierówność).
Inne nieprawidłowości źrenic mogą polegać na:
- zmianie kształtu
- zaburzeniu wielkości
- zaburzonej reakcji na światło
- zmianie położenia źrenicy.
Nieprawidłowości te mogą być spowodowane chorobą umiejscowioną w oku, chorobą ogólnoustrojową (najczęściej układu nerwowego) lub działaniem leków.
Najczęstsze rodzaje zaburzeń kształtu źrenic
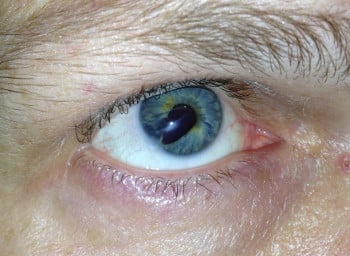
Ryc. 1. Zniekształcona źrenica po urazie oka; źródło: CDC Public Health Image Library
- Źrenica (owalna, w kształcie koniczyny, gwiazdkowata, do tego często także nieprawidłowej wielkości, czyli wąska lub poszerzona) może się wiązać ze stanem zapalnym przedniego odcinka oka (zobacz: Zapalenie przedniego odcinka błony naczyniowej oraz Czerwone oko), w którym tworzą się tzw. zrosty przednie z rogówką lub zrosty tylne z powierzchnią soczewki położonej tuż za tęczówką. W stanach ostrych towarzyszą temu inne objawy zapalenia, takie jak ból (zob. Ostry ból oka), zaczerwienienie oka (zob. Zaczerwienienie oka) i spadek ostrości widzenia.
- Źrenica szczelinowata, pestkowata albo łezkowata jest charakterystyczna dla ciężkich urazów, w wyniku których fragment tęczówki wypada przez ranę przebijającą ściany gałki ocznej (zobacz: Urazy oka). Jeżeli w wyniku urazu tępego fragment tęczówki oderwie się od jej nasady (irydodializa; zobacz: Urazy oka), źrenica może się przemieścić i zniekształcić.
Zaburzenia wielkości źrenic
- Źrenica szeroka, nieregularna: bardzo powoli reagująca na światło lub wcale, zwłaszcza jeśli współistnieją tzw. ruchy robaczkowe (wynikające z kurczenia się jedynie wybranych, nieuszkodzonych segmentów mięśnia zwieracza źrenicy), może występować u młodych, zdrowych ludzi i nosi nazwę „źrenicy tonicznej Adiego”. W 80% przypadków stwierdza się ją jednostronnie, czyli tylko w jednym oku. Przyczynę stanowi zazwyczaj uszkodzenie zwojowych włókien nerwowych, zaopatrujących zwieracz źrenicy, najczęściej poprzez zakażenie wirusowe. Podczas pierwszego tygodnia trwania tego stanu mięsień zwieracz źrenicy wykazuje tzw. nadwrażliwość cholinergiczną. Po 2 miesiącach trwania dochodzi do przejścia w tzw. przewlekły zespół Adiego. Włókna nerwowe zaczynają rozrastać się i neurony początkowo łączące się z mięśniem rzęskowym (powodujące jego skurcz) zaczynają przerastać do zwieracza źrenicy. Pacjenci wówczas często się skarżą na trudności w utrzymaniu ostrości obrazu podczas zmiany spojrzenia z dali do bliży. W końcu zajęta źrenica staje się mniejsza w porównaniu z drugim okiem, co uwidacznia się zwłaszcza w ciemnym oświetleniu. Objaw ten jest skutkiem regeneracji unerwienia mięśnia zwieracza źrenicy i przerostu włókien utrzymujących zwieracz w ciągłym skurczu.
- Źrenica szeroka, okrągła: występuje zwykle jednostronnie i powoli reaguje na światło. Może pojawić się wskutek urazu głowy, czasem nawet niegroźnego, chorób neuroinfekcyjnych (tzn. zakażeń układu nerwowego), udaru mózgu lub ciężkich zaburzeń elektrolitowych. Jest wówczas wynikiem obrzęku mózgu lub krwawienia śródczaszkowego różnego stopnia. Charakteryzuje zwłaszcza stany po cięższych urazach głowy, z objawami wstrząśnienia mózgu czy utratą przytomności.
- Źrenica poszerzona w specyficzny sposób, pionowo owalna: to charakterystyczny objaw ostrego zamknięcia kąta przesączania (czyli ostrego ataku jaskry), który występuje w przebiegu szczególnej odmiany tej choroby, tzw. jaskrze zamykającego się i zamkniętego kąta (zobacz: Jaskra – ostre zamknięcie kąta). Na ten typ jaskry choruje 20% populacji kaukaskiej. Ostre zamknięcie kąta przesączania przebiega z bardzo silnymi bólami oka i głowy, zaburzeniami widzenia, a czasem z uczuciem mdłości i wymiotami.
- Źrenica zwężona, której towarzyszy zwężenie szpary powiekowej oraz zapadnięcie gałki ocznej po jednej stronie (asymetria twarzy), to tzw. zespół Hornera. Choroba ta rozwija się powoli. Powodem jej powstania jest przeważnie uszkodzenie nerwowego szlaku oczno-współczulnego (zobacz: Budowa narządu wzroku).
Źrenica zwężona jest wówczas przejawem:- zmian uciskowych w obrębie ośrodkowego układu nerwowego (guzy mózgu i rdzenia kręgowego);
- jamistości rdzenia, zespołu rdzeniowego bocznego, zmian w obrębie szyi (urazy, zabiegi chirurgiczne, złośliwe przerzuty do węzłów chłonnych);
- chorób w klatce piersiowej (tzw. guz Pankosta, powiększenie węzłów chłonnych, tętniak);
- chorób, takich jak: klasterowe bóle głowy (zob. Migrena oczna, guzy nosogardzieli, zapalenie ucha środkowego, guzy w obrębie zatoki szyjnej, malformacje w przebiegu tętnicy szyjnej wewnętrznej.
Wśród przyczyn wystąpienia zaburzeń wielkości źrenic nie można również wykluczyć zmian wrodzonych lub samoistnych o nieustalonym źródle. Ta różnorodność potencjalnych przyczyn sprawia, iż postawienie prawidłowej diagnozy nie jest w tych przypadkach proste.
Wpływ leków na szerokość źrenic
Na wielkość źrenicy duży wpływ mają leki, zarówno podawane miejscowo do worka spojówkowego, jak i te przyjmowane w tabletkach czy podawane w zastrzykach, mające działanie ogólnoustrojowe.
Do środków rozszerzających źrenice, niezależnie od formy podania leku, należą:
- atropina,
- cyklopentolat,
- tropikamid,
- homatropina,
- epinefryna.
Zwężenie źrenic powodują:
- pilocarpina,
- karbachol,
- ekotiopat,
- demekarium,
- fizostygmina,
- neostygmina,
- fluostygmina,
- aceklidyna,
- acetylocholina,
- paralokson.
Środki stosowane ogólnie, a powodujące rozszerzenie źrenic, to kokaina i marihuana, natomiast do zwężenia źrenic prowadzi morfina.
Zaburzenia reakcji źrenic na światło
- Zakłócenie prawidłowej reakcji źrenic na światło najczęściej wiąże się z przyczynami neurologicznymi. Najpoważniejszą tego przyczyną jest zupełny brak percepcji (czyli postrzegania) bodźca świetlnego, oznaczający praktycznie ślepotę. Jest on wywołany uszkodzeniem nerwu wzrokowego, na przykład po urazie, lub uszkodzeniem siatkówki. W takim przypadku występuje całkowite zniesienie reakcji źrenicy na światło podczas oświetlania oka po stronie uszkodzenia (tzw. źrenica amaurotyczna). Przy oświetleniu oka zdrowego reakcja jest prawidłowa.
- Gdy droga wzrokowa w mózgu jest uszkodzona na wyższym poziomie (np. uszkodzenie pasma wzrokowego; zobacz: Budowa narządu wzroku), reakcja źrenicy na światło po stronie uszkodzenia nie występuje przy oświetleniu skroniowej części siatkówki, natomiast jest zachowana przy oświetleniu części nosowej siatkówki (źrenica Wernickego). Towarzyszy temu niedowidzenie połowicze obu oczu.
- Paradoksalna reakcja rozszerzania się źrenicy po naprzemiennej stymulacji światłem polega na tym, że po stronie uszkodzenia drogi wzrokowej w obrębie mózgu źrenica pod wpływem światła rozszerza się, zamiast się zwężać. Źrenicę taką nazywa się źrenicą Marcusa Gunna. Sytuacja taka może również wystąpić na skutek częściowego uszkodzenia nerwu wzrokowego i ciężkich chorób siatkówki.
- W neuropatii nerwu wzrokowego, do której doszło pod wpływem zatrucia (zob. Neuropatia toksyczna nerwu wzrokowego), na przykład alkoholem metylowym, obserwujemy osłabienie lub brak odruchu na światło, często w obu oczach. Towarzyszy temu gwałtowny spadek ostrości wzroku obu oczu, może wystąpić widzenie w kolorze żółtym (nazywane ksantopsją), oraz duże mroczki (ubytki) w polu widzenia. Z czasem ostrość wzroku bardzo się pogarsza z powodu toksycznego zaniku nerwów wzrokowych (zobacz: Neuropatia toksyczna nerwu wzrokowego).
Diagnostyka zaburzeń źrenicznych. Jak lekarz stawia diagnozę?
Badania okulistyczne
1. Badanie w lampie szczelinowej (zobacz: Badanie w lampie szczelinowej)
Służy ono do szczegółowej oceny przedniego odcinka oczu za pomocą biomikroskopu. Pozwala ono na oglądanie poszczególnych struktur przy odpowiednio dobranym oświetleniu i powiększeniu. Pozwala również na precyzyjną ocenę odruchów źrenicznych przez regulowany strumień światła.

Ryc. 2. Pupilometr elektroniczny

Ryc. 3. Linijka do pomiaru rozstawu i wielkości źrenic

Ryc. 4. Pupilometr manualny
2. Badanie pupillometrem
Stosuje się je do mierzenia odległości pomiędzy źrenicami. W tym celu wykorzystuje się pupillomet ręczny i elektroniczny lub zwykłą linijkę. Badanie przeprowadza się, ustawiając znaczniki urządzenia w centrum obydwu źrenic.
3. Badanie egzoftalmometrem
Metoda ta (zob. Egzoftalmometria) pozwala na ilościową weryfikację nieprawidłowego osadzenia gałek ocznych, co pośrednio zmienia usytuowanie źrenic. Mierzy się różnicę poziomu położenia szczytu rogówki każdego oka w stosunku do poziomu zewnętrznej ściany oczodołu. Służy do tego egzoftalmometr Hertla.
4. Badanie pola widzenia (perymetria)
Pole widzenia to zbiór wszystkich punktów w przestrzeni, postrzeganych równocześnie z punktem, na który skierowana jest oś widzenia (punkt fiksacji wzroku). Mówiąc prościej, jest to wszystko wokół nas, co w danej chwili widzimy każdym okiem.
Prawidłowy wynik badania pola widzenia świadczy o:
- poprawnej czynności siatkówki, odbierającej sygnały świetlne całą swoją powierzchnią,
- prawidłowym przewodzeniu wrażeń wzrokowych przez włókna wzrokowe nerwu wzrokowego i drogi wzrokowej do odpowiednich miejsc w mózgu,
- prawidłowym odbiorze tych wrażeń przez komórki nerwowe pól wzrokowych, leżących w korze mózgowej płatów potylicznych, które znajdują się z tyłu głowy.
Taką długą drogę, poprzez całe wnętrze czaszki, musi przebyć każdy sygnał wzrokowy do miejsca swego przeznaczenia.
5. Badanie doplerowskie
Badanie doplerowskie naczyń gałki ocznej i oczodołu wykorzystuje ultradźwięki o bardzo wysokiej częstotliwości. Efekt Dopplera polega na zmianie częstotliwości fali odbitej od poruszających się obiektów. Metoda ta pozwala na ocenę prędkości przepływu krwi w pozagałkowych i oczodołowych naczyniach krwionośnych. Jest to badanie bardzo czułe, nieinwazyjne i dające możliwość monitorowania i rejestrowania wyników w czasie rzeczywistym. Służy przede wszystkim do diagnostyki uszkodzeń naczyniopochodnych układu wzrokowego, mogących się przejawiać m.in. zaburzeniami źrenic.
6. Badania elektofizjologiczne
Polega ono na rejestracji impulsów elektrycznych, przebiegających przez poszczególne poziomy drogi wzroku za pomocą elektrod umiejscowionych na skórze głowy pacjenta. Są dwie główne odmiany tego badania:
- Wzrokowe potencjały wywołane (VEP) – są to zmiany potencjałów powstające w korze wzrokowej pod wpływem stymulacji siatkówki bodźcem świetlnym, jakim może być błysk świetlny lub określony wzór, na przykład szachownica. Prawidłowy zapis wskazuje na brak zaburzeń drogi wzrokowej, jaką przebiega impuls wzrokowy od komórek zwojowych siatkówki do pól wzrokowych w korze potylicznej.
- Elektroretinografia (ERG) jest zapisem czynności bioelektrycznej z wewnętrznych warstw siatkówki, generowanym głównie przez komórki zwojowe siatkówki. Do stymulacji stosuje się wzór szachownicy lub prążki.
Badania obrazowe mózgu i drogi wzroku
1. Badanie angiograficzne mózgu
Polega ono na podaniu środka cieniującego (kontrastu) do układu tętniczego mózgu (najczęściej za pomocą cewnika wprowadzanego do tętnicy udowej) i śledzeniu jego rozchodzenia się w obrębie naczyń mózgowych za pomocą aparatu RTG. Obecnie badanie to stosuje się głównie do wykrywania tętniaków, malformacji tętniczo-żylnych oraz zwężeń lub niedrożności tętnic. Pozwala ocenić prawidłowość ukrwienia struktur mózgowych, w tym także drogi wzrokowej i drogi źrenicznej.
2. Tomografia komputerowa mózgu
Tomografia komputerowa (TK) mózgu pozwala ustalić przyczynę anatomiczną zaburzeń źrenicznych (ucisk na ośrodki nerwowe wywołany przez np. obecność guza, urazu, tętniaka). Umożliwia ona dokładne obrazowanie mózgu poprzez wykonywanie zdjęć warstwowych. W celu zwiększenia kontrastu pomiędzy poszczególnymi tkankami podaje się dożylnie środki cieniujące. Wykonuje się serię tzw. skanów, uwidaczniających naczynia (angio-TK), i ocenia perfuzję w tkankach. W taki sposób różnicuje się w wybranym obszarze ogniska niedokrwienia, określa charakter zmian (guz, obrzęk, krwiak) oraz unaczynienie ogniska patologicznego (naczyniaki, oponiaki, glejaki).
3. Rezonans magnetyczny mózgu
Jest to badanie obrazowe ośrodkowego układu nerwowego, które z jeszcze większą precyzją niż tomografia komputerowa pozwala uwidocznić zmiany ogniskowe wielkości nawet kilku milimetrów. W urządzeniach do rezonansu magnetycznego (MR) używa się silnego pola elektromagnetycznego o częstotliwości fal radiowych. Jest to badanie szczególnie przydatne podczas różnicowania chorób pozagałkowych i wewnątrzmózgowych, na przykład oponiaków czy glejaków otaczających nerw wzrokowy od zmian w samym nerwie, na przykład w stwardnieniu rozsianym (zobacz: Pozagałkowe zapalenie nerwu wzrokowego) i innych chorobach demielinizacyjnych, przy podejrzeniu przerzutów nowotworowych do jamy czaszki, w celu dokładnej oceny procesów chorobowych skrzyżowania wzrokowego, w celu wykrywania guzów tkanek miękkich szczytu oczodołu (zobacz: Budowa narządu wzrokowego) oraz guzów naciekających mózg.
Przeciwwskazaniem do tego badania są wszczepione metalowe zastawki, protezy, rozruszniki serca i ciężki ogólny stan zdrowia chorego. Badanie nie jest też wskazane u małych dzieci, których z różnych względów nie da się znieczulić ogólnie, oraz u osób z klaustrofobią. Badanie trwa około 45 min.
4. Ultrasonografia dopplerowska mózgu
Ultrasonografia dopplerowska mózgu (USG Color Doppler) to nowoczesna metoda z zastosowaniem ultradźwięków o wysokiej częstotliwości. Przydatna do oceny przepływu krwi w naczyniach doprowadzających krew do mózgu, a więc dużych naczyniach szyjnych. Jej zastosowanie pozwala na dokładną ocenę grubości, położenia i przebiegu naczyń krwionośnych, wykluczenie obecności ewentualnych patologii takich jak tętniak, malformacja, nieprawidłowe odgałęzienia, oraz określenie dynamiki przepływu krwi lub nawet jego braku (spowodowanego np. znacznym rozwojem blaszek miażdżycowych czy materiałem zatorowym).
Współpraca z innymi specjalistami
Współpraca z innymi specjalistami nie zawsze jest wykorzystywana w pełnym zakresie, jednak w przypadkach trudnych diagnostycznie jest nieodzowna. Większość badań ogólnych, zwłaszcza obrazowych mózgu (jw.), jest zalecana właśnie przez konsultantów innych specjalności, najczęściej neurologów, neurochirurgów, laryngologów i chirurgów szczękowych.
Jakie są sposoby leczenia?
Nie istnieje żadna formuła „leczenia zaburzeń źrenicznych”, ponieważ zaburzenia te stanowią objaw towarzyszący bardzo różnym stanom patologicznym, a nie osobną i niezależną jednostkę chorobową. Po stwierdzeniu wystąpienia jednego z wymienionych wyżej objawów źrenicznych należy dokładnie zdiagnozować jego przyczynę i dopiero po jej zidentyfikowaniu przystąpić do stosownego leczenia, przyjętego jako standard rozpoznanej choroby: ogólnej (neurolodzy, neurochirurdzy) lub miejscowej (okuliści). Szczegółowe informacje znajdują się w tekstach omawiających poszczególne choroby.
Czy możliwe jest całkowite wyleczenie?
Szczegółowe informacje znajdują się w tekstach omawiających poszczególne choroby.
Co trzeba robić po zakończeniu leczenia?
Szczegółowe informacje znajdują się w tekstach omawiających poszczególne choroby.
Co robić, aby uniknąć zachorowania?
Szczegółowe informacje znajdują się w tekstach omawiających poszczególne choroby.














