Co to jest mykobakterioza i jakie są jej przyczyny?
Mykobakteriozy należą do rzadkich chorób wieku dziecięcego wywoływanych przez prątki niegruźlicze (nontuberculous mycobacteria – NTM). Od prątków gruźlicy różnią się one innymi potrzebami hodowlanymi, produkcją pigmentu, aktywnością enzymatyczną i wrażliwością na leki przeciwprątkowe. Prątki atypowe są bardzo rozpowszechnione w przyrodzie. Spotkać je można na podmokłych terenach, w potokach, rzekach, studzienkach ściekowych i w glebie. Do rozwoju mykobakteriozy u dziecka dochodzi przede wszystkim przy dużym narażeniu na niekorzystne czynniki środowiskowe. Główną drogą zakażenia jest woda zawierająca prątki niegruźlicze.
Do chwili obecnej nie opisano przeniesienia zakażenia z osoby chorej. W przeciwieństwie do gruźlicy popierwotnej wywoływanej przez Mycobacterium tuberculosis oraz trądu wywoływanego przez Mycobacterium leprae nie ma konieczności izolacji chorego dziecka. Mykobakterie mogą być przyczyną zakażenia bezobjawowego lub pojawienia się objawów ze strony układu oddechowego, węzłów chłonnych lub skóry. Niektóre gatunki są saprofitami kolonizującymi m.in. przewód pokarmowy. Do chwili obecnej sklasyfikowano ponad 125 gatunków – nie wszystkie z nich są chorobotwórcze dla człowieka.
Jak często występuje mykobakterioza?
W 2014 roku zgłoszono w Polsce 214 przypadków mykobakteriozy, a w I kwartale 2015 roku – 54. Są to dane obejmujące zarówno dorosłych, jak i dzieci. W Polsce w chwili obecnej nie ma badań epidemiologicznych dotyczących zachorowań na mykobakteriozy w populacji dziecięcej. W ciągu ostatnich kilku dekad obserwuje się wzrost zachorowalności w populacji ogólnej. Wpływ na większą zapadalność mają: wzrost częstości zakażeń HIV, starzenie się populacji, wydłużenie czasu przeżycia pacjentów z chorobami przewlekłymi, takimi jak mukowiscydoza czy przewlekła obturacyjna choroba płuc, a także zwiększenie narażenia na niekorzystne czynniki środowiskowe (np. pyły organiczne). Wpływ na zwiększenie częstości rozpoznań ma również rozwój metod diagnostycznych.
Jak się objawia mykobakterioza?
Manifestacja kliniczna mykobakteriozy zależy od rodzaju prątka, który wywołał zakażenie oraz od stanu zdrowia dziecka. Mykobakterie odpowiadają za rozwój postaci płucnych, zajęcie węzłów chłonnych oraz postaci rozsiane. Charakterystyczne dla wieku rozwojowego jest zajęcie węzłów chłonnych. W przeciwieństwie do osób dorosłych, u dzieci aż 95% zmian w węzłach chłonnych wywoływanych jest przez prątki z grupy Mycobacterium avium complex (określane skrótem MAC).
Szczyt zachorowań obserwuje się pomiędzy 1. a 5. r.ż. Najczęściej zajęte są węzły chłonne głowy i szyi. Rodzic może zaobserwować ich powiększenie (średnica powiększonych węzłów waha się pomiędzy 1 a 7 cm), zaczerwienienie skóry nad nimi, chociaż w przeciwieństwie do innych zakażeń bakteryjnych skóra nie jest nadmiernie ocieplona. Nieleczone zapalenie węzłów chłonnych prowadzi do ich zropienia, przebicia i powstania przetoki węzłowo-skórnej.
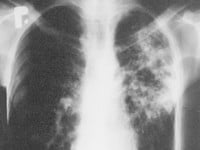
Dominująca u osób dorosłych postać płucna u dzieci występuje sporadycznie. Obserwować można objawy charakterystyczne dla zapalenia płuc, kaszel lub świszczący oddech (wynikający z powiększenia węzłów chłonnych okołotchawiczych lub okołooskrzelowych). Gorączka, brak apetytu oraz utrata masy ciała opisywane są u około 60% dzieci. W postaciach zaawansowanych pojawiają się: przewlekłe uczucie zmęczenia, poty nocne oraz utrata masy ciała. Krwioplucie sugeruje rozstrzenie oskrzeli. Szczególnie narażone na zakażenie prątkami niegruźliczymi są dzieci chore na mukowiscydozę. Zakażenie w tej populacji może być przewlekłe i prowadzić do dalszego pogarszania się czynności układu oddechowego. Zakażenia kości i stawów klinicznie są nie do odróżnienia od zakażenia prątkiem gruźliczym.
Postaci rozsiane są opisywane u dzieci z zaburzeniami odporności, zarówno wrodzonymi, jak i nabytymi. Jest to tzw. choroba wskaźnikowa AIDS. Objawia się zwykle: gorączką, potami nocnymi, osłabieniem, uogólnionym powiększeniem węzłów chłonnych oraz powiększeniem wątroby i śledziony.
Co robić w razie wystąpienia objawów mykobakteriozy?
Szczególnej uwagi wymagają dzieci z zaburzeniami immunologicznymi, mukowiscydozą oraz zakażone HIV. Dziecko, u którego podejrzewa się mykobakteriozę, w celu ustalenia rozpoznania, musi być hospitalizowane.
Jak lekarz ustala diagnozę mykobakteriozy?
Podstawowe badania laboratoryjnie nie mają w tym przypadku większej wartości diagnostycznej. Rozpoznanie mykobakteriozy ustala się na podstawie obrazu klinicznego, wyników badań bakteriologicznych, radiologicznych oraz histopatologicznych. Ponieważ część objawów jest taka sama jak w zakażeniu prątkiem gruźliczym, konieczne jest wcześniejsze wykluczenie gruźlicy. Postać płucną rozpoznaje się w oparciu o kryteria kliniczne, radiologiczne i mikrobiologiczne, po wykluczeniu gruźlicy i grzybicy. Istotne jest stwierdzenie wzrostu tej samej bakterii w co najmniej dwóch niezależnych próbkach plwociny lub przynajmniej jednej pobranej z popłuczyn oskrzelowych.
Postaci skórne wymagają oceny histopatologicznej oraz bakteriologicznej pobranego wycinka.
Postać węzłowa również wymaga pobrania materiału ze zmienionego węzła i oceny – zarówno bakteriologicznej, jak i histopatologicznej.
U każdego dziecka z podejrzeniem mykobakteriozy powinno się wykonać test tuberkulinowy, chociaż ze względu na wykonywane szczepienia w warunkach polskich ma on mniejsze znaczenie kliniczne, a uzyskanie wyniku dodatniego nie przesądza o zakażeniu.
Jakie są sposoby leczenia?
Leczenie mykobakteriozy zależy zarówno od jej postaci, jak i od gatunku prątka. Jego wyhodowanie wraz z oceną lekowrażliwości umożliwia prowadzenie terapii celowanej. Ponieważ część prątków niegruźliczych jest oporna na klasyczne leki przeciwprątkowe, do leczenia włącza się m.in. antybiotyki makrolidowe i fluorochinolony (u dzieci starszych). Leczenie trwa wiele miesięcy. W postaci węzłowej wystarczające może być usunięcie węzłów chłonnych, pod warunkiem, że zabieg zostanie wykonany stosunkowo wcześnie, zanim dojdzie do ich rozmiękania i powstania przetoki. Terapia skojarzona trwa zwykle około 3 tygodni. Zmiany skórne, ustępujące po resekcji i drenażu nie wymagają zwykle intensyfikacji leczenia.
Dzieci z rozsianą postacią wymagają długotrwałego leczenia (nawet 12 miesięcy), a w celu zapobieżenia nawrotom w określonej grupie pacjentów (np. dzieci z zakażeniem HIV) stosuje się profilaktyczne leczenie trwające nawet do końca życia.
Czy jest możliwe całkowite wyleczenie mykobakteriozy?
Postać węzłowa, szczególnie wcześnie zdiagnozowana, charakteryzuje się dużym odsetkiem całkowitych wyleczeń. Postaci skórne, szczególnie te występujące w rejonach endemiczych zakażeń, mogą prowadzić do powstania nieodwracalnych zniekształceń kończyn (wynikające z zajęcia kości przez prątki).
Postaci płucne, spotykane bardzo rzadko u dzieci całkowicie zdrowych i z prawidłowym układem odporności, rokują różnie. U pacjentów z chorobami przewlekłymi, np. mukowiscydozą rokowanie jest bardziej niepewne z uwagi na ogólny stan zdrowia pacjenta związany z ciężką chorobą podstawową. Szczególnie niekorzystne jest rokowanie u dzieci zakażonych HIV, u których w razie wystąpienia zespołu objawów AIDS może się rozwinąć rozsiana postać zakażenia prątkami niegruźliczymi.
Co trzeba robić po zakończeniu leczenia mykobakteriozy?
Postępowanie po zakończeniu leczenia zależy od postaci mykobakteriozy. Dziecko uznane za wyleczone nie wymaga szczególnej opieki specjalistycznej. Dzieci z chorobami przewlekłymi pozostają pod opieką specjalistyczną w zależności od rozpoznanej u nich choroby podstawowej. Prewencja, wobec rozpowszechnienia prątków niegruźliczych jest praktycznie niemożliwa. Nie zaleca się również profilaktycznego leczenia u dzieci z mukowiscydozą, u których nie stwierdzono zakażenia prątkami.