Pytanie nadesłane do redakcji
Moja córka ma 14 lat i ma niedoczynność przysadki mózgowej. Czy to groźne i co to za choroba? Bardzo dziękuję za odpowiedź.
Odpowiedziała
dr n. med. Ewa Krajewska-Siuda
endokrynolog, pediatra
Poradnia Endokrynologiczna
Centrum Leczenia Chorób Serca i Naczyń Unicardia
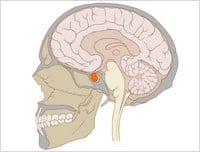
Niedoczynność przysadki mózgowej związana jest z niedostatecznym wydzielaniem jednego lub kilku hormonów, uwalnianych przez przysadkę mózgową. Przysadka mózgowa jest gruczołem położonym w środkowym dole czaszki. Zbudowana jest z wyspecjalizowanych komórek wytwarzających hormony stymulujące takie gruczoły dokrewne, jak tarczyca, nadnercza, gonady. Najczęściej stwierdza się niedobór hormonu wzrostu, który występuje u 1 na 3-4 tys. osób.
Przyczyny niedoczynności przysadki mogą być związane z:
- zaburzeniami rozwojowymi i wrodzonymi
- nowotworami okolicy podwzgórzowo-przysadkowej
- zmianami zapalnymi mózgu
- urazami głowy
- udarami przysadki
Objawy niedoczynności przysadki zależą od wieku i płci osoby, u której wystąpiła niedoczynność oraz od niedoboru określonych hormonów.
Najczęściej występujące objawy to:
- niski wzrost i opóźnienie wzrastania u dzieci
- zaburzenia miesiączkowania
- niepłodność, impotencja
- niskie ciśnienie tętnicze
- zmniejszone stężenie glukozy we krwi
- blada, sucha skóra
Leczenie niedoczynności przysadki polega na wyrównaniu niedoborów hormonalnych. Stosuje się odpowiednie hormony obwodowe:
- rekombinowany ludzki hormon wzrostu u dzieci z niedoborem wzrostu
- doustne preparaty L-tyroksyny przy niedoborze hormonów tarczycy
- doustne glikokortykosteroidy przy niedoczynności nadnerczy
- preparaty testosteronu (u mężczyzn) i estrogenów z gestagenami przy niedoczynności gonad.
Leczenie substytucyjne jest najczęściej przewlekłe i prowadzone do końca życia, a leczenie hormonem wzrostu - do czasu zakończenia procesu wzrastania.
Pacjenci wymagają okresowej kontroli endokrynologicznej przez całe życie.
Piśmiennictwo:
Prabhakar V.K., Shalet S.M.: Aetiology, diagnosis, and management of hypopituitarism in adult life. Postgrad. Med. J. 2006; 82: 259Schneider H.J. i wsp.: Hypothalamopituitary dysfunction following traumatic brain injury and aneurysmal subarachnoid hemorrhage. A systematic review. JAMA, 2007; 298: 1429-1438