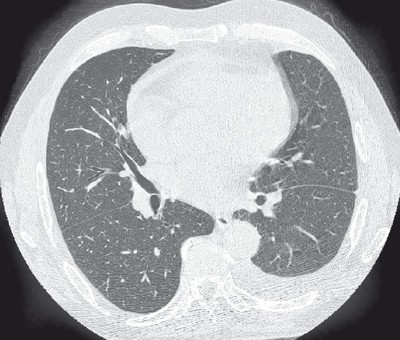
Ryc. Obraz TKWR
Źródło: Szczeklik A. (red.): Choroby wewnętrzne. Medycyna Praktyczna, Kraków 2006
[page_title]Tomografia płuc - na czym polega i jak się do niej przygotować[/page_title]
Tomografia komputerowa klatki piersiowej to badanie służące dokładnej ocenie morfologicznej płuc i innych struktur znajdujących się w klatce piersiowej
Tomografia komputerowa wykorzystuje promieniowanie rentgenowskie. Podczas badania pacjent leży na specjalnym, ruchomym, powoli przesuwającym się stole. Stół i ciało pacjenta otoczone są pierścieniem, na którym znajduje się źródło promieniowania oraz układ detektorów. Lampa wraz z detektorami obraca się wokół pacjenta. Emitowane przez lampę promieniowanie jest w różnym stopniu pochłanianie przez struktury klatki piersiowej, po czym dociera do detektorów.
Uzyskane w ten sposób cząstkowe obrazy łączone są przez komputer, co pozwala na uzyskanie przekroju klatki piersiowej pacjenta podobnego do tego, który widać na rycinie 1. Następnie, stół wraz z pacjentem przesuwa się nieco i aparat wykonuje zdjęcie kolejnego przekroju klatki piersiowej. Takie „plasterki” są typowe dla badania określanego jako tomografia komputerowa wysokiej rozdzielczości, czyli TKWR (albo HRCT, od angielskiego high resolution computer tomography). Alternatywnie, w czasie badania stół z chorym może przesuwać się stale, podczas gdy źródło promieniowania i detektory się obracają, czyli przesuwają po spirali wokół ciała chorego – jest to spiralna tomografia komputerowa. Umożliwia ona trójwymiarową rekonstrukcję badanych struktur.

HRCT nie wymaga przygotowania. Przed tomografią z podaniem środka cieniującego chory powinien być na czczo, a jeżeli w przeszłości występowały działania niepożądane po podaniu środka cieniującego albo choroby tarczycy (środki cieniujące zawierają jod) należy koniecznie zgłosić to lekarzowi.
Ryzyko działań niepożądanych może zmniejszyć zapobiegawcze podanie glikokortykosteroidu (12 i 2 h przed badaniem) oraz leku przeciwhistaminowego.
Badanie wymaga opisania przez specjalistę radiologa. Zwykle na wynik oczekuje się 2–3 dni.
To zmiana odpowiadająca najczęściej naciekowi nowotworowemu lub zapalnemu. W TK widzimy obraz tzw. zacienienia (czyli jaśniejszy obszar) przeważnie o charakterze litym lub częściowo litym, które często ulega wzmocnieniu kontrastowemu.
Jest to przestrzeń powietrzna w obrębie nacieku zapalnego lub nowotworowego (ropień płuc, gruźlica, ziarniniakowatość Wegenera, rozpadający się rak płuca). W TK widać ognisko hipodensyjne (czyli ciemniejszy obszar) o ścianie różnej grubości i regularnych lub nieregularnych zarysach, otoczone różnej wielkości zacienieniem miąższowym. Jama może być częściowo wypełniona płynem, częściowo powietrzem.
W TK po dożylnym podaniu środka cieniującego można odróżnić węzły chłonne od przebiegających w sąsiedztwie naczyń. Węzły chłonne śródpiersia widoczne są jako okrągłe zacienienia na tle otaczającej je tkanki tłuszczowej.
Jest to bezpowietrzność całego lub fragmentu płuca, najczęściej spowodowana niedrożnością oskrzela (rak, ciało obce, czop śluzowy, krwiak, ucisk z zewnątrz). Niedodmowa część płuca (płat, segment) ma zmniejszoną objętość. W TK widoczna jest jako zacienienie obejmujące płuco, płat lub segment z przemieszczeniem sąsiednich struktur anatomicznych (szczeliny międzypłatowe, przepona, śródpiersie) w kierunku zmiany. Objawy przemieszczenia są tym lepiej widoczne, im większy fragment płuca uległ niedodmie.
Jest to nakładanie się pogrubiałych przegród międzyzrazikowych na zacienienia o charakterze tzw. szkła mlecznego. W TK (TKWR) widoczny jest obraz wyraźnej siateczki pogrubiałych przegród międzyzrazikowych i śródzrazikowych nakładającej się na nieregularne obszary zacienień miąższu płucnego o charakterze szkła mlecznego.
W TK (TKWR) widoczne jest naprzemienne współistnienie obszarów płuc o różnej skali szarości, odpowiadających prawidłowemu miąższowi płuc, obszarom o charakterze mlecznego szkła (zmiany w tkance śródmiąższowej i pęcherzykach płucnych) lub obszarom zwiększonej przejrzystości (pułapki powietrzne, obszary niedokrwienia).
Obraz odpowiada poszerzonym oskrzelikom wypełnionym różnorodną treścią lub pogrubiałym ścianom oskrzelików (zapalenie oskrzelików). W TK (TKWR) widoczne są zmiany umiejscowione w centralnej części zrazika, mające postać rozgałęziających się linijnych zacienień.
Jest to nieodwracalne zwłóknienie fragmentu płuca z całkowitą destrukcją jego prawidłowej architektury i obecnością grubościennych torbielowatych tworów od kilku milimetrów do kilku centymetrów. W TK (TKWR) widoczna jest grupa okrągłych przejaśnień o strukturze zbliżonej do plastra miodu.
W prawidłowych warunkach przebiegające obok siebie oskrzele i tętnica mają podobną średnicę. W przebiegu rozstrzeni oskrzela jego średnica jest wyraźnie większa od towarzyszącej tętnicy. W TK (TKWR) na poprzecznym przekroju pęczka oskrzelowo-naczyniowego widoczne jest obrączkowate zacienienie pogrubiałej ściany rozszerzonego oskrzela, przy którym widać znacznie mniejszy cień tętnicy (oczko obrączki).
Powstaje, gdy powietrze dostaje się do śródpiersia. W TK powietrze widoczne jest jako hipodensyjne tło, które otacza tchawicę, naczynia i przełyk.
W TK jest widoczny jako okrągłe ognisko lub ogniska hipodensyjne pozbawione rysunku naczyń o gładkich, delikatnie zaznaczonych ścianach.
Jest to nieodwracalne, ograniczone, rzadziej rozlane, rozszerzenie światła oskrzeli spowodowane uszkodzeniem ich ściany. W TK (TKWR) oskrzele jest wyraźnie szersze od towarzyszącej mu tętnicy. Rozstrzeniom często towarzyszy pogrubienie ściany oskrzela.