Czym są dysplazje kostno-stawowe i jakie są ich przyczyny powstawania?
Dysplazje kostno-stawowe - nazywane inaczej osteochondrodysplazjami - to zróżnicowana grupa chorób wywołanych zaburzeniem tworzenia, wzrostu lub rozwoju poszczególnych elementów kości i chrząstek stawów. W wyniku tych nieprawidłowości dochodzi do zaburzenia funkcji stawów. Nieprawidłowa budowa stawu powoduje trudności w poruszaniu się i wykonywaniu codziennych czynności.
Dysplazje kostno-stawowe są w większości uwarunkowane genetycznie.
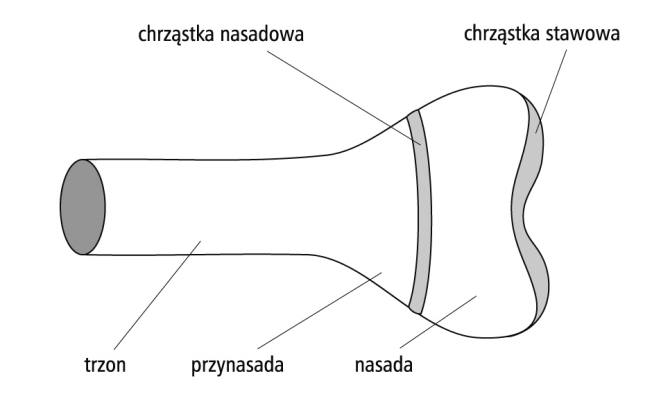
Ryc. Schemat części kości długiej
Dysplazje nasady kości
W tej grupie rozróżnia się następujące rodzaje nieprawidłowości.
1. Rozwojowa dysplazja stawu biodrowego
To jedna z najczęściej rozpoznawanych dysplazji kostno-stawowych oraz najczęstsza wada wrodzona u ludzi (nazwa „rozwojowa” dotyczy życia płodowego).
Dysplazja stawu biodrowego jest wynikiem niedorozwoju elementów tworzących staw biodrowy: małej i płytkiej panewki stawu, która nie obejmuje prawidłowo kości udowej oraz zbyt luźnych więzadeł w obrębie stawu. Zmiany mogą występować w jednym lub obu biodrach.
2. Choroba Scheuermanna
Choroba ta, nazywana kifozą młodzieńczą, jest spowodowana nieprawidłowym kostnieniem powierzchni trzonów kręgów odcinka piersiowego lub lędźwiowego kręgosłupa. Stopniowa przebudowa kręgów, które przybierają kształt klina, co powoduje nadmierne wygięcie kręgosłupa piersiowego do przodu (kifotyczne) i prowadzi do powstania „pleców okrągłych”. W konsekwencji dochodzi do nasilenia lordozy (wygięcia do tyłu) kręgosłupa lędźwiowego i nieprawidłowego ustawienia miednicy.
Głównym objawem choroby jest ból kręgosłupa, zwiększone napięcie mięśni oraz zmiany zwyrodnieniowe i przepukliny międzykręgowe. U części chorych na chorobę Scheuermanna występuje dodatkowo skolioza, czyli boczne skrzywienie kręgosłupa.
Początkowo choroba może przebiegać bezobjawowo, ból pojawia się głównie przy wysiłku fizycznym, długotrwałym przebywaniu w jednej pozycji, zwłaszcza przy staniu lub pochylaniu do przodu. Często bólowi towarzyszy uczucie zmęczenia i cierpnięcia pleców. W miarę rozwoju choroby nasilają się dolegliwości bólowe pleców, często współistnieje ból okolicy krzyżowej, pogłębia się nieprawidłowa postawa ciała oraz powstają przykurcze w stawach biodrowych.
3. Dysplazje kręgowo-nasadowe
To grupa chorób, w której zmiany dotyczą trzonów kręgosłupa, nasad i przynasad kości długich. Głównym objawem jest niski wzrost i skrócenie kończyn.
4. Wielonasadowe zaburzenie kostnienia śródchrzęstnego
Choroba prowadzi do obniżenia wzrostu oraz zmian zwyrodnieniowych stawów, głównie stawów biodrowych, kolanowych i nadgarstków, które objawiają się bólem i trudnością w poruszaniu się.
Dysplazje przynasad kości
1. Hipofosfatazja
U jej podłoża leży genetycznie uwarunkowane zaburzenie funkcji jednego z rodzajów enzymu fosfatazy zasadowej. Prowadzi to do nagromadzenia związków hamujących mineralizację kości, a następnie do krzywicy, rozmiękania kości czy zapalenia stawów z powodu odkładania się kryształów wapnia. To choroba o bardzo zróżnicowanym przebiegu. W postaci dziecięcej i występującej u osób dorosłych obserwuje się przedwczesne wypadanie zębów (zarówno mlecznych, jak i stałych) oraz nawracające złamania kości, nawet przy bardzo drobnych urazach.
2. Dysplazja czaszkowo-przynasadowa
Choroba o podłożu genetycznym, charakteryzująca się zmianą struktury kości czaszki. Osoby dotknięte tym zaburzeniem mają pewne charakterystyczne cechy wyglądu, jak szeroki płaski nos, szeroko rozstawione gałki oczne, wydatną żuchwę. Dodatkowo często dochodzi do bocznego skrzywienia kręgosłupa oraz złamań w jego obrębie.
Dysplazje trzonu kości
1. Wrodzona łamliwość kości
Choroba o podłożu genetycznym spowodowana mutacją genu kolagenu - jednego z białek odpowiadającego za prawidłową strukturę kości. Brak prawidłowej formy tego białka powoduje, że kość nie ma odpowiedniej wytrzymałości i często dochodzi do samoistnych złamań podczas zwykłych czynności (np. snu). Kości są kruche, giętkie, przez co wyginają się łukowato, nadając kończynom nieprawidłowy kształt. Charakterystyczne jest niebieskie zabarwienie tęczówek. Dodatkowo często występuje niski wzrost, nadmierna wiotkość stawów oraz skrzywienie kręgosłupa. Często współistnieje astygmatyzm, niedosłuch i zaburzenia rozwoju zębów. Wyróżnia się trzy typy choroby, charakteryzujące się stopniem nasilenia objawów klinicznych. Typ I to najłagodniejsza postać choroby, natomiast typ III to postać ciężka, gdy do złamań kości dochodzi nawet w okresie życia płodowego - wewnątrzmacicznie.
2. Idiopatyczna nabyta hiperplazja trzonów kości
Choroba dotyczy głównie młodych dorosłych, czasem zmiany pojawiają się w późnym dzieciństwie. Najczęściej dochodzi do zniekształcenia stóp, przykurczy w stawach biodrowych, co ogranicza zdolność poruszania się.
Dysplazje chrząstki nasadowej
1. Achondroplazja
Choroba o podłożu genetycznym, w trakcie której - w wyniku mutacji jednego z genów - dochodzi do zaburzeń rozwoju chrząstki nasadowej kości. U chorych stwierdza się zaburzenie proporcji ciała: skrócenie kończyn, zwłaszcza ich części bliższych: przedramion i ud, przy zachowanej prawidłowej wielkości tułowia oraz bardzo niski wzrost (u mężczyzn średnio 131 cm, u kobiet 124 cm wzrostu). Charakterystyczna jest duża głowa, z wydatnym czołem i zapadniętą nasadą nosa oraz szpotawość kolan. Często stwierdza się objawy neurologiczne ze względu na ucisk rdzenia kręgowego przez zwężony otwór potyliczny. Rozwój psychoruchowy dziecka może być opóźniony, natomiast iloraz inteligencji jest w normie.
2. Enchondromatoza (choroba Olliera)
Choroba ta również jest uwarunkowana genetycznie. W jej przebiegu dochodzi do tworzenia się guzów z tkanki chrzęstnej - chrzęstniaków - w rejonie przynasad lub trzonów kości długich. Kostniejące chrzęstniaki, których średnice osiągają nawet kilka centymetrów, prowadzą do rozdęcia kości i zniszczenia jej struktury, co sprzyja złamaniom patologicznym. W konsekwencji dochodzi dodeformacji szkieletu i nierównego wzrostu kości długich. U około 1/5 chorych dochodzi do zezłośliwienia guzów i rozwoju nowotworu o typie chrzęstniakomięsaka.
Jak często występują dysplazje kostno-stawowe?
Dysplazje kostno-stawowe występują bardzo rzadko, ich częstość szacuje się jako 1/10 000-50 000 urodzeń. Najczęściej stwierdza się wrodzoną dysplazję stawu biodrowego i chorobę Scheuermanna.
Wrodzona dysplazja stawu biodrowego dotyczy 2-4% noworodków w Polsce, zdecydowanie częściej występuje u dziewczynek.
Choroba Scheuermanna występuje u 0,4-0,8% populacji polskiej. Najczęściej rozwija się u nastolatków (pomiędzy 12. a 17. rż.).
Co zrobić w przypadku wystąpienia objawów dysplazji kostno-stawowych?
Dysplazje kostno-stawowe to choroby w większości uwarunkowane genetycznie i część objawów można zaobserwować tuż po narodzinach dziecka lub we wczesnym dzieciństwie. Niski wzrost, dysproporcje ciała, nieprawidłowy chód, ból w okolicach stawów wymagają wdrożenia odpowiedniej diagnostyki. Ważne jest, aby dziecko zostało objęte opieką pediatry i lekarza genetyka, którzy będą w stanie ustalić prawidłową diagnozę i plan dalszego postępowania.
Niezwykle istotna jest wczesna diagnostyka dysplazji stawu biodrowego, przeprowadzana już u noworodków, tak aby nie dopuścić do powstania zniekształceń stawów i w konsekwencji do powikłań.
W przypadku garbienia się nastolatków należy pamiętać, że może to być objaw choroby Scheuermanna, a nie tylko nieprawidłowa postawa ciała. Także objawy występujące u dorosłych, takie jak: ból stawów obwodowych i kręgosłupa, skrzywienie kręgosłupa, obniżenie wzrostu, garbienie się, trudności w chodzeniu, mogą wynikać z nierozpoznanej w dzieciństwie choroby i należy również zgłosić się do lekarza, aby ewentualnie prawidłowo je ocenić i ustalić rozpoznanie.
W przypadku wystąpienia znacznego pogorszenia samopoczucia lub silnego nagłego bólu kręgosłupa albo innej części narządu ruchu należy pilnie zgłosić się do lekarza, aby wykluczyć powikłania ze strony narządów wewnętrznych lub złamania patologiczne.
W jaki sposób lekarz ustala rozpoznanie?
Lekarz ustalając rozpoznanie musi wziąć pod uwagę wiele informacji: zbiera wywiad chorobowy, uzupełniając go o szczegółowy wywiad rodzinny, dokładnie bada pacjenta. Rozpoznanie ustala się głównie na podstawie wyników badań dodatkowych, głównie obrazowych, zwykle zdjęć rentgenowskich, badania ultrasonograficznego lub obrazowania techniką rezonansu magnetycznego.
Obecnie coraz częściej wykorzystuje się badania genetyczne, które pozwalają na ustalenie dokładnego rozpoznania, zwłaszcza bardzo rzadkich chorób z kręgu dysplazji kostno-stawowych.
Jakie są metody leczenia?
Leczenie zależy od rodzaju dysplazji i stopnia jej zaawansowania. Zazwyczaj obejmuje ono leczenie ortopedyczne oraz fizjoterapię.
W przypadku większości dysplazji kostno-stawowych nie ma możliwości leczenia przyczynowego. Wszystkie metody postępowania mają na celu poprawę jakości życia pacjenta. Ze względu na to, że poszczególne dysplazje kostno-stawowe mają bardzo różnorodny przebieg, ważne jest indywidualne podejście do pacjenta.
Stosuje się leczenie objawowe: przeciwbólowe oraz zapobiegające utracie sprawności chorego. W tym celu zalecana jest rehabilitacja z usprawnianiem ruchowym i zabiegami fizykoterapeutycznymi oraz leczenie operacyjne w przypadku konieczności korekcji zniekształconych struktur kostnych.
Czy jest możliwe całkowite wyleczenie?
Dysplazje kostno-stawowe są chorobami genetycznymi spowodowanymi mutacją genów. Powstają w wyniku przekazania mutacji przez rodziców lub w wyniku nowej mutacji powstającej spontanicznie. Obecnie nie ma możliwości ich wyleczenia lub zapobieżenia chorobie genetycznej.
W przypadku wystąpienia takiej choroby w rodzinie niezwykle cenne jest poradnictwo genetyczne, które pozwala na określenia prawdopodobieństwa wystąpienia choroby u kolejnego potomka.
Co trzeba robić po zakończeniu leczenia?
Ze względu na to, że dysplazje kostno-stawowe są chorobami przewlekłymi, zazwyczaj nie jest możliwe ich całkowite wyleczenie. Choroby z kręgu dysplazji kostno-stawowych mają różny przebieg, nasilenie i wpływ na jakość życia. Zwykle konieczna jest okresowa kontrola lekarska i systematyczna, długotrwała opieka rehabilitacyjna, która zapobiega lub ogranicza trwałe zniekształcenia stawów w przyszłości. Ważne jest, by w codziennym funkcjonowaniu uwzględnić ograniczenia, które wynikają z objawów choroby, na przykład przeciwwskazanie do długotrwałego przebywania w jednej pozycji, długie siedzenie lub stanie. Należy o tym pamiętać także przy wyborze wykonywanej pracy.
Wskazane jest stosowanie ćwiczeń poprawiających kondycję fizyczną (np. wzmacniających mięśnie, odciążających kręgosłup, ćwiczeń oddechowych). Gdy zachodzi potrzeba, można chorego korzystać z różnego rodzaju sprzętów zaopatrzenia ortopedycznego (np. gorsetów, chodzików, kul).
Ważne jest przestrzeganie istotnych elementów higieny życia codziennego: zdrowa dieta, zachowywanie odpowiedniej masy ciała.
W przypadku przewlekłego stosowania leków przeciwbólowych niezbędne jest monitorowanie stanu chorego, pod kątem ewentualnych działań niepożądanych tych leków.















