Jałowa martwica kości to sytuacja, gdy dochodzi do obumierania tkanki kostnej bez udziału drobnoustrojów. Problem dotyczy głównie dzieci i nastolatków, częściej chłopców. Choroba objawia się bólem miejscowym związanym z wysiłkiem, niekiedy także obrzękiem miejsca objętego procesem chorobowym. Mimo że przyczyny choroby nie są dokładnie poznane, zaburzenia ukrwienia tkanki kostnej uważa się za istotne w rozwoju martwicy. Podejrzenie choroby wymaga konsultacji ortopedycznej
Co to jest martwica jałowa kości i jakie są jej przyczyny?
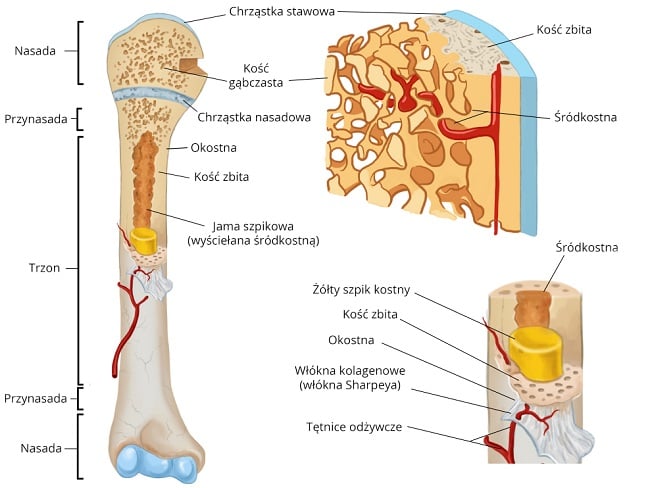
Martwica jałowa kości to choroba, w której fragment tkanki kostnej obumiera. Określenie „jałowa” oznacza, że do martwicy dochodzi bez udziału drobnoustrojów (bakterii, wirusów, pasożytów). W miarę postępu choroby tkanka martwicza wchłania się i jest zastępowana przez nową, odbudowującą się tkankę kostną, która jest jednak niepełnowartościowa i podatna na deformacje.
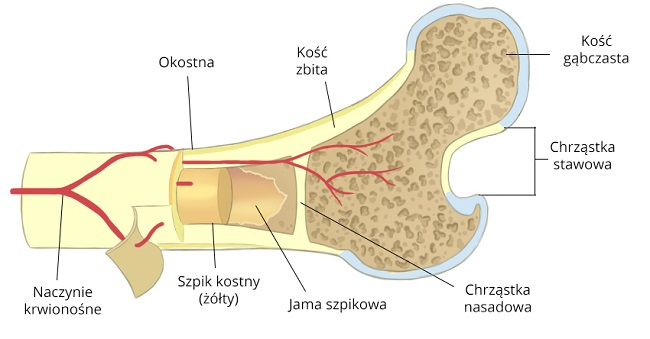
Jałowa martwica kości najczęściej lokalizuje się w nasadach rosnących kości. Choroba dotyczy przede wszystkim dzieci, ponieważ w tym wieku naczynia krwionośne, które znajdują się w różnych obszarach rosnących kości, nie są ze sobą połączone. Brak komunikacji pomiędzy naczyniami krwionośnymi powoduje, że niektóre obszary kości są znacznie mniej ukrwione, a co za tym idzie do kości nie są dostarczane niezbędne substancje odżywcze oraz tlen. Najczęściej do zaburzenia ukrwienia kości dochodzi pomiędzy przynasadą a nasadą kości (zobacz ilustracje).
Jałowa martwica kości u dzieci może dotyczyć wszystkich kości, jednak najczęściej umiejscawia się w:
- Głowie kości udowej (choroba Perthesa)
- Guzowatości kości piszczelowej, (choroba Osgooda i Schlattera)
- Guzie piętowym lub głowie II kości śródstopia
Choroba charakteryzuje się fazowym przebiegiem. Wyróżniono 4 następujące fazy choroby:
- I Faza początkowa – początek obumierania fragmentu kości, objawy nie zawsze są zauważane
- II Faza jałowej martwicy – tworzy się martwicza tkanka kostna
- III Faza fragmentacji – dochodzi do stopniowego zastępowania martwiczej tkanki kostnej nową kością. W tym okresie tworząca się kość jest najbardziej narażona na deformacje.
- IV Faza odbudowy i utrwalonych zmian – martwicza tkanka kostna zostaje całkowicie zastąpiona nową, prawidłową tkanką kostną. Kształt nowo powstałej kości zależy od postępowania pacjenta (stopnia obciążania chorej kończyny) w fazach II i III.
Przyczyny jałowej martwicy kości nie są dokładnie poznane. U dzieci choroby z tej grupy spowodowane są prawdopodobnie niedokrwieniem określonego fragmentu kości, które może wynikać z wad wrodzonych, zaburzeń kostnienia, przeciążenia, pojedynczego urazu czy wielokrotnych mikrourazów.
Innymi czynnikami mogącymi wywołać jałową martwicę kości są:
- Mikrourazy - spowodowane przez długotrwałe wykonywanie czynności, które wywołują drgania. Przykładowo obsługiwanie młota pneumatycznego może powodować martwicę jednej z kości nadgarstka – kości księżycowatej (choroba Kienböcka). Natomiast wśród sportowców, głównie skoczków, nadmierne obciążenie więzadła rzepki (kości znajdującej się w kolanie) może doprowadzić do jałowej martwicy tej kości.
- Uraz – odłamanie fragmentu kości i jego przemieszczenie powoduje niedokrwienie odłamu, co może skutkować jałową martwicą kości. Na rysunku przedstawiono tętnice, które doprowadzają krew do prawidłowej kości udowej.
- Choroba kesonowa (dekompresyjna) – jest to zespół objawów występujących u osób, które były poddane zbyt szybkiemu zmniejszeniu się ciśnienia otoczenia (np. nurkowie). We krwi oraz w tkankach pojawiają się pęcherzyki gazu, głównie azotu, które powodują mechaniczne uszkodzenia narządów i układu kostnego. Późnym powikłaniem choroby jest jałowa martwica kości.
- Zaburzenia metabolizmu lipidów – duża ilość związków cholesterolu we krwi może spowodować upośledzenie przepływu w naczyniach krwionośnych kości.
- Leczenie glikokortykosteroidami powoduje zaburzenia hormonalne, które doprowadzają do rozwoju jałowej martwicy kości posteroidowej, która najczęściej dotyczy głowy kości udowej.
- Przewlekłe nadużywanie alkoholu – jałowa martwica kości na tym tle najczęściej dotyczy mężczyzn w wieku 40–50 lat.
Jak często występuje jałowa martwica kości?
Jałowa martwica kości u dzieci najczęściej dotyczy głowy kości udowej. Choroba występuje u 2–10 na 10 000 dzieci. Martwica dotycząca innych kości, zarówno u dzieci, jak i u dorosłych występuje rzadziej.
Martwica głowy kości udowej (choroba Perthesa) dotyczy głównie dzieci od 3. do 14. roku życia i znacznie częściej dotyczy chłopców niż dziewcząt, gdyż wśród 10 chorych jest 8 chłopców i 2 dziewczynki.
Martwica guzowatości kości piszczelowej występuje u chłopców w okresie pokwitania, pomiędzy 10. a 15. rokiem życia.
Martwica głowy II kości śródstopia dotyczy szczupłych i szybko rosnących dziewcząt, od 11. do 18. roku życia.
Martwica guza piętowego występuje pomiędzy 5. a 16. rokiem życia.
Jałowa martwica kości - objawy
Początkowo pojawiają się niewielkie dolegliwości bólowe kończyny. Osoba chora zaczyna oszczędzać jedną kończynę, co może objawiać się np. jako utykanie. Po odpoczynku objawy ustępują. W obrębie zmienionej kończyny można ponadto zauważyć miejscowe ocieplenie lub zaczerwienienie skóry oraz lokalny obrzęk. Pod wpływem ucisku pojawia się ból, a wraz z postępem choroby może być zauważalne zniekształcenie obrysów kończyny. Z powodu bólu dochodzi do ograniczenia zakresu ruchów w chorej kończynie.
Wraz z postępem choroby martwicza tkanka ulega odkształceniu pod wpływem ucisku, czego konsekwencją jest trwała deformacja kości, która może prowadzić do niepełnosprawności.
Objawy występujące u dzieci, z uwzględnieniem lokalizacji jałowej martwicy kości:
Jałowa martwica głowy kości udowej u dzieci – choroba Perthesa
Pierwszy etap choroby trwa około 2–3 miesięcy i objawia się dolegliwościami bólowymi stawu biodrowego, które są zlokalizowane w pachwinie lub przedniej części uda. Ból może dotyczyć również stawu kolanowego i początkowo ustępuje po odpoczynku. Na tym etapie choroby dolegliwości mogą być niewielkie i często są bagatelizowane przez rodziców i dziecko, niekiedy dziecko nie zgłasza żadnych dolegliwości. Wraz z postępem choroby dochodzi do upośledzenia ruchomości jednej kończyny dolnej, co widoczne jest jako utykanie i utrudnione odwodzenie nogi w stawie biodrowym (ruch rozszerzania nóg). Nadmierne oszczędzanie przez dziecko kończyny dolnej podczas chodzenia może objawiać się zanikiem mięśni i asymetrią obwodu ud – oszczędzana noga jest szczuplejsza niż druga.
Jałowa martwica guzowatości kości piszczelowej – choroba Osgooda i Schlattera
Choroba objawia się bólem kości piszczelowej, w okolicy jej guzowatości, czyli z przodu kilka centymetrów pod kolanem. Ból ustępuje po odpoczynku. W okolicy podkolanowej występuje obrzęk i ocieplenie skóry.
Jałowa martwica głowy II kości śródstopia
Choroba rozpoczyna się bólem i obrzękiem środkowej części stopy. Ból pojawia się po wysiłku, np. po tańcu lub długim marszu. Wraz z postępem choroby zauważalne jest zgrubienie lub zniekształcenie środkowej części stopy oraz ograniczenie ruchomości palców.
Jałowa martwica guza piętowego
Podczas chodzenia lub ucisku pięty pojawia się bolesność, może wystąpić również obrzęk. Dziecko zaczyna utykać oraz chodzić na palcach stopy, unosząc piętę.
Martwica kości księżycowatej nadgarstka ręki – choroba Kienböcka
Pierwszym objawem jest osłabienie siły ręki i utrudnione chwytanie przedmiotów. Wraz z postępem choroby pojawiają się ból i obrzęk oraz ograniczenie ruchomości nadgarstka. W zaawansowanym stadium choroby, w wyniku nadmiernego oszczędzania kończyny górnej dochodzi do zaników mięśni przedramienia.
Co robić w przypadku wystąpienia objawów jałowej martwicy kości?
Jeśli u dziecka pojawi się ból kończyny w okolicy podkolanowej, stawu biodrowego lub stopy wraz z towarzyszącym obrzękiem, należy zgłosić się do pediatry, który po przeprowadzeniu badania może zadecydować o skierowaniu dziecka do ortopedy. Dodatkowe objawy, które mogą sugerować jałową martwicę kości to utykanie, chodzenie na palcach lub unikanie wysiłku fizycznego.
U dorosłych najczęściej jałowa martwica kości objawia się bolesnością i zmniejszoną ruchomością nadgarstka, jednak zmiany mogą dotyczyć również innych kości, co objawia się bolesnością kończyn lub stawu biodrowego. U dorosłych ból i obrzęk kończyn jest objawem wielu chorób, z tego powodu należy zgłosić się do lekarza rodzinnego, który wdroży odpowiednie postępowanie diagnostyczne i ew. skieruje pacjenta do ortopedy lub reumatologa.
Osoby, u których zdiagnozowano jałową martwicę kości powinny pozostawać pod opieką ortopedy przez cały okres leczenia, w celu zmniejszenia ryzyka wystąpienia powikłań. W trakcie leczenia zwykle zaleca się także konsultację z fizjoterapeutą i ustalenie planu zabiegów rehabilitacyjnych.
Jałowa martwicy kości - rozpoznanie
Lekarz rodzinny lub pediatra przeprowadzi szczegółowy wywiad, w którym zapyta od jak dawna utrzymują się objawy, o okoliczności wystąpienia objawów, urazy, czy ból ustępuje po odpoczynku oraz czy pacjent zauważył pogorszenie ruchliwości zmienionego stawu lub zmianę chodu. Zapyta także o przyjmowane leki i choroby towarzyszące. Następnie zbada pacjenta, w celu określenia nasilenia zmian. Lekarz może skierować pacjenta do ortopedy, który wykona dodatkowe badania.
Zmiany, które powstają w wyniku jałowej martwicy kości widoczne są w badaniach obrazowych, takich jak zdjęcie rentgenowskie lub tomografia komputerowa czy rezonans magnetyczny stawu, dlatego lekarz może zlecić ich wykonanie. W diagnozie pomocne jest również wykonanie badania ultrasonograficznego (USG) stawu. Należy pamiętać, że w początkowym stadium choroby zmiany mogą być niewidoczne w badaniach obrazowych.
Jałowa martwica kości - leczenie
Leczenie jałowej martwicy kości opiera się przede wszystkim na zmniejszeniu obciążenia kończyny, dzięki czemu nowo powstała, zdrowa tkanka kostna nie jest narażona na zniekształcenia. Im wcześniej zdiagnozowano chorobę, tym większa jest szansa na całkowite wyleczenie choroby, bez powikłań.
W przypadku jałowej martwicy głowy kości udowej leczenie polega na odciążaniu stawu, aby zapobiec powstawaniu deformacji. W tym celu lekarz ortopeda zastosuje specjalne aparaty i wyciągi. Istotne jest umożliwienie wykonywania ruchów w stawie, aby odbudowująca się tkanka kostna przybierała prawidłowy kształt. Zastosowanie gipsów ćwiczebnych zapewnia zarówno ruchomość, jak i prawidłowe umiejscowienie głowy kości udowej w stawie. Jeśli chorobie towarzyszą przykurcze mięśni, lekarz zleci odpowiednio dobrane ćwiczenia fizykoterapeutyczne kończyny oraz wyciągi ortopedyczne.
W rzadkich, zaawansowanych przypadkach choroby stosowane jest leczenie operacyjne, które ma na celu nadanie prawidłowego kształtu oraz przyspieszenie przebudowy stawu.
Jałowa martwica guzowatości kości piszczelowej leczona jest poprzez ograniczenie aktywności fizycznej, natomiast w okresie zaostrzenia stosowane jest tymczasowe unieruchomienie kończyny dolnej.
Leczenie jałowej martwicy głowy II kości śródstopia polega na odciążaniu łuku stopy. W tym celu stosuje się odpowiednio dobrane wkładki ortopedyczne. W rzadkich przypadkach, jeśli zniekształcenie stopy jest utrwalone, lekarz będzie rozważał leczenie operacyjne. W leczeniu jałowej martwicy guza piętowego stosowane są wkładki ortopedyczne, które odciążają piętę podczas chodzenia. Dodatkowo zmniejszenie ucisku na guz piętowy uzyskuje się poprzez podwyższenie obcasa o 2–3 cm oraz ograniczenie aktywności fizycznej.
Świeżo powstałe zmiany spowodowane martwicą kości księżycowatej nadgarstka ręki leczone są poprzez tymczasowe unieruchomienie nadgarstka. Jeśli zmiana jest zdiagnozowana po dłuższym czasie trwania choroby, konieczne jest leczenie operacyjne. Podczas zabiegu usuwa się zmienioną kość, a w jej miejsce wstawia drobną protezę. Inną metodą jest trwałe, operacyjne usztywnienie nadgarstka.
Jeśli w wyniku choroby doszło do deformacji, lekarz zleci stosowanie specjalistycznego sprzętu ortopedycznego, wspomagającego poruszanie się.
Prawidłowo leczona choroba, wykryta w początkowym stadium, jest wyleczalna i trwa około kilkunastu miesięcy. Jeśli martwica jałowa kości dotyczy dziewczynek lub objawy pojawiły się po 10. roku życia, istnieje większe ryzyko powikłań i deformacji kości po chorobie. Jeśli podczas choroby ruchomość w stawie jest znacznie ograniczona, odbudowa nowej tkanki jest utrudniona, co ma wpływ na występowanie powikłań takich jak deformacje. Poprzez systematycznie kontrolowanie leczenia przez lekarza wzrasta szansa na całkowite wyleczenie i dalszy, prawidłowy rozwój stawu.
Po zakończeniu leczenia jałowej martwicy kości należy zgłosić się do ortopedy w celu wykonania badań kontrolnych i oceny sprawności pacjenta. Choroba może wiązać się z wystąpieniem powikłań, takich jak deformacje stawów lub kończyn, przykurcze mięśniowe czy zaburzona ruchomość stawów. Lekarz podczas wizyty określi czy doszło do powikłań i w razie potrzeby zleci odpowiednio dobrane ćwiczenia fizjoterapeutyczne.
Co robić, aby uniknąć zachorowania na jałową martwicę kości?
Przyczyna jałowej martwicy kości często jest nieokreślona i w takiej sytuacji nie można uniknąć zachorowania.
Uraz i towarzyszące mu niedokrwienie fragmentu kości może spowodować wystąpienie jałowej martwicy kości. Aby temu zapobiec, po urazie należy skonsultować się z ortopedą, który wykona zespolenie kości zapewniające odpowiednie unaczynienie.
Należy unikać alkoholu, który stanowi czynnik ryzyka wystąpienia jałowej martwicy kości.
Osoby narażone na wibracje lub nagłe zmiany ciśnienia zewnętrznego, w związku z wykonywaną pracą są narażone na mikrourazy. Do grup zawodowych szczególnie narażonych na wystąpienie jałowej martwicy kości należą m.in. nurkowie, skoczkowie czy osoby obsługujące młoty pneumatyczne. W celu zmniejszenia ryzyka wystąpienia mikrourazów i jałowej martwicy kości należy przestrzegać norm bezpieczeństwa pracy.

















