– Użycie USG jest ściśle uregulowane w dokumentach zakładowych LPR i tylko osoba z odpowiednim doświadczeniem może na jego podstawie podejmować decyzje kliniczne – mówi lek. Tomasz Derkowski, zastępca Dyrektora ds. Medycznych Lotniczego Pogotowia Ratunkowego.
Karolina Krawczyk: Jakie wnioski można wyciągnąć po wdrożeniu programu USG w Lotniczym Pogotowiu Ratunkowym (LPR)?
Lek. Tomasz Derkowski: W wielu krajach (m.in. w Anglii, Australii, Niemczech, Belgii czy w krajach skandynawskich) USG w warunkach przedszpitalnych stosowane jest od 5–10 lat jako dopełnienie wywiadu i badania przedmiotowego. Z przeprowadzonego właśnie audytu klinicznego wynika, że w LPR to badanie jest najczęściej stosowane u pacjentów urazowych (4 razy częściej niż w przypadku zachorowań). Użycie USG zwiększa szanse na przeżycie, jeśli zachodzi potrzeba potwierdzenia pilnych wskazań do wykonania inwazyjnej procedury już na miejscu zdarzenia (np. torakostomii prostej czy drenażu klatki piersiowej). Co więcej, USG pozwala zredukować ryzyko powikłań tych procedur. Badanie USG wykonuje się także wtedy, gdy trzeba podjąć decyzję o alokacji pacjenta do odpowiedniej placówki. Czasem pacjent potrzebuje natychmiastowego transportu do specjalistycznego ośrodka, a nie do najbliższego SOR-u.
Pokonanie jakich przeszkód było konieczne, aby wprowadzić USG do codziennej praktyki LPR?
Najpoważniejszą przeszkodę we wprowadzaniu nowego urządzenia stanowiła jego ograniczona dostępność. Obecnie, dzięki dotacji Ministerstwa Zdrowia, tę barierę udało się pokonać. Teraz trwa proces implementacji właściwego stosowania metody, aby badanie na miejscu zdarzenia, przy pacjencie (tzw. point-of-care) przyniosło wymierne korzyści.
Co można powiedzieć na temat umiejętności lekarzy w zakresie stosowania USG?
Wprowadzając USG do LPR, zdawaliśmy sobie sprawę, że doświadczenie lekarzy jest w tym zakresie zróżnicowane i należy przygotować odpowiedni pakiet szkoleń oraz materiały edukacyjne. Wykorzystanie urządzenia przez lekarza HEMS (Helicopter Emergency Medical Service) obecnie nie jest obowiązkowe i powinno być uwarunkowane zdobytą wiedzą i doświadczeniem.
Część lekarzy zatrudniona w LPR zdobyła duże doświadczenie w użyciu USG, pracując w SOR i na oddziałach intensywnej terapii. Zaoferowaliśmy im dodatkowe szkolenia praktyczne oraz teoretyczne, a także dostęp do materiałów edukacyjnych. Pozostałe osoby, które nie czują się pewnie w użyciu urządzenia, przechodzą szkolenie praktyczne i teoretyczne, a także mają stały dostęp do odpowiedniego podręcznika w każdej filii i oddziale LPR. Zachęcamy ich również do odbycia dodatkowych kursów USG i regularnej praktyki. Liczę, że z biegiem czasu użycie USG poza gabinetami radiologii będzie powszechne.
Czy wiemy, jak często USG stosuje się w interwencjach LPR?
Dział Zarządzania Klinicznego LPR monitoruje użycie USG przez zespoły medyczne. W okresie od 1.07.2018 r. do 30.04.2019 r. w wykonanych 8003 misjach USG użyto 1069 razy; wykorzystuje je 80% pracujących w LPR lekarzy. Należy podkreślić, że USG jest stosowane tylko wtedy, gdy to konieczne, i ma na celu uzyskanie odpowiedzi na konkretne pytania kliniczne, które pojawiają się po przeprowadzonym wywiadzie i badaniu przedmiotowym. Zgodnie z zaleceniami lekarze na wykonanie badania powinni przeznaczyć minimalną, niezbędną ilość czasu. Ponadto niektóre badania można wykonać na pokładzie śmigłowca i na bieżąco przez radio informować szpital docelowy o stanie pacjenta.
W jakich innych sytuacjach stosuje się badanie USG?
USG wykonuje się także w trakcie transportów międzyszpitalnych do oceny dynamiki procesu chorobowego (np. krwotok, tamponada serca) i w celu wykluczenia niektórych zmian w stanie pacjenta w czasie lotu (np. rozwój odmy prężnej, przemieszczanie się rurki intubacyjnej do jednego z oskrzeli), co pozwala na odpowiednio szybką reakcję w sytuacji, gdy osłuchiwanie stetoskopem nie jest możliwe ze względu na panujący hałas. Ogólnie mówiąc, ciągle poszerzamy spektrum diagnostyczne na wczesnym etapie kontaktu z pacjentem.
Czy można powiedzieć, że USG to stetoskop XXI wieku?
Zjawisko wprowadzania USG do medycyny w fazie przedszpitalnej i kontrowersje z tym związane porównałbym raczej do 12-odprowadzeniowego EKG. Pojawiają się te same pytania: Czy załogi są wystarczająco przeszkolone w jego użyciu i interpretacji? Czy nie wydłuża to zbędnie pobytu zespołu ratownictwa medycznego (ZRM) na miejscu zdarzenia? Czy samo urządzenie nie jest zbyt duże i nieporęczne? 12-odprowadzeniowe EKG, jak wiadomo, znalazło stałe zastosowanie w ZRM. Jestem przekonany, że w przypadku USG będzie podobnie. Te urządzenia stają się coraz tańsze, więc bardziej dostępne, co z kolei pozwala się oswoić z ich obecnością. Ponadto postępująca miniaturyzacja pozwala na uzyskanie coraz lepszej jakości obrazu na stosunkowo małym monitorze.
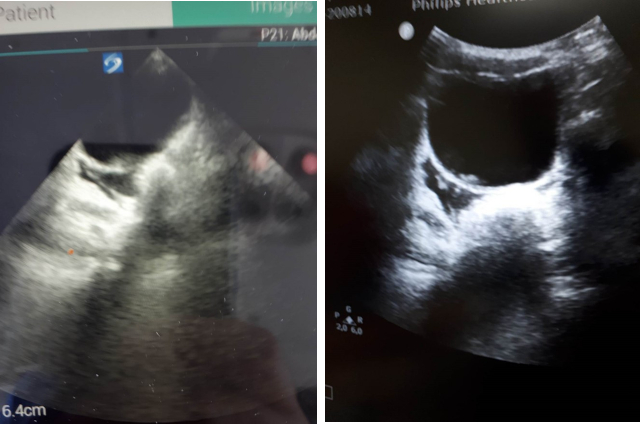
Ryc. Porównanie obrazu z FAST+ (nieregularna przestrzeń płynowa poniżej pęcherza moczowego) Sonosite IVIZ (lewej) w HEMS i Phillips SPARK na SOR (z prawej). Autor: Tomasz Derkowski
Dodatkowe zalety to mobilność urządzenia, które jest zaopatrzone w baterie o wydłużonej żywotności oraz odporność na wstrząsy i wilgoć. A wracając do porównania ze stetoskopem, warto zaznaczyć, że skuteczność diagnostyczna stetoskopu, podobnie jak USG, zależy przede wszystkim od doświadczenia personelu, który je obsługuje.