– Jeśli po przybyciu na miejsce zdarzenia ratownik zastaje pacjenta z zajętymi błonami śluzowymi jamy ustnej i nosa, krwawiącego, z licznymi zmianami skórnymi, to przede wszystkim powinien go szybko zaopatrzyć i zapewnić równowagę elektrolitową – mówi Anna Grodecka, lekarz specjalista dermatologii i wenerologii, lekarz medycyny estetycznej.

lek. Anna Grodecka / Fot. arch. wł.
Karolina Krawczyk: Z jakimi stanami nagłymi z zakresu dermatologii mogą się spotykać ratownicy medyczni?
Lek. Anna Grodecka: W dermatologii można wyróżnić trzy najczęstsze stany nagłe: dwa z nich wiążą się ze złuszczaniem się naskórka, trzeci to wstrząs anafilaktyczny.
Pierwszy ze stanów bezpośrednio zagrażających życiu to zespół Stevensa-Johnsona, czyli rodzaj wielopostaciowego rumienia. Jeśli zmiany zajmują ponad 10% powierzchni ciała, wtedy mówimy o TEN, czyli toksycznej nekrolizie naskórka. Następny groźny stan najczęściej dotyczy pacjentów małoletnich – jest to gronkowcowy zespół złuszczającej się skóry (Staphylococcal Scalded Skin Syndrome – SSSS).
Wstrząs anafilaktyczny jest bardzo dobrze znany ratownikom, ponieważ występuje w wielu sytuacjach. Na początku pojawiają się zmiany skórne oraz obrzęk naczyniowo-ruchowy. Te objawy często poprzedzają pojawienie się wstrząsu. To właśnie przypadek z pogranicza medycyny ratunkowej i dermatologii.
W tym miejscu warto wspomnieć o erytrodermii, czyli stanie, który można stwierdzić w przypadkach zaostrzenia chorób przewlekłych. Samoistnie występuje u ok. 30% pacjentów, a u pozostałych rozwija się po przyjęciu leków dermatologicznych. Niewątpliwie jest to stan zagrożenia zdrowia.
Jak wygląda schemat postępowania w tych stanach nagłych?
Jeśli chodzi o wstrząs anafilaktyczny, to istnieje schemat, którego należy się trzymać. W tym przypadku nie ma wątpliwości, jak należy działać.
Natomiast postępowanie w zespole Stevensa-Johnsona i TEN zależy od tego, jak szybko narastają objawy oraz która część ciała jest zajęta. Na pewno bardzo ważne jest to, aby zidentyfikować składnik odpowiedzialny za wystąpienie objawów. Z mojego doświadczenia wynika, że bardzo często są to reakcje polekowe. Dlatego warto zapytać pacjenta, jakie leki stosował w ciągu od 6 do 12 tygodni wstecz, ponieważ znane są nawet tak późne reakcje po przyjęciu niewłaściwych leków.
Ratownik musi pamiętać, że jeśli na skórze pacjenta pojawiają się nadżerki, to oznacza, że naskórek się złuszcza. W takiej sytuacji pacjenta należy opatrywać na jałowo, ponieważ istnieje ryzyko nadkażenia bakteryjnego. Istotne jest zachowanie sterylności przy oglądaniu skóry, przy zmianie opatrunku itd. Dla pacjenta trzeba przygotować mokre opatrunki oraz zaaplikować mu steroidy zewnętrzne stosowane na skórę, czyli w maściach. Nie ulega wątpliwości, że taki pacjent wymaga dalszej hospitalizacji.
W przypadku pacjentów pediatrycznych, u których występuje SSSS, postępowanie jest podobne, ponieważ stan nagły często zaczyna się od takich „niewinnych” objawów. U dziecka zakażenie gronkowcem może być spowodowane zakażeniem skóry lub nosogardła, czyli zakażeniem pochodzącym od zwykłej infekcji górnych dróg oddechowych. Gdy bakterie uwolnią toksyny, może dochodzić do lizy naskórka. Charakterystyczne, że zakażenie zaczyna się wokół naturalnych otworów ciała: ust, oczu, nosa, odbytu, okolicy okołopieluszkowej. Najczęściej złuszczanie się naskórka ma miejsce w tym samym czasie w różnych miejscach. Mały pacjent musi jak najszybciej trafić na oddział pediatrii, ponieważ potrzebuje antybiotykoterapii ogólnej w formie dożylnej oraz opatrunków.
Jak często występują te stany nagłe?
Na szczęście nie są to sytuacje, które zdarzają się codziennie. Najczęściej oczywiście pojawia się wstrząs anafilaktyczny – on może występować na podłożu alergicznym, ale nie tylko. Istnieje wiele czynników, które mogą wywołać wstrząs, dlatego właśnie ten stan nagły występuje najczęściej. Z kolei TEN oraz SSSS zdarzają się rzadko.
Jak wygląda skóra pacjenta chorego na TEN/SSSS?
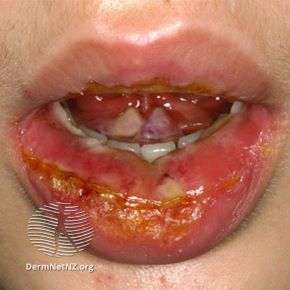
Usta pacjenta chorego na TEN
Źródło: Dermnetnz.org lic. CC BY-NC-ND 3.0 NZ
W zespole Stevensa-Johnsona występuje masywne złuszczanie się naskórka, zwłaszcza w okolicach jamy nosowej i ustnej. Pacjent ma bardzo czerwone i spierzchnięte usta, ze strupkami i nadżerkami. To pierwszy sygnał choroby. Następnie skóra na ciele bardzo mocno się zaczerwienia – u niektórych czerwone są fragmenty ciała, u innych pacjentów – skóra na całym ciele. Na dalszych etapach pojawiają się nadżerki. Jeśli nadżerki nie przekroczą 10% powierzchni ciała, mówimy o zespole Stevensa-Johnsona. W przypadku nadżerek obejmujących więcej niż 10% powierzchni stwierdza się rozwój TEN.
Wcześniej mówiła Pani, że w wywiadzie należy zapytać o leki przyjmowane nawet 12 tygodni wstecz. Dlaczego więc mówimy o stanie nagłym?
Ponieważ rozwój nadżerek to kwestia kilku-, kilkunastu godzin od momentu pojawienia się pierwszych objawów. To sytuacja, w której pacjent np. wyczuwa nadżerkę na wardze, a po kilkudziesięciu minutach nadżerki znajdują się w całej jamie ustnej, a chwilę później na skórze całego ciała.
Tak naprawdę wszystko zależy od pacjenta – u niektórych proces zatrzymuje się na poziomie śluzówek, a u innych stale postępuje. Na początku nie jesteśmy w stanie tego przewidzieć, dlatego ważne jest szybkie i zdecydowane postępowanie. W przypadku tej drugiej grupy pacjentów mówimy o chorych poparzonych, którzy nie mają naskórka i żadnej ochrony skórno-naskórkowej. To pacjenci, którzy są hospitalizowani na oddziałach intensywnej opieki medycznej oraz w centrach oparzeń, ponieważ ich stan jest naprawdę ciężki.
W takiej sytuacji ZRM powinien transportować pacjenta do najbliższego SOR-u czy do centrum urazowego?
Jeśli stan nagły postępuje piorunująco szybko, to zdecydowanie najbliższy SOR. Jeśli po przybyciu na miejsce zdarzenia ratownik zastaje pacjenta z zajętymi błonami śluzowymi jamy ustnej i nosa, krwawiącego, z licznymi zmianami skórnymi, to przede wszystkim powinien go szybko zaopatrzyć i zapewnić równowagę elektrolitową. Takiego pacjenta traktuje się jak osobę poparzoną, która powinna trafić na oddział oparzeniowy lub oddział intensywnej opieki medycznej. Jeśli zaś pacjent mówi, że jego stan rozwija się od kilku dni, a istotna powierzchnia skóry nie jest zajęta, można rozważyć SOR szpitala, w którym znajduje się oddział dermatologii.
Jakie są najczęstsze przyczyny wezwania ZRM do gabinetu lekarza dermatologa lub lekarza medycyny estetycznej?
Najczęściej są to omdlenia wskutek dużego stresu i bólu. Ponadto w gabinetach medycyny estetycznej podawane są substancje, które mogą wywołać wstrząs anafilaktyczny. Ostatnia, raczej nietypowa sytuacja, to nagła ślepota pacjenta. Podawanie wypełniaczy wiąże się z ryzykiem (bardzo rzadkiego) powikłania, jakim jest nagłe zaniewidzenie. Według wytycznych, w takich sytuacjach lekarz wykonujący zabieg powinien wezwać ZRM w celu jak najszybszego transportu pacjenta do pełniącego dyżur oddziału okulistycznego. Zgodnie z zaleceniami u pacjenta w ciągu godziny należy wykonać iniekcję zagałkową.


