Fot. istockphoto.com
Karolina Krawczyk: Jak na przestrzeni lat zmieniała się medycyna pola walki?
Lek. Katarzyna Hampton: Od razu ucieknę tu od określenia „medycyna pola walki”, gdyż wyraźnie zmienia się profil operacji militarnych. Jeszcze kilka lat temu, gdy działania wojenne w Iraku i Afganistanie były prowadzone na dużo szerszą skalę, na miejscu stacjonowały ogromne rzesze żołnierzy. Odległości nie były duże, a poszkodowani docierali do lokalnych szpitali polowych w przeciągu „złotej godziny”. Obecnie wiele działań militarnych prowadzonych jest przez wojska specjalne, w oparciu o dużo mniejsze zespoły, rozproszone na bardzo rozległym terenie. Przykładowo: w 2017 roku Stany Zjednoczone miały około 8 tys. operatorów wojsk specjalnych rozlokowanych w 80 krajach świata. Z wielu względów, zarówno fizycznych, jak i ekonomicznych, nie da się wysłać lekarza, a tym bardziej całego szpitala, razem z każdym takim zespołem. Właśnie dlatego tak znaczącą rolę odgrywają tzw. operatorzy-medycy. To ludzie, którzy mają odpowiednie przeszkolenie wojskowe oraz medyczne. Muszę przyznać, że wiedza oraz umiejętności praktyczne amerykańskich operatorów-medyków zrobiły na mnie niesamowite wrażenie, a jako ich instruktor medyczny sama bardzo dużo się nauczyłam. Są oni w stanie sprostać najprzeróżniejszym wyzwaniom, a dostęp do sprawnie funkcjonującego systemu wsparcia telemedycznego dodatkowo poszerza ich możliwości.
Chyba niezbyt często zdarza się, żeby kobieta, cywil, na dodatek z innego kraju, szkoliła amerykańskie wojska specjalne?
Dokładnie tak! Jednak w amerykańskich wojskach specjalnych na każdym kroku podkreśla się to, że największe znaczenie odgrywa czynnik ludzki. Jeżeli jesteś ekspertem w swojej dziedzinie, a twoje podejście do edukacji sprawdza się wśród specjalsów, to jesteś „in”. I tak oto dzięki połączeniu mojej ułańskiej fantazji oraz powiedzenia „gdzie diabeł nie może, tam babę pośle” stworzyłam SOFsono, czyli mój własny program nauczania USG w medycynie wojsk specjalnych. Muszę przyznać, że serce aż mi płonie ojczystą, biało-czerwoną dumą, gdy po zajęciach sypią się komentarze: „Żeby tak każdy uczył”, albo „Proszę pani, zajęcia były fantastyczne”.
Z jakimi przypadkami najczęściej spotykają się operatorzy-medycy?
Kiedyś na froncie dominowały urazy bojowe. Jednak wraz ze zmieniającym się krajobrazem operacji specjalnych, zmianie uległ też zakres problemów, z którymi muszą mierzyć się operatorzy-medycy. Spektrum udzielanej pomocy rozciąga się od urazów typowo bojowych przez urazy powstałe w wyniku codziennych sytuacji aż po problematykę internistyczną czy też z zakresu chirurgii nieurazowej. W związku z tym wraz z amerykańskimi kolegami często żartujemy, że w obecnych czasach operator-medyk powinien mieć specjalizację lekarską, pielęgniarską, dyplom ratownika oraz studia z farmacji. A że jego OIOMem może okazać się siennik w stajence, to nie zapomnijmy jeszcze o improwizacyjnym geniuszu MacGyver’a.
Większość przypadków jest dość prozaiczna: skręcone kostki, nadwyrężone barki. Ale zdarzają się też przypadki spektakularne czy wręcz wyjątkowo rzadkie. Część tych przypadków nawet w warunkach szpitalnych byłaby trudna, a co dopiero gdzieś z dala od cywilizacji. W tym spartańskim otoczeniu to nie lada wyzwanie. Niemniej mieliśmy także cięższe przypadki, jak np. młody żołnierz z tamponadą serca spowodowaną wysiękiem ropnym, czy też przypadek wstrząsu septycznego, który w efekcie okazał się ostrym kryzysem komórek sierpowatych. Zarówno w jednym, jak i w drugim przypadku USG znacznie wspomogło proces diagnostyczny.
Pewnie stąd to wzmożone zainteresowanie ultrasonografią w medycynie wojsk specjalnych.
Dzięki miniaturyzacji aparatów USG uwzględnienie niewielkiej głowicy w ekwipunku operatora-medyka przestaje być problemem. Oczywiście dużym wsparciem jest wyżej wspomniany kontakt telemedyczny, z którego może skorzystać każdy operator po to, by skontaktować się z lekarzem. Może to być nie tylko rozmowa, ale także komunikacja audiowizualna i prośba np. o interpretację niepokojącego obrazu USG. Operator-medyk musi bezwarunkowo umieć rozpoznać dwa stany zagrożenia życia: odmę prężną oraz tamponadę serca. W tych przypadkach, jeśli nie podejmie się natychmiastowych działań, może dojść do zatrzymania akcji serca.
Jaka jest rola USG w medycynie wojskowej w stanach nagłych?
Zakres zastosowań USG wciąż się zwiększa, zwłaszcza w wojskach specjalnych. W wojskach konwencjonalnych takie rozwiązania również funkcjonują, jednak na mniejszą skalę. Im bardziej rozwinięty system wsparcia telemedycznego, tym więcej ratowników można uczyć wykonywania USG, przede wszystkim po to, żeby mogli uzyskać obraz. I nie ma znaczenia, czy to są urazy bojowe czy problemy typowo internistyczne.
USG pomaga zarówno diagnostycznie, jak i decyzyjnie, nie tylko w medycynie wojskowej, ale każdorazowo w warunkach ekstremalnych, zwłaszcza przy utrudnionym dostępie do środków transportu na dużych odległościach, Po przyłożeniu głowicy może się okazać, iż ewakuacja pacjenta wcale nie jest konieczna, a danym problemem z powodzeniem można zająć się ambulatoryjnie, nawet w namiocie.
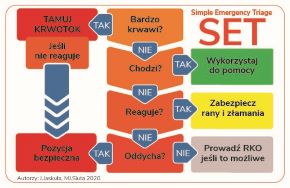
Czy badanie USG może się przydać w segregacji medycznej zdarzeń masowych? Może być przydatne w miejscu zdarzenia czy dopiero na SOR?
Największym wyzwaniem podczas zdarzeń masowych jest dostęp do odpowiedniej liczby środków, sprzętu i infrastruktury. Z kolei w odniesieniu do poszkodowanych najważniejsze jest, aby uniknąć błędu podczas triażu przedszpitalnego. USG jest tutaj fenomenalną pomocą, od lat stosowaną w wielu miejscach. Jednym z większych plusów korzystania z USG w warunkach zdarzeń masowych jest możliwość seryjnych badań, które dostarczą informacji o tym, co dzieje się z pacjentem na przestrzeni upływającego czasu.
Może Pani podać jakiś przykład z życia, w którym przydała się seria badań USG?
Mówiąc o seryjności badań USG od razu przypomina mi się przypadek pewnej małej dziewczynki, która wypadła z domku na drzewie z wysokości ok. 10 metrów. Została przewieziona do małego lokalnego szpitala, gdzie miała wykonaną tomografię komputerową jamy brzusznej. W badaniu tym nie stwierdzono żadnych nieprawidłowości. W RTG klatki piersiowej rozpoznano złamanie żeber i niewielkie stłuczenie prawego płuca. Ogólnie rzecz biorąc jej stan był naprawdę dobry, niemniej została przewieziona do ośrodka wyższej referencyjności. Zrobiłam jej pierwsze USG jamy brzusznej, w czasie którego zauważyłam niewielką ilość płynu wokół prawej nerki. Godzinę później, po oddaniu krwiomoczu, mała pacjentka ponownie miała wykonane USG, które potwierdziło moje przypuszczenia o urazie nerki i krwawieniu do torebki włóknistej.
Trzeba pamiętać, że w trakcie zdarzeń masowych segregacja pacjentów jest procesem dynamicznym. Wstępne przypisanie pacjenta do koloru żółtego wcale nie oznacza, że po jakimś czasie nie zostanie mu przyznany kolor czerwony. Załóżmy, że w wyniku zdarzenia masowego mamy kilku młodych ludzi, którzy przy dość zbliżonym obrazie klinicznym uskarżają się na silną bolesność brzucha. Skoro mechanizm urazu jest podobny, to w naszym przypadku byłoby trudno na oko oddzielić tych pilnych od pilniejszych. Wykorzystanie USG i stwierdzenie wolnego płynu w jamie brzusznej w przypadku urazu mocno sugerującego krwawienie z pewnością będzie pomocne. Prawda jest taka, że pacjent, który uskarża się w najgłośniejszy i najbardziej teatralny sposób, niekoniecznie powinien być potraktowany priorytetowo.
Ponadto seryjne badania USG z pewnością poprawiają trafność segregacji pacjentów oraz decyzje dotyczące podejmowania odpowiednich działań podczas zdarzeń masowych. Warto mieć na uwadze, iż czerwień też może mieć wiele odcieni.
Czy istnieją gotowe algorytmy postępowania w zdarzeniach masowych oparte na USG?
USG stanów nagłych to temat, który jest podejmowany w wielu publikacjach. Podam tutaj przykład protokołu CAVEAT, który jest połączeniem elementów protokołu eFAST, USG żyły głównej dolnej pod kątek objętości krążącej oraz ultrasonografii kończyn w kierunku złamań dużych kości długich. Niemniej – i tutaj zdaję sobie sprawę, że to, co teraz powiem, jest dość kontrowersyjne – o ile popieram koncepcję tworzenia wszelkich algorytmów oraz protokołów w ultrasonografii stanów nagłych, o tyle sprzeciwiam się nieelastycznemu do nich podejściu. Oczywiście, kierujmy się zasadami medycyny faktu (EBM), ale gdy wszystko zawodzi, niechaj prowadzą nas anatomia, fizjologia i logiczne myślenie!
Badanie USG jest uzupełnieniem wiedzy, jaką posiadamy na temat danego poszkodowanego. Nie powinno być dodatkiem, ale integralną częścią postępowania z pacjentem, zarówno w SOR jak i w opiece przedszpitalnej. Od lat dopinguję kolegów ratowników do zaprzyjaźnienia się z głowicą, i jak małe dziecko cieszę się z każdej dokumentacji zdjęciowej ich ultrasonograficznych podbojów. Przecież to właśnie ich profesjonalizm często jest zarówno pierwszą jak i być może jedyną szansą pacjenta na przeżycie.
Rozmawiała Karolina Krawczyk