dr hab. n. med. Andrzej Nowakowski, prof. nadzw.
Zakład Profilaktyki Nowotworów, Centrum Onkologii, Instytut im. Marii Skłodowskiej-Curie w Warszawie, Instytut Nauk o Zdrowiu, Uniwersytet Przyrodniczo-Humanistyczny w Siedlcach
mgr Maryla Turkot
Zakład Profilaktyki Nowotworów, Centrum Onkologii, Instytut im. Marii Skłodowskiej-Curie w Warszawie
mgr Paulina Wieszczy
Zakład Profilaktyki Nowotworów, Centrum Onkologii, Instytut im. Marii Skłodowskiej-Curie w Warszawie, Klinika Gastroenterologii, Hepatologii i Onkologii Klinicznej, Centrum Medyczne Kształcenia Podyplomowego w Warszawie
mgr Kinga Miłosz
Zakład Profilaktyki Nowotworów, Centrum Onkologii, Instytut im. Marii Skłodowskiej-Curie w Warszawie
dr hab. n. med. Michał F. Kamiński, prof. nadzw.
Zakład Profilaktyki Nowotworów, Centrum Onkologii, Instytut im. Marii Skłodowskiej-Curie w Warszawie, Klinika Gastroenterologii, Hepatologii i Onkologii Klinicznej, Centrum Medyczne Kształcenia Podyplomowego w Warszawie, Department of Health Management and Health Economics, Uniwersytet w Oslo
Skróty: ACIP – Advisory Committee on Immunization Practices, CI – przedział ufności, HPV – ludzki wirus brodawczaka, HPV-2 – 2-walentna szczepionka przeciwko HPV, HPV-4 – 4-walentna szczepionka przeciwko HPV, HPV-9 – 9-walentna szczepionka przeciwko HPV, HSIL – zmiany śródnabłonkowe dużego stopnia, LSIL – zmiany śródnabłonkowe małego stopnia, RR – ryzyko względne
Streszczenie
Zakażenia HPV są przyczyną prawie wszystkich przypadków raka szyjki oraz niektórych innych nowotworów anogenitalnych, głowy i szyi oraz kłykcin kończystych u obu płci. Szczepionki przeciwko HPV zarejestrowano w 2006 roku. Od tego czasu wdrożono je do programów powszechnych szczepień w ok. 80 krajach na świecie. Intensywnie prowadzone badania potwierdzają bezpieczeństwo, immunogenność oraz skuteczność szczepień przeciwko HPV. Pierwsze efekty populacyjne programów szczepień w postaci zmniejszenia częstości zakażeń HPV, zachorowalności na stany przedrakowe szyjki macicy i kłykciny kończyste stwierdzono już w kilkunastu krajach na świecie.
Udział zakażeń HPV w etiologii chorób nowotworowych i zmian brodawkowatych u człowieka
Ludzkie wirusy brodawczaka (human papillomaviruses – HPVs) stanowią podgrupę szerokiej rodziny
wirusów brodawczaka (papillomaviruses – PVs) występującej u różnych organizmów. Według
aktualnej taksonomii PVs dzielą się na rodzaje,
gatunki i typy (genotypy) na podstawie homologii w budowie genomu. Około 40 z 200 genotypów
HPV ma powinowactwo do okolic anogenitalnych i zakaża skórę sromu, krocza oraz okolicy odbytu,
błonę śluzową sromu, pochwy i szyjki macicy u kobiet oraz skórę moszny, krocza, okolicy okołoodbytniczej i prącia u mężczyzn oraz błonę śluzową
prącia u mężczyzn. U obu płci HPV jest wykrywany w innych lokalizacjach anatomicznych,
włącznie z jamą ustno-nosowo-gardłową, i w tych
lokalizacjach także może wywoływać zmiany
chorobowe. Anogenitalne zakażenia HPV należą
do najczęstszych zakażeń przenoszonych drogą
płciową u ludzi, ale w ogromnej większości przypadków
mają charakter bezobjawowy i ustępują
samoistnie w ciągu 1–2 lat.1-2
Częstość detekcji HPV w materiale cytologicznym z szyjki macicy u kobiet bez raka i zmian
przedrakowych wynosi 11,7%.3 Najczęstsze nosicielstwo, w związku z częstą zmianą partnerów
seksualnych, notuje się u młodych kobiet <25. roku
życia, ale ryzyko choćby jednokrotnego zakażenia
HPV w ciągu życia wynosi 70–98% u mężczyzn i 54–95% u kobiet,3 przy znacznym zróżnicowaniu
geograficznym i populacyjnym. Z punktu widzenia
potencjału wywoływania chorób nowotworowych
HPVs dzieli się na wirusy niskiego ryzyka (low
risk HPV – LR HPV) i wysokiego ryzyka (high
risk HPV – HR HPV). Do HPV wysokiego ryzyka
aktualnie zaliczamy genotypy: 16, 18, 31, 33, 35,
39, 45, 51, 52, 56, 58 i 59.3 Wśród HPV niskiego
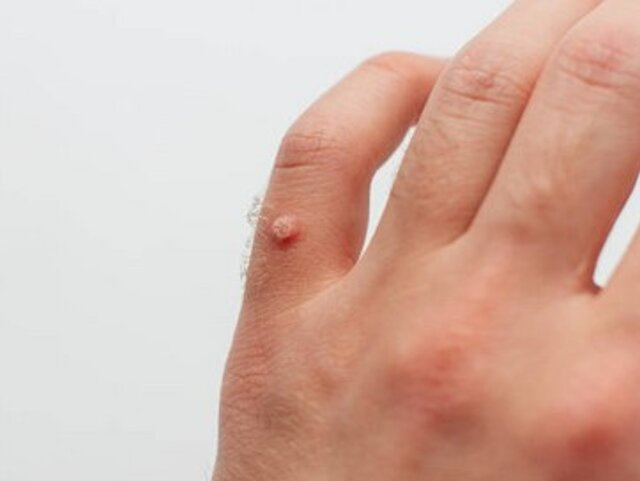
ryzyka najważniejszą rolę odgrywają genotypy 6 i 11, które są odpowiedzialne za rozwój kłykcin
kończystych.
Co roku nowe, bezobjawowe zakażenia HPV rozwijają się u kilkuset milionów osób na całym świecie, a na kłykciny kończyste w Europie rocznie choruje 700 000–900 000 osób obu płci. Liczbę nowo rozpoznanych nowotworów wywołanych przez zakażenia HPV oszacowano na 640 000, co stanowiło 4,5% wszystkich zdiagnozowanych chorób onkologicznych w 2012 roku na świecie. Wirusy te odpowiadają nie tylko za zachorowania na raka szyjki macicy (którego etiologia praktycznie w 100% jest związana z przewlekłym zakażeniem HPV), ale także za kilka do kilkudziesięciu procent przypadków niektórych innych nowotworów u obu płci. W tabeli 1. podano liczby oraz odsetki HPV-zależnych nowotworów złośliwych diagnozowanych w Polsce. Dane te pochodzą z Polskiego Krajowego Rejestru Nowotworów.4 Najczęstszym genotypem stwierdzanym w tkance nowotworów złośliwych jest HPV 16. Globalnie najczęstszymi genotypami wykrywanymi w materiale raka szyjki macicy są HPV: 16, 18, 31, 33, 45, 52 i 58,5 które w Polsce odpowiadają za >90–95% wszystkich przypadków raka szyjki macicy.6 Około 90% przypadków kłykcin kończystych w Polsce i na świecie jest związanych z zakażeniami HPV 6 i 11.3 Wiarygodne dane dotyczące zachorowalności na kłykciny kończyste w Polsce są niedostępne ze względu na brak efektywnego systemu rejestracji.
| Tabela 1. Choroby nowotworowe etiologicznie związane z zakażeniem HPV w Polscea | |||||||
|---|---|---|---|---|---|---|---|
| Lokalizacja nowotworu | Kod ICD-10 | Odsetek zależny od wszystkich zakażeń HPVb (95% CI)c | Odsetek zależny od HPV: 6, 11, 16, 18, 31, 33, 45, 52 i 58b (95% CI)c | Nowe zachorowania | Zgony | Zachorowania związane z HPV: 6, 11, 16, 18, 31, 33, 45, 52 i 58b (95% CI)c,d | Zgony związane z HPV: 6, 11, 16, 18, 31, 33, 45, 52 i 58b (95% CI)c,d |
| szyjka macicy | C53 | 100 | 89,1 (87,7–90,4) | 2723 | 1585 | 2426 (2389–2463) | 1412 (1391–1433) |
| srom | C51 | 15,9 (13,5–18,4) | 15,0 (10,1–19,9) | 581 | 315 | 87 (59–115) | 47 (32–63) |
| pochwa | C52 | 70,2 (62,2–77,4) | 61,1 (50,9–71,4) | 104 | 65 | 64 (53–74) | 40 (33–46) |
| odbyt | C21 | 87,1 (81,0–91,8) | 82,2 (75,4–89,0) | 330 | 263 | 271 (249–294) | 216 (198–234) |
| prącie | C60 | 29,0 (24,7–33,7) | 26,3 (19,1–33,5) | 243 | 134 | 64 (46–81) | 35 (26–45) |
| jama ustna | C02–06 | 3,7 (2,4–5,6) | 3,4 (0–17,5) | 1612 | 954 | 54 (0–282) | 32 (0–167) |
| część nosowa gardła | C11 | 10,8 (3,0–25,4) | 8,1 (0–49,6) | 201 | 117 | 16 (0–100) | 9 (0–58) |
| część ustna gardła (nasada języka, migdałek) | C01, C09, C10 | 19,9 (17,2–22,8) | 19,4 (15,4–23,4) | 1115 | 741 | 216 (172–260) | 144 (114–173) |
| część krtaniowa gardła | C12–13 | 2,4 (0,3–8,4) | 2,4 (0–44,7) | 503 | 336 | 12 (0–225) | 8 (0–150) |
| nieokreślona część gardła | C14 | 25,0 (10,7–44,9) | 21,4 (0–54,9) | 95 | 255 | 20 (0–52) | 55 (0–140) |
| krtań | C32 | 2,4 (1,2–4,1) | 2,2 (0–21,4) | 2526 | 1610 | 56 (0–541) | 35 (0–345) |
| a dane za 2015 rok b opracowano na podstawie 29. pozycji piśmiennictwa c do estymacji odsetków i obliczenia przedziałów ufności użyto metody Delta wg 12. pozycji piśmiennictwa d wyniki podano w zaokrągleniu do liczb całkowitych CI – przedział ufności, HPV – ludzki wirus brodawczaka | |||||||
Szczepionki przeciwko HPV
HPVs są wirusami DNA. Ich genom zawiera geny
wczesne kodujące m.in. białka odpowiedzialne
za transformację nowotworową oraz geny późne
(late – L) L1 i L2, które kodują białka kapsydu
wirusa. Białka L1 zostały wykorzystane do produkcji
szczepionek przeciwko HPV. Jak dotąd spośród
wszystkich chorób związanych etiologicznie z zakażeniami HPV pod względem patogenezy
najlepiej poznano raka szyjki macicy. Rozwój choroby
inwazyjnej (naciekającej błonę podstawną)
trwa wiele lat i jest poprzedzony przetrwałym,
utrzymującym się przez wiele miesięcy, a nawet
lat zakażeniem HPV i powstaniem stanów przedrakowych
– tzw. zmian śródnabłonkowych małego
stopnia (low grade squamous intraepithelial lesion – LSIL) i dużego stopnia (high grade squamous intraepithelial lesion – HSIL), które stanowią bezpośredni prekursor raka. Zmiany te można
wykryć w badaniu cytologicznym i potwierdzić w badaniu histologicznym.
Szczepionki terapeutyczne pozwalające
na zwalczenie czynnego zakażenia są nadal w fazie
badań przedklinicznych i klinicznych.
Natomiast w 2006 roku wprowadzono na rynek
pierwszą szczepionkę profilaktyczną przeciwko
HPV typu 6, 11, 16 i 18. Aktualnie w większości
krajów na świecie dostępne są 3 szczepionki profilaktyczne
(p. tab. 2.). Wykazano, że wszystkie 3 szczepionki są bezpieczne, immunogenne oraz
skuteczne wobec różnych postaci i konsekwencji
klinicznych zakażeń HPV.
| Tabela 2. Charakterystyka dostępnych w Polsce szczepionek przeciwko HPV | |||
|---|---|---|---|
| Cervarix | Silgard | Gardasil 9 | |
| skład antygenowy | białko L1 HPV typu 16 (20 µg), 18 (20 µg) | białko L1 HPV typu 6 (20 µg), 11 (40 µg), 16 (40 µg), 18 (20 µg) | białko L1 HPV typu 6 (30 µg), 11 (40 µg), 16 (60 µg), 18 (40 µg), 31 (20 µg), 33 (20 µg), 45 (20 µg), 52 (20 µg), 58 (20 µg) |
| adiuwant | AS04 zawierający 3–O–deacylo–4’–monofosforylolipid A (MPL)3 – 50 ug | amorficzny hydroksyfosforanosiarczan glinu (0,225 mg Al) | amorficzny hydroksyfosforanosiarczan glinu (0,5 mg Al) |
| wskazania | zapobieganie: – nowotworom szyjki macicy lub odbytu – zmianom przednowotworowym narządów płciowych (szyjki macicy, sromu i pochwy) | zapobieganie: – zmianom przednowotworowym narządów płciowych (szyjki macicy, sromu i pochwy) – zmianom przednowotworowym odbytnicy, raka szyjki macicy oraz raka odbytnicy, związanym przyczynowo z zakażeniem pewnymi onkogennymi typami HPV – brodawkom narządów płciowych (kłykcin kończystych) związanych przyczynowo z zakażeniem określonymi typami wirusa brodawczaka ludzkiego | zapobieganie: – zmianom przednowotworowym oraz rakowi szyjki macicy, sromu, pochwy i odbytnicy, wywoływanym przez szczepionkowe typy HPV – brodawkom narządów płciowych (kłykcin kończystych) wywoływanych przez określone typy wirusa HPV |
| schemat szczepienia | – u osób w wieku 9–14 lat 2 dawki po 0,5 ml w schemacie 0, 5–13 mies. – u osób w wieku ≥15 lat 3 dawki po 0,5 ml w schemacie 0, 1, 6 mies. | – u osób wieku 9–13 lat 2 dawki po 0,5 ml w schemacie 0, 6 mies. – u osób w wieku ≥14 lat 3 dawki po 0,5 ml w schemacie 0, 2, 6 mies. | – u osób w wieku 9–14 lat 2 dawki po 0,5 ml w schemacie 0, 5–13 mies. lub 3 dawki w schemacie 0, 2, 6 mies. – u osób w wieku ≥15 lat 3 dawki po 0,5 ml w schemacie 0, 2, 6 mies. |
| HPV – ludzki wirus brodawczaka | |||
Immunogenność
Immunogenność potwierdzono w szerokim zakresie wieku u obu płci: 9–55 lat dla szczepionki 2-walentnej (HPV-2) i 9–45 lat dla 4-walentnej (HPV-4). Chociaż jak dotąd nie ustalono miana przeciwciał neutralizujących (których wytwarzanie jest głównym mechanizmem działania szczepionek profilaktycznych) zabezpieczającego przed zakażeniem, to nie stwierdzono też zmniejszenia ochrony w okresie obserwacji wynoszącym >10 lat i nie ma żadnych danych mówiących o konieczności podawania dawek przypominających po zastosowaniu 3-dawkowego schematu szczepienia.7 Najnowsze doniesienia potwierdzają dużą skuteczność HPV-4 w profilaktyce zmian związanych z HPV typu 6, 11, 16 i 18 u młodych osób obu płci szczepionych przed zakażeniem HPV8 oraz u kobiet9 w 10-letniej obserwacji. Dla szczepionki 9-walentnej (HPV-9) dysponujemy obserwacjami 5-letnimi. Duża immunogenność u osób <14. roku życia (nie mniejsza niż u osób starszych po zastosowaniu schematu 3-dawkowego) umożliwiła wdrożenie 2-dawkowego schematu u osób młodych (p. tab. 2.). Wstępne dane mówią nawet o dużej immunogenności oraz skuteczności 1 dawki HPV-2 i HPV-4. Aktualnie prowadzone są kolejne badania dla 1-dawkowego schematu HPV-2 i HPV-9.7
Skuteczność
W wielu badaniach klinicznych z randomizacją i placebo w grupie kontrolnej potwierdzono dużą skuteczność (najczęściej w zakresie 90–100%) w zapobieganiu przetrwałym zakażeniom HPV, stanom przedrakowym szyjki macicy, pochwy i sromu oraz kłykcinom u kobiet oraz stanom przedrakowym prącia, odbytu i kłykcinom u mężczyzn w analizie grup zgodnych z protokołem, czyli u kobiet bez wykładników uprzednich zakażeń szczepionkowymi typami HPV.7 Szczepionka 2-walentna jest także skuteczna w zapobieganiu zakażeniom HPV w obrębie jamy ustnej, sromu i odbytu.7 Dostępne, choć mniej liczne dane świadczą także o mniejszym odsetku nawrotów zmian przedrakowych i zakażeń HPV u szczepionych kobiet po leczeniu zmian śródnabłonkowych szyjki macicy.
Bezpieczeństwo
Z powodu pojawiających się doniesień o zdarzeniach niepożądanych i związanych z tym wielu kontrowersjach w mediach, szczepionki przeciwko HPV należą do najwnikliwiej przebadanych pod względem bezpieczeństwa. Światowy Komitet Doradczy ds. Bezpieczeństwa Szczepień w stanowisku z czerwca 2017 roku potwierdził bezpieczeństwo szczepionek przeciwko HPV.10 Do najczęstszych działań niepożądanych szczepionek przeciwko HPV należą miejscowe odczyny poszczepienne, które częściej obserwowano po podaniu HPV-2 i HPV-9 niż po HPV-4. Szczepienia przeciwko HPV były także związane z zasłabnięciami u młodocianych, choć – jak wykazano – był to efekt samego procesu podania, a nie szczepionek. Anafilaksja po szczepieniach przeciwko HPV występuje z podobną częstością jak po podaniu innych szczepionek. Nie potwierdzono także związku pomiędzy szczepieniami przeciwko HPV a występowaniem bardzo rzadkiego zespołu ortostatycznej tachykardii posturalnej, o którym donosiły opisy przypadków. Autorzy jednego z badań populacyjnych we Francji opisali nieznacznie zwiększone ryzyko wystąpienia zespołu Guillaina i Barrégo po szczepieniach przeciwko HPV,11 jednak obserwacji tych nie potwierdzono w innych badaniach.12,13 Przegląd piśmiennictwa dotyczącego bezpieczeństwa szczepionek przeciwko HPV z 2017 roku oraz stanowiska różnych organizacji, towarzystw naukowych i agend rejestracyjnych/nadzorczych nie potwierdza żadnych zagrożeń rzekomo związanych ze stosowaniem szczepionek przeciwko HPV.7
Programy szczepień przeciwko HPV w Europie i na świecie
W 2017 roku Światowa Organizacja Zdrowia (WHO) opublikowała uaktualnione stanowisko na temat szczepień przeciwko HPV, w którym zaleca wprowadzenie szczepień przeciwko HPV dla osób w wieku 9–14 lat (a jeśli dostępne są środki, wprowadzenie szczepień uzupełniających do 18. rż.) we wszystkich krajach w związku z ich doskonałym profilem bezpieczeństwa, skutecznością i efektywnością populacyjną.14 Szczepienie kilku kohort wiekowych jednocześnie oraz szczepienia uzupełniające do 18. roku życia mogą być potencjalnie bardziej efektywne kosztowo ze względu na efekt odporności populacyjnej („stadnej”). W tabeli 3. wymieniono państwa, w których szczepienia przeciwko HPV wprowadzono do krajowych programów szczepień. Według danych z 2017 roku szczepienia przeciwko HPV wprowadzono do programów szczepień w 82 krajach.7 Metodologia oceny objęcia populacji szczepieniami różni się w poszczególnych krajach, a dane zmieniają się z roku na rok. Odsetek osób objętych szczepieniami waha się w bardzo szerokich granicach 8–98%, niemniej jednak średnio wynosi on 61%. W Polsce, zgodnie z Programem Szczepień Ochronnych (PSO) na 2018 rok, szczepienia przeciwko HPV są zalecane, a więc nierefundowane ze środków publicznych. Prowadzonych jest natomiast kilkadziesiąt lokalnych, samorządowych programów profilaktyki oferujących bezpłatne szczepienia. W Polsce nie ma centralnego rejestru osób zaszczepionych przeciwko HPV, ale według niepublikowanych obliczeń autorów w kolejnych latach mogą one obejmować około 10% populacji nastoletnich dziewcząt.
| Tabela 3. Programy powszechnych szczepień przeciwko HPV w wybranych krajacha | |||
|---|---|---|---|
| Kraj | Rok wprowadzenia | Sposób realizacji programu | Odsetek populacji objętej szczepieniami |
| Andora | 2014 | bd | bd |
| Australia | 2007 dziewczynki 2013 chłopcy | szkoły | 78% dziewcząt do 15. rż. |
| Austria | 2014 | mieszany | 53% (1 dawka chłopcy i dziewczęta) |
| Belgia | 2008 | zależy od regionu, szkoły | 84% |
| Bułgaria | 2013 | przychodnieb | bd |
| Chorwacja | 2016 | szkoły | bd |
| Czechy | 2012 | przychodnieb | 29% |
| Dania | 2008 | przychodnieb | 15% |
| Finlandia | 2013 | szkoły | 68% |
| Francja | 2006 | przychodnieb | 19% |
| Grecja | 2008 | przychodnieb | bd |
| Holandia | 2010 | mieszany | 53% |
| Hiszpania | 2007 | zależy od regionu | 82% |
| Islandia | 2010 | szkoły | 88% |
| Irlandia | 2010 | szkoły | 72% |
| Łotwa | 2010 | mieszany | 33% |
| Lichtenstein | Bd | mieszany | bd |
| Luksemburg | 2008 | przychodnieb | bd |
| Litwa | 2016 | bd | bd |
| Macedonia | 2009 | szkoły | 54% |
| Malta | 2012 | przychodnie POZ | 79% |
| Monako | 2006 | bd | Bd |
| Niemcy | 2007 | przychodnieb | 31% |
| Norwegia | 2009 | szkoły | 79% |
| Portugalia | 2008 | mieszany | 87% |
| Rosja | 2014 | bd | do 30% |
| Rumunia | 2008c | mieszany | bd |
| Słowacja | bd | szkoły | bd |
| Słowenia | 2009 | szkoły | 46% |
| Szwajcaria | 2008 dziewczynki 2016 chłopcy | mieszany | 56% |
| Szwecja | 2011 | szkoły | 80% |
| UK i Irlandia Północna | 2008 | szkoły | 85% |
| Węgry | 2014 | bd | 76% |
| Włochy | 2008 | przychodnieb | 70% |
| USA | 2006 | przychodnieb | 42% |
| a opracowano na podstawie 7. pozycji piśmiennictwa (dane na 2017 r.) b POZ lub inne c zawieszany i wznawiany wielokrotnie bd – brak danych, HPV – ludzki wirus brodawczaka | |||
| Tabela 4. Badania obserwacyjne, w których oceniono populacyjne efekty powszechnych szczepień przeciwko HPV | ||||
|---|---|---|---|---|
| Kraj | Populacja docelowa | Punkt końcowy | Efekt | Autor, rok publikacji |
| Australia | – dziewczęta w wieku 12–13 lat (od 2007 r. HPV-4) – nastolatki i młode kobiety w wieku 13–26 lat (lata 2007–2009 HPV-4) – chłopcy w wieku 12–13 lat (od 2013 r. HPV-4) – chłopcy w wieku 14–15 lat (lata 2013–2014 HPV-4) | zmiany przedrakowe szyjki macicy | zmniejszenie zapadalności na zamiany przedrakowe szyjki macicy po 2008 r. w populacji kobiet w wieku do 30 lat | Brothertoni wsp., 201629 |
| Szkocja | – dziewczęta w wieku 12–13 lat (od 2008 r. HPV-2; od 2012 r. HPV-4) – dziewczęta w wieku 13–17 lat (lata 2008–2011 HPV-2) | CIN2,CIN3 | – u kobiet szczepionych, w porównaniu z nieszczepionymi, zmniejszenie ryzyka zachorowania na CIN3 o 71% – u kobiet szczepionych, w porównaniu z nieszczepionymi, zmniejszenie ryzyka zachorowania na CIN3 o 48% | Cameron i wsp., 201735 |
| zakażenie HPV | – zmniejszenie ryzyka zakażeń HPV 16 i 18 o 89,1% – zmniejszenie ryzyka zakażenia HPV 31, 33 i 45 odpowiednio o: 93,8, 79,1 oraz 82,5% (ochrona krzyżowa) – w populacji osób nieszczepionych urodzonych w 1995 r. (rocznik objęty szczepieniami), w porównaniu z osobami urodzonymi w 1988 r. (rocznik nieobjęty szczepieniami), zmniejszenie ryzyka zakażenia HPV o 87% wobec HPV 16 i 18 oraz o 55% wobec HPV 31, 33 i 45 | Kavanagh i wsp., 201730 | ||
| Stany Zjednoczone | – dziewczęta (od 2006 r. HPV-4) | CIN2+ | – zmniejszenie zapadalności na CIN2+ o 30–74% w populacji kobiet w wieku 21–26 lat | Niccolai i wsp., 201736 |
| Kanada, prowincja Alberta | – dziewczynki w wieku 10–11 lat (od 2008 r. HPV-4) | ASC-US, LSIL, ASC-H lub HSIL (nieprawidłowe wyniki badań cytologicznych) | – u kobiet szczepionych, w porównaniu z nieszczepionymi, zmniejszenie ryzyka ASC-US, LSIL, ASC-H lub HSIL analizowanych łącznie o 28%, zmian małego stopnia (ASC-US, LSIL) o 26%, zmian dużego stopnia (ASC-H, HSIL) o 50% | Kim i wsp., 201638 |
| Australia | – dziewczęta w wieku 12–13 lat (od 2007 r. HPV-4) – nastolatki i młode kobiety w wieku 13–26 lat (lata 2007–2009 HPV-4) – chłopcy w wieku 12–13 lat (od 2013 r. HPV-4) – chłopcy w wieku 14–15 lat (lata 2013–2014 HPV-4) | kłykciny kończyste | – po wprowadzeniu szczepień (2008–2014), w porównaniu z okresem przed szczepieniami (2004–2007), zmniejszenie częstości rozpoznań kłykcin kończystych o: 88% w populacji kobiet w wieku <21 lat, o 59% w populacji kobiet w wieku 21–30 lat, o 75% w populacji mężczyzn w wieku <21 lat oraz o 44% w populacji mężczyzn w wieku 21–30 lat | Ali H. i wsp., 201733 |
| – zmniejszenie częstości hospitalizacji z powodu kłykcin kończystych na obszarach o niższym statusie socjoekonomicznym o: 86,7% w populacji kobiet w wieku 10–19 lat, o 66% w populacji kobiet w wieku 20–29 lat, o 23% w populacji mężczyzn w wieku 20–29 lat – zmniejszenie częstości hospitalizacji z powodu kłykcin kończystych na obszarach o wyższym statusie socjoekonomicznym o: 85% w populacji kobiet w wieku 10–19 lat, o 61,6% w populacji kobiet w wieku 20–29 lat, o 39,4% w populacji mężczyzn w wieku 20–29 lat | Smith i wsp., 201634 | |||
| Stany Zjednoczone | – dziewczęta (od 2006 r. HPV-4) | kłykciny kończyste | – podobna skuteczność 2 oraz 3 dawek szczepionki w zapobieganiu kłykcinom kończystym – mniejsza skuteczność 1 dawki niż 3 dawek szczepionki w zapobieganiu kłykcinom kończystym (zapadalność po podaniu 0 dawek – 2,17/1000 osobolat, 1 dawki – 1,90/1000 osobolat, 2 dawek – 1,76/ 1000 osobolat, 3 dawek – 1,50/1000 osobolat) | Perkins i wsp., 201737 |
| – zmniejszenie zapadalności na kłykciny kończyste o 80% (3 dawki HPV-4) – zmniejszenie zapadalności na kłykciny kończyste o 76% (2 dawki HPV-4 w odstępach >6 mies.) | Hariri i wsp., 201822 | |||
| Kanada, prowincja Ontario | – dziewczęta w wieku 13 lat (od 2007 r. HPV-4) | kłykciny kończyste | – zmniejszenie zapadalności na kłykciny kończyste: o 6,5% w populacji kobiet w wieku 18–20 lat – zmniejszenie częstości wizyt lekarskich związanych z kłykcinami kończystymi: o 13,8% w populacji kobiety w wieku 15–17 lat, o 11,1% w populacji kobiety w wieku 18–20 lat, o 10,0% w populacji kobiet w wieku 21–23 lat | Guerra i wsp., 201639 |
| Francja | – dziewczęta w wieku do 14 lat (do 2013 r. HPV-2 lub HPV-4) oraz w wieku 15–23 lat (szczepienia wychwytujące [do 2013 r. HPV-2 lub HPV-4]) – dziewczęta w wieku 11–14 lat (od 2013 r. HPV-2 lub HPV-4) oraz w wieku 15–19 lat (szczepienia wychwytujące [od 2013 r. HPV-2 lub HPV-4]) | DNA wirusa HPV | – u kobiet szczepionych, w porównaniu z nieszczepionymi, zmniejszenie o 95,93% ryzyka zakażenia HPV: 6, 11, 16 i 18 – u kobiet zaszczepionych, w porównaniu z nieszczepionymi (ochrona krzyżowa), zmniejszenie o 38,37% ryzyka zakażenia HPV: 31, 33 i 45 | Heard i wsp., 201740 |
| Szwecja | – kobiety w wieku <20 lat (HPV-4) | kłykciny kończyste | – skuteczność 2 dawek (podanych w odstępie 4–7 mies.) w profilaktyce kłykcin może być taka sama jak 3 dawek u kobiet <20. rż. | Lamb i wsp., 201723 |
| Hiszpania, Walencja | – dziewczęta w wieku 14 lat (lata 2008–2010 HPV-4, od 2011 r. HPV-2) | kłykciny kończyste | – zmniejszenie zapadalności na kłykciny kończyste o 76% u kobiet szczepionych HPV-4 – brak skuteczności HPV-2 przeciwko brodawkom narządów płciowych w tej samej populacji | Navarro-Illana i wsp., 201741 |
| Izrael | – dziewczęta w wieku 13 lat (od 2013 r. HPV-2, od 2014 r. HPV-4) – chłopcy w wieku 13 lat (od 2015 r. HPV-4) | kłykciny kończyste | – zmniejszenie zapadalności na kłykciny kończyste o 31% u kobiet (efekt programu oportunistycznego) – zmniejszenie zapadalności na kłykciny kończyste o 12% u mężczyzn (efekt programu oportunistycznego) | Lurie i wsp., 201742 |
| Dania | – dziewczęta w wieku 12–15 lat (od 2008 r. HPV-4) – kobiet w wieku do 27 lat (od 2012 r. HPV-4) | kłykciny kończyste | – zmniejszenie zapadalności na kłykciny kończyste o 55,1% rocznie u kobiet w wieku 12–35 lat – zmniejszenie zapadalności na kłykciny kończyste o 36,6% rocznie u mężczyzn w wieku 12–29 lat | Bollerup i wsp., 201619 |
| Włochy, region Veneto | – dziewczęta w wieku 12 lat (od 2008 r. HPV-4) – chłopcy w wieku 12 lat (od 2015 r. HPV-4) | kłykciny kończyste | – zmniejszenie zapadalności na kłykciny sromu/pochwy o 62% u młodych kobiet – zmniejszenie zapadalności na kłykciny prącia o 68% u młodych mężczyzn | Cocchio i wsp., 201718 |
| metaanaliza (20 badań przeprowadzonych w 9 krajach) | – kłykciny kończyste – zakażenie HPV | – w krajach, w których szczepieniami objęto ≥50% populacji docelowej: zmniejszenie częstości zakażeń HPV 16 i 18 o 68%, zmniejszenie zapadalności na kłykciny kończyste o 61% u dziewcząt w wieku 13–19 lat, zmniejszenie zapadalności na kłykciny o 44% u chłopców <20. rż. oraz o 50% u kobiet w wieku 20–39 lat – w krajach, w których szczepieniami objęto <50% populacji docelowej: zmniejszenie częstości zakażeń HPV 16 i 18 o 50% oraz zapadalności na kłykciny o 14% u dziewcząt <20. rż. | Drolet i wsp., 201515 | |
| ASC-H – atypowe komórki nabłonka płaskiego, ale nie można wykluczyć zmian dużego stopnia, ASC-US – atypowe komórki nabłonka płaskiego o nieokreślonym znaczeniu, CIN2 – zmiany dysplastyczne szyjki macicy średniego stopnia, CIN2+ – zmiany dysplastyczne szyjki macicy co najmniej średniego stopniad, CIN3 – zmiany dysplastyczne szyjki macicy dużego stopnia, HPV – ludzki wirus brodawczaka, HPV-2 – 2-walentna szczepionka przeciwko HPV, HPV-4 – 4-walentna szczepionka przeciwko HPV, HSIL – zmiany śródnabłonkowe dużego stopnia, LSIL – zmiany śródnabłonkowe małego stopnia, RR – ryzyko względne | ||||
Populacyjne efekty szczepień przeciwko HPV
Według przeciwników refundacji szczepień przeciwko
HPV aktualnie nie ma dowodów na to, że
szczepienia zmniejszają zachorowalność na inwazyjnego
raka szyjki macicy oraz na choroby
związane z HPV na poziomie populacyjnym.
Faktycznie, inwazyjny rak szyjki macicy nie był
kluczowym punktem końcowym w żadnym badaniu
klinicznym, bowiem byłyby one nieetyczne, a dodatkowo takie badania kliniczne musiałyby
trwać kilka dekad, czyli tyle, ile mija od zakażenia
HPV do rozwoju inwazyjnej postaci nowotworu.
Natomiast zarzuty odnośnie do braku wpływu
populacyjnego szczepień stają się powoli nieaktualne w świetle gromadzonych danych. Jak dotąd
skuteczność szczepień na poziomie populacyjnym
potwierdzono dla takich punktów końcowych, jak:
zakażenia HPV, kłykciny kończyste i zaawansowane
stany przedrakowe szyjki macicy, czyli zmiany,
które pojawiają się stosunkowo szybko po kontakcie z HPV (okres wylęgania kłykcin i stanów
przedrakowych szyjki macicy wynosi od kilku
do kilkunastu miesięcy).
W 2015 roku opublikowano wyniki metaanalizy
20 badań obejmujących 140 milionów osobolat w krajach, w których szczepieniami objęto >50%
dziewcząt. Wyniki tej metaanalizy wskazują, że
częstość zakażeń HPV typu 16 i 18 zmniejszyła
się o 68% (ryzyko względne [RR]: 0,32 [95% CI:
0,19–0,52]). Zmniejszyło się także ryzyko zakażenia
HPV typu 31, 33 i 45 (RR: 0,72 [95% CI: 0,54–0,96]), co sugeruje ochronę krzyżową. Natomiast
zapadalność na kłykciny u dziewcząt w wieku
13–19 lat zmniejszyła się o 61% (RR: 0,39 [95% CI:
0,22–0,71]). Dodatkowo odnotowano zmniejszenie
zapadalności na kłykciny u mężczyzn <20. roku
życia (RR: 0,66 [95% CI: 0,47–0,91]) oraz u kobiet w wieku 20–39 lat (RR: 0,68 [95% CI: 0,51–0,89]),
co wskazuje na wytworzenie odporności populacyjnej
(stadnej).13 Wyniki te potwierdzają nowsze
publikacje, które jednocześnie stanowią kolejny
dowód na populacyjny efekt szczepień przeciwko
HPV. W Australii wykazano zmniejszenie częstości
nosicielstwa szczepionkowych typów HPV u nieszczepionych mężczyzn.14,15 Zmniejszenie
zapadalności na kłykciny zaobserwowano także
we Włoszech,18 Kanadzie,10 Danii,19 Izraelu,20
Hiszpanii,21 Stanach Zjednoczonych22 oraz Szwecji.23 Zmniejszenie częstości zakażeń HPV stwierdzono w badaniach populacyjnych u mężczyzn24 i młodych kobiet w Stanach Zjednoczonych25 oraz u młodych kobiet w Wielkiej Brytanii.26 Jednym z najistotniejszych dowodów na populacyjną skuteczność
szczepień przeciwko HPV w profilaktyce
raka szyjki macicy na kilka dekad przed
oczekiwanym zmniejszeniem zachorowalności
na inwazyjną postać nowotworu są dane wskazujące
na zmniejszenie zachorowalności na śródnabłonkową
neoplazję szyjki macicy (cervical intraepithelial
neoplasia – CIN [zgodnie z nowszą
nomenklaturą określaną aktualnie „zmianami
śródnabłonkowymi”]), które zebrano w Australii,
Danii, Szwecji i Stanach Zjednoczonych.7 Zmniejszenie
zapadalności na CIN potwierdzono także w Kanadzie27 oraz w nowszym badaniu w Stanach
Zjednoczonych.28 Jednym z pierwszych krajów,
które wprowadziły program powszechnych
szczepień przeciwko HPV z użyciem HPV-4, jest
Australia, gdzie stosunkowo szybko zaobserwowano
zmniejszenie częstości występowania CIN u młodych kobiet oraz kobiet do 30. roku życia.29
Zmniejszenie częstości zakażeń HPV i zapadalności
na CIN oraz ochronę krzyżową HPV-2 stwierdzono
także w Szkocji, gdy pierwsze kohorty szczepionych
dziewcząt osiągnęły dolną granicę wieku
badań przesiewowych.30
Implikacje dla Polski
Brak szczepień przeciwko HPV w obowiązkowym PSO w Polsce stanowi przykład zaniedbań decydentów odpowiedzialnych za ochronę zdrowia w rozwiniętym kraju Unii Europejskiej. Szczepienia przeciwko HPV należy jak najszybciej włączyć do obowiązkowego PSO, a wyboru produktu dokonać na podstawie rzetelnej analizy farmakologiczno-ekonomicznej.
Piśmiennictwo:
1. Lee L.Y., Garland S.M.: Human papillomavirus vaccination: the population impact. F1000Res, 2017; 6: 8662. Bird Y., Obidiya O., Mahmood R., Nwankwo C., Moraros J.: Human Papillomavirus Vaccination Uptake in Canada: A Systematic Review and Meta-analysis. Int. J. Prev. Med., 2017; 8: 71
3. Serrano B., Brotons M., Bosch F.X., Bruni L.: Epidemiology and burden of HPV-related disease. Best Pract. Res. Clin. Obstet. Gynaecol., 2018; 47: 14–26
4. Wojciechowska U., Didkowska J.: Zachorowania i zgony na nowotwory złośliwe w Polsce. www.onkologia.org.pl/raporty (cyt. 09.02.2017)
5. de Sanjose S., Quint W.G., Alemany L. i wsp.: Human papillomavirus genotype attribution in invasive cervical cancer: a retrospective cross-sectional worldwide study. Lancet Oncol., 2010; 11 (11): 1048–1056
6. Nowakowski A., de Souza S.C., Jach R. i wsp.: HPV-type distribution and reproducibility of histological diagnosis in cervical neoplasia in Poland. Pathol. Oncol. Res., 2015; 21 (3): 703–711
7. Brotherton J.M.L., Bloem P.N.: Population-based HPV vaccination programmes are safe and effective: 2017 update and the impetus for achieving better global coverage. Best. Pract. Res. Clin. Obstet. Gynaecol., 2018; 47: 42–58
8. Ferris, D.G., Samakoses R., Block S.L. i wsp.: 4-valent human papillomavirus (4vHPV) vaccine in preadolescents and adolescents after 10 years. Pediatrics, 2017; 140. pii: e20163947
9. Kjaer, S.K., Nygard M., Dillner J. i wsp.: A 12-year follow-up on the long-term effectiveness of the quadrivalent human papillomavirus vaccine in 4 Nordic countries. Clin. Infect. Dis., 2018; 66: 339–345
10. Guerra F.M., Rosella L.C., Dunn S. i wsp.: Early impact of Ontario’s human papillomavirus (HPV) vaccination program on anogenital warts (AGWs): s population-based assessment. Vaccine, 2016; 34 (39): 4678–4683
11. Miranda S., Chaignot C., Collin C. i wsp.: Human papillomavirus vaccination and risk of autoimmune diseases: A large cohort study of over 2million young girls in France. Vaccine, 2017; 35 (36): 4761–4768
12. Grimaldi-Bensouda L., Rossignol M., Koné-Paut I. i wsp.: Risk of autoimmune diseases and human papilloma virus (HPV) vaccines: Six years of case-referent surveillance. J. Autoimmun., 2017; 79: 84–90
13. Andrews N., Stowe J. Miller E.: No increased risk of Guillain-Barré syndrome after human papilloma virus vaccine: A self-controlled case-series study in England. Vaccine, 2017; 35 (13): 1729–1732
14. Human papillomavirus vaccines: WHO position paper, May 2017. Wkly Epidemiol. Rec., 2017; 92 (19): 241–268
15. Drolet M., Bénard É., Boily M.C. i wsp.: Population-level impact and herd effects following human papillomavirus vaccination programmes: a systematic review and meta-analysis. Lancet Infect. Dis., 2015; 15 (5): 565–580
16. Machalek D.A., Chow E.P., Garland S.M. i wsp.: Human papillomavirus prevalence in unvaccinated heterosexual men after a national female vaccination program. J. Infect. Dis., 2017; 215 (2): 202–208
17. Pillsbury A.J., Quinn H.E., Evans T.D., McIntyre P.B., Brotherton J.M.L.: Population-level herd protection of males from a female human papillomavirus vaccination program: evidence from australian serosurveillance. Clin. Infect. Dis., 2017; 65 (5): 827–832
18. Cocchio S., Baldovin T., Bertoncello Ch. i wsp.: Decline in hospitalization for genital warts in the Veneto region after an HPV vaccination program: an observational study. BMC Infect. Dis., 2017; 17 (1): 249
19. Bollerup S., Baldur-Felskov B., Blomberg M. i wsp.: Significant reduction in the incidence of genital warts in young men 5 years into the danish human papillomavirus vaccination program for girls and women. Sex. Transm. Dis., 2016; 43 (4): 238–242
20. Lurie S., Mizrachi Y., Chodick G., Katz R., Schejter E.: Impact of quadrivalent human papillomavirus vaccine on genital warts in an opportunistic vaccination structure. Gynecol. Oncol., 2017; 146 (2): 299–304
21. Navarro-Illana E., López-Lacort M., Navarro-Illana P., Vilata J.J., Diez-Domingo J.: Effectiveness of HPV vaccines against genital warts in women from Valencia, Spain. Vaccine, 2017; 35 (25): 3342–3346
22. Hariri S., Schuler M.S., Naleway A.L. i wsp.: Human papillomavirus vaccine effectiveness against incident genital warts among female health-plan enrollees, United States. Am. J. Epidem., 2018; 187 (2): 298–305
23. Lamb F., Herweijer E., Ploner A. i wsp.: Timing of two versus three doses of quadrivalent HPV vaccine and associated effectiveness against condyloma in Sweden: a nationwide cohort study. BMJ Open, 2017; 7 (6): e015021
24. Gargano J.W., Unger E.R., Gui L.: Prevalence of genital human papillomavirus in males, United States, 2013–2014. J. Infect. Dis., 2017; 215 (7): 1070–1079
25. Kahn J.A., Widdice L.E., Ding L. i wsp.: Substantial decline in vaccine-type human papillomavirus (hpv) among vaccinated young women during the first 8 years after HPV vaccine introduction in a community. Clin. Infect. Dis., 2016; 63 (10): 1281–1287
26. Tanton C., Mesher D., Beddows S. i wsp.: Human papillomavirus (HPV) in young women in Britain: Population-based evidence of the effectiveness of the bivalent immunisation Res., 2017; 3: 36–41
27. Kim J., Bell Ch., Sun M. i wsp.: Effect of human papillomavirus vaccination on cervical cancer screening in Alberta. CMAJ, 2016; 188 (12): E281–E288
28. Niccolai L.M., Meek J.I., Brackney M. i wsp.: Declines in human papillomavirus (HPV)-associated high-grade cervical lesions after introduction of HPV vaccines in Connecticut, United States, 2008–2015. Clin. Infect. Dis., 2017; 65 (6): 884–889
29. Brotherton J.M., Gertig D.M., May C. i wsp.: HPV vaccine impact in Australian women: ready for an HPV-based screening program. Med. J. Aust., 2016; 204: 184–184
30. Kavanagh K., Pollock K.G., Cuschieri K. i wsp.: Changes in the prevalence of human papillomavirus following a national bivalent human papillomavirus vaccination programme in Scotland: a 7-year cross-sectional study. Lancet Infect. Dis., 2017; 17: 1293–1302
31. Hartwig S., St Guily J.L., Dominiak-Felden G. i wsp.: Estimation of the overall burden of cancers, precancerous lesions, and genital warts attributable to 9-valent HPV vaccine types in women and men in Europe. Infect. Agent Cancer, 2017; 12: 19
32. Buehler R.J.: Confidence intervals for the product of two binomial parameters journal of the american statistical association. J. Am. Stat. Assoc., 1957; 52: 482–493
33. Ali H., McManus H., O’Connor C.C. i wsp.: Human papillomavirus vaccination and genital warts in young indigenous Australians: national sentinel surveillance data. Med. J. Austr., 2017; 206: 204–209
34. Smith M.A., Liu B., McIntyre P. i wsp.: Trends in genital warts by socioeconomic status after the introduction of the national HPV vaccination program in Australia: analysis of national hospital data. BMC Infect. Dis., 2016; 16: 52
35. Cameron R.L., Kavanagh K., Cameron Watt D. i wsp.: The impact of bivalent HPV vaccine on cervical intraepithelial neoplasia by deprivation in Scotland: reducing the gap. J. Epid. Comm. Health, 2017; 71: 954–960
36. Niccolai L.M., Meek J.I., Brackney M. i wsp.: Declines in human papillomavirus (HPV)–associated high-grade cervical lesions after introduction of HPV vaccines in Connecticut, United States, 2008–2015. Clin. Infect. Dis., 2017; 65: 884–889
37. Perkins R.B., Lin M., Wallington S.F. i wsp.: Impact of number of human papillomavirus vaccine doses on genital warts diagnoses among a national cohort of U. S. Adolescents. Sex Transm. Dis., 2017; 44: 365–370
38. Kim J., Bell C., Sun M. i wsp.: Effect of human papillomavirus vaccination on cervical cancer screening in Alberta. Can. Med. Assoc. J., 2016; 188: 281–288
39. Guerra F.M., Rosella L.C., Dunn S. i wsp.: Early impact of Ontario’s human papillomavirus (HPV) vaccination program on anogenital warts (AGWs): a population-based assessment. Vaccine, 2016; 34: 4678–4683
40. Heard I., Tondeur L., Arowas L. i wsp.: Effectiveness of human papillomavirus vaccination on prevalence of vaccine genotypes in young sexually active women in France. J. Infect. Dis., 2017; 215: 757–763
41. Navarro-Illana E., López-Lacort M., Navarro-Illana P. i wsp.: Effectiveness of HPV vaccines against genital warts in women from Valencia, Spain. Vaccine, 2017; 35: 3342–3346
42. Lurie S., Mizrachi Y., Chodick G. i wsp.: Impact of quadrivalent human papillomavirus vaccine on genital warts in an opportunistic vaccination structure. Gynecol. Oncol., 2017; 146: 299–304