Wprowadzenie
Jedną z najistotniejszych dróg szerzenia się chorób tropikalnych jest droga fekalno-oralna. Najczęściej jest to związane ze złymi warunkami higieniczno-sanitarnymi panującymi w wielu krajach lub na niektórych ich obszarach leżących w strefach klimatu ciepłego. W krajach tropikalnych w szerzeniu się zakażeń drogą fekalno-oralną sprzyjają również muchy (lub inne insekty), picie zanieczyszczonej wody lub spożywanie skontaminowanych pokarmów, kąpiele w zbiornikach wodnych zanieczyszczonych odchodami ludzkimi, ograniczony dostęp do czystej bieżącej wody itd. Wśród patogenów przenoszonych tą drogą należy wymienić szereg bakterii (Vibrio cholerae, Clostridium difficile, Shigella i Salmonella spp., Virbrio parahemolyticus, Escherichia coli i Campylobacter), wirusów (wirus zapalenia wątroby typu A [HAV], enterowirusy, norowirusy, poliowirusy, rotawirusy), pierwotniaków (Entoameba histolytica, Giardia lamblia, Cryptosporidium) oraz pasożytów wielokomórkowych (liczne nicienie i płazińce). Tylko nielicznym z tych zakażeń można zapobiegać poprzez szczepienia – profilaktykę czynną można zastosować w przypadku duru brzusznego, cholery, wirusowego zapalenia wątroby (WZW) typu A, poliomyelitis i zakażeń rotawirusowych. Pierwsze trzy z nich stosuje się powszechnie w medycynie podróży u osób planujących podróże do krajów tropikalnych. W niniejszym artykule omówiono najważniejsze informacje dotyczące tych szczepień oraz chorób, którym zapobiegają.
Szczepienia przeciwko poliomyelitis w Polsce należą do szczepień obowiązkowych u dzieci, a konsultacja przed podróżą zagraniczną powinna stanowić okazję do weryfikacji stanu uodpornienia w zakresie szczepień rutynowych, w tym przeciwko polio, zgodnie z krajowym Programem Szczepień Ochronnych i w razie potrzeby zaproponowania dawek przypominających. Zagadnienia związane ze szczepieniem przeciw polio zostaną omówione w kolejnej części cyklu artykułów o szczepieniach w medycynie podróży.
Dur brzuszny
Dur brzuszny jest chorobą bakteryjną, wywoływaną przez Salmonella typhi – kosmopolityczną pałeczkę Gram-ujemną z rodziny Enterobacteriaceae. Rezerwuarem S. typhi są ludzie, a do zakażenia dochodzi drogą pokarmową przez spożycie skażonej wody lub posiłków, rzadziej drogą fekalno-oralną, bezpośrednio od osoby zakażonej. W krajach tropikalnych częstym źródłem zakażenia są owoce morza łowione w zbiornikach wodnych zanieczyszczonych ściekami kanalizacyjnymi, surowe owoce i warzywa, a także mleko i produkty mleczne. Do transmisji przyczyniają się muchy, które przenoszą czynnik zakaźny na pokarmy. Skażone źródło wody pitnej, z którego korzysta wiele osób, może stanowić ognisko epidemii duru brzusznego.1 Sporadycznie odnotowywano także zakażenia drogą płciową, zwłaszcza wśród mężczyzn utrzymujących kontakty seksualne z mężczyznami.2 Dur brzuszny występuje w większości regionów świata, przy czym ryzyko zachorowania dotyczy przede wszystkim mieszkańców krajów o niedostatecznych warunkach sanitarnych i ograniczonym dostępie do uzdatnionej mikrobiologicznie wody pitnej i kanalizacji. Rocznie rozpoznaje się około 26 milionów przypadków duru brzusznego oraz 215 000 zgonów z powodu tej choroby, przede wszystkim w państwach rozwijających się w tropiku.3
Zakażenia S. typhi prowadzą do choroby ogólnoustrojowej o zróżnicowanym przebiegu i nasileniu objawów. Okres wylęgania wynosi średnio około 2 tygodnie (6–30 dni). Objawy zwykle rozwijają się stopniowo. Typowym wczesnym objawem choroby jest stan podgorączkowy przechodzący po kilku dniach w gorączkę do 38–40°C oraz złe samopoczucie, osłabienie, ból głowy, brak łaknienia, ból brzucha i bezsenność, zaparcie lub biegunka (częstsza u dzieci). Po tygodniu zwykle pojawia się suchy kaszel, bradykardia z obniżeniem ciśnienia tętniczego oraz bladoróżowa, plamisto-grudkowa osutka na skórze, powiększenie wątroby i śledziony oraz niekiedy żółtaczka. W przypadku braku odpowiedniego leczenia objawy osiągają maksymalne nasilenie w 3. tygodniu choroby. Może wówczas dojść do wstrząsu septycznego oraz powikłań neurologicznych i gastroenterologicznych (m.in. zaburzenia świadomości, perforacja jelita, zapalenie dróg żółciowych). U chorych nieleczonych śmiertelność wynosi 10–30% i jest największa wśród dzieci <4. roku życia. U 2–5% osób po przebyciu duru brzusznego rozwija się przewlekłe nosicielstwo. Nosicielami mogą być także osoby, które nigdy nie chorowały.
W Polsce obecnie rozpoznaje się nieliczne przypadki zachorowań na dur brzuszny – dotyczą one osób podróżujących za granicę. Epidemie duru brzusznego w naszym kraju występowały m.in. w 1921 roku, w trakcie II wojny światowej i po wojnie. Podczas ostatnich dwóch epidemii wodnych w latach 80. XX wieku zachorowało około 30 osób. Szczepienie przeciwko durowi było obowiązkowe w naszym kraju do 1975 roku.
Podróże a ryzyko duru brzusznego
Ryzyko duru brzusznego dotyczy większości osób podróżujących do tropiku i krajów, w których panują złe warunki sanitarne, jednak zagrożenie jest zwykle niewielkie w przypadku krótkoterminowych wyjazdów do renomowanych ośrodków turystycznych lub centrów biznesowych, w których utrzymane są wysokie standardy zakwaterowania i żywienia. Ryzyko infekcji S. typhi w podróży jest ponadto wybitnie zróżnicowane geograficznie – do około 80% zakażeń dochodzi w trakcie pobytu lub po powrocie z południowej części Azji (przede wszystkim dotyczy to Indii, Pakistanu i Bangladeszu). Podróż do Indii wiąże się z istotnie większym ryzykiem zachorowania na dur brzuszny niż na inne choroby pokarmowe, w tym WZW typu A (p. ryc.).4 Dużą endemicznością duru brzusznego charakteryzuje się też Afryka Subsaharyjska oraz Azja Południowo-Wschodnia. Istotnym problemem jest narastająca lekooporność S. typhi w krajach endemicznych, zwłaszcza w Azji.5 Na zachorowanie najbardziej narażone są osoby podróżujące w złych warunkach sanitarnych oraz nieprzestrzegające zasad profilaktyki zakażeń pokarmowych (zasada „ugotuj, zaparz, obierz albo zapomnij”) podczas pobytu w regionach endemicznego występowania duru brzusznego. Dur brzuszny szczególnie często rozpoznaje się u osób wyjeżdżających do tropiku i krajów rozwijających się w celu odwiedzenia zamieszkującej tam rodziny lub przyjaciół (visiting friends and relatives – VFR), które zwykle nie zachowują należytej ostrożności w odniesieniu do żywienia się w podróży oraz rzadziej korzystają z immunoprofilaktyki przed wyjazdem.6 Prawdopodobieństwo zakażenia S. typhi jest tym większe, im dłuższy jest pobyt, jednak u >30% chorych do infekcji dochodzi podczas pierwszego miesiąca podróży, choć zachorowania na dur brzuszny obserwowano nawet u podróżnych, którzy spędzili w Indiach, Pakistanie lub Bangladeszu niecały tydzień.7
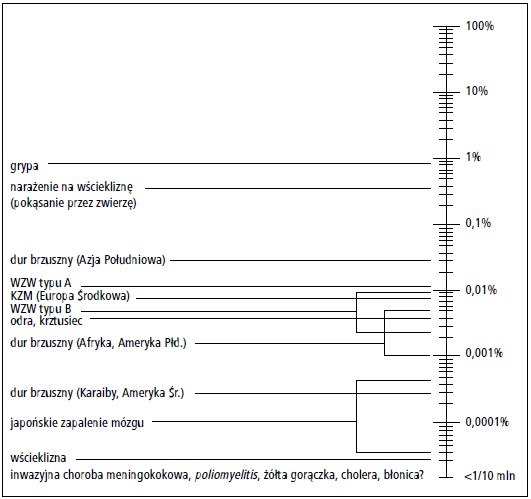
Ryc. Ryzyko chorób związanych z podróżami do krajów rozwijających się, którym można zapobiegać poprzez szczepienia. Wartości pokazują ryzyko zachorowania u osoby dorosłej w ciągu miesiąca podróży do krajów rozwijających się (zmodyfikowano na podstawie 4. pozycji piśmiennictwa).
Szczepienie przeciwko durowi brzusznemu
Ramka 1. Komu zalecać szczepienie przeciwko durowi brzusznemu?
- osobom podróżującym do:
– południowej część Azji, przede wszystkim: Indii, Pakistanu i Bangladeszu
– Afryki Subsaharyjskiej
– Azji Południowo-Wschodniej - osobom planującym długotrwały pobyt (>1 mies.) w krajach rozwijających się
- podróżnym planującym korzystanie z lokalnej kuchni w miejscach o złych warunkach sanitarnych, zwłaszcza w regionach wiejskich (także w regionach innych niż wymienione powyżej)
Szczepienie przeciwko durowi brzusznemu jest zalecane przede wszystkim przed podróżą do krajów Azji i Afryki o dużym ryzyku zachorowania oraz do krajów, w których stwierdza się lekooporność S. typhi. Zaleca się je także osobom planującym długotrwały pobyt (>1 mies.) w krajach rozwijających się lub planującym korzystanie z lokalnej kuchni w miejscach o złych warunkach sanitarnych, zwłaszcza w regionach wiejskich (p. ramka 1.).
W Polsce dostępne są 3 szczepionki przeciwko durowi brzusznemu: polisacharydowa (zawierająca polisacharyd otoczkowy Vi pałeczki Salmonella typhi, szczep Ty2), doustna, „żywa”, zawierająca atenuowany szczep Ty21a, oraz pełnokomórkowa, inaktywowana (Ty).
Różnice między szczepionkami dotyczą m.in. schematu szczepienia, częstości występowania niepożądanych odczynów poszczepiennych (NOP) oraz stosowania tych szczepionek w poszczególnych grupach wiekowych.8 Wykazano, że pacjenci lepiej tolerują szczepionkę polisacharydową oraz doustną niż szczepionkę pełnokomórkową. Schemat szczepienia podstawowego preparatem pełnokomórkowym obejmuje 3 dawki podane w ciągu 12 miesięcy, co sprawia, że jest on niewygodny dla podróżnego i obecnie – choć jest zarejestrowany w Polsce – zwykle nie jest stosowany przed wyjazdami za granicę. W tabeli 1. przedstawiono schematy i zasady szczepienia preparatami dostępnymi w Polsce.
| Tabela 1. Szczepionki przeciwko durowi brzusznemu dostępne w Polsce | |||
|---|---|---|---|
| Rodzaj szczepionki (nazwa handlowa) | Grupa wiekowa | Schemat szczepienia | Uwagi |
| polisacharydowa (Typhim Vi) | ≥2 lata | szczepienie podstawowe: 1 dawka i.m. lub s.c. najpóźniej tydzień przed wyjazdem, szczepienie należy powtarzać co 3 lata, jeśli osoba jest nadal narażona na zakażenie | |
| szczepionka „żywa”, doustna Ty21a (Vivotif) | ≥5 lat | szczepienie podstawowe: 1 kapsułka w 1., 3. i 5. dniu szczepienie przypominające po upływie 3 lat: 1 kapsułka w 1., 3. i 5. dniu | nie należy podawać
jednoczasowo doustnej
szczepionki przeciwko
cholerze i doustnej
szczepionki przeciwko
durowi brzusznemu zaleca się, aby w pierwszej kolejności podać dawkę doustnej szczepionki przeciwko cholerze, a po ≥8 h dawkę doustnej szczepionki przeciwko durowi brzusznemu |
| inaktywowana, pełnokomórkowa (Ty – szczepionka durowa) | od ≥5 lat do 60. rż. | szczepienie podstawowe: 3 dawki s.c. w schemacie 0, 1 i 12 mies. szczepienie przypominające: 1 dawka co 3–5 lat | preparat ten nie jest rutynowo stosowany w medycynie podróży z uwagi na rozbudowany schemat szczepienia |
Podczas kwalifikacji do szczepienia przeciwko durowi brzusznemu przed podróżą należy uwzględnić uniwersalne przeciwwskazania, typowe dla wszystkich szczepionek „nieżywych”. Szczepionki doustna, „żywa” Ty21a dodatkowo jest przeciwwskazana u osób z wrodzonym lub nabytym niedoborem odporności, w tym u osób przyjmujących leki immunosupresyjne lub antymitotyczne. Nie powinno się jej też podawać osobom z ostrą chorobą żołądkowo-jelitową.
Skuteczność szczepienia przeciwko durowi brzusznemu
Obie stosowane w Polsce szczepionki przeciwko durowi brzusznemu („żywa” doustna i polisacharydowa) są bezpieczne i zapewniają znaczącą ochronę przed zachorowaniem w pierwszych 2–3 latach po szczepieniu podstawowym.9 W 3-letnim okresie obserwacji skuteczność szczepionki „żywej” doustnej w zapobieganiu zachorowaniom na dur brzuszny wyniosła 35–61%. Szczepionka, w porównaniu z placebo, nie zwiększała częstości występowania nudności, wymiotów, biegunki, bólu brzucha i głowy, ale po jej podaniu częściej obserwowano gorączkę. Skuteczność szczepienia podstawowego preparatem polisacharydowym wyniosła w pierwszym roku 63–74%, a w drugim 45–69%. Szczepionka polisacharydowa najpewniej nie zwiększała częstości występowania gorączki i rumienia w miejscu podania, częściej natomiast obserwowano ból i obrzęk w miejscu wkłucia.
Ponieważ szczepionka przeciwko durowi brzusznemu nie zapewnia całkowitej ochrony, powinna stanowić część kompleksowej profilaktyki, obejmującej także bezpieczne postępowanie w trakcie podróży, czyli unikanie spożywania potencjalnie zakażonej żywności i wody oraz zachowanie zasad higieny (częste mycie rąk wodą z mydłem). Podróżnym warto zalecać stosowanie prostej zasady „ugotuj, zaparz, obierz albo zapomnij” w odniesieniu do wyboru posiłków i napojów podczas pobytu w tropiku i regionach o złych warunkach sanitarnych oraz zasady nieswoistej profilaktyki zakażeń pokarmowych zalecane przez Światową Organizację Zdrowia (p. ramka 2.).
Ramka 2. Zasady bezpiecznego żywienia zalecane przez WHO podróżującym do regionów o złych warunkach sanitarnych
- należy unikać potraw trzymanych przez wiele godzin w temperaturze pokojowej (np. bufety, żywność oferowana przez sprzedawców ulicznych lub plażowych)
- świeżo przygotowane gorące posiłki podawane w temperaturze 60°C są zwykle bezpieczne
- należy unikać potraw przyrządzanych bez obróbki termicznej, niedogotowanego mięsa i owoców morza, sałatek, nieobranych owoców i warzyw
- owoce i warzywa można spożywać po własnoręcznym obraniu
- należy unikać lodu dodawanego do napojów, o ile nie został przygotowany z wody bezpiecznej pod względem mikrobiologicznym
- należy unikać niedogotowanych jajek, mleka, niepasteryzowanych produktów mlecznych (w tym serów i lodów)
- jeżeli przydatność wody do spożycia jest niepewna, należ ją przegotować – wystarczy doprowadzić ją do wrzenia i gotować przez minutę; w razie braku takiej możliwości, zaleca się filtrowanie lub uzdatnianie wody za pomocą środków chemicznych lub urządzeń wykorzystujących promieniowanie UV
- należy unikać mycia zębów w nieuzdatnionej wodzie
- napoje sprzedawane w fabrycznie zamkniętych, szczelnych opakowaniach lub świeżo przegotowane płyny są zwykle bezpieczne
- w krajach, w których występują trujące ryby i owoce morza, należy zasięgnąć porady w zakresie ryzyka związanego z ich spożyciem
- przed przyrządzeniem i spożyciem posiłku należy dokładnie umyć ręce wodą i mydłem
Cholera
Cholera to ostra choroba bakteryjna wywołana przez przecinkowce Vibrio cholerae. Epidemie cholery wywoływane są tylko przez serogrupy O1 (występuje na całym świecie) oraz O139 (występuje w Azji Południowo-Wschodniej) o właściwościach toksynogennych. Inne serogrupy Vibrio cholerae toksynogenne lub nie (w tym nietoksynogenne szczepy O139 i O1) nie mają zdolności wywoływania epidemii i są przyczyną sporadycznych zachorowań na choroby choleropodobne. V. cholerae O1 ma dwa biotypy – klasyczny i El Tor, a każdy z nich ma dwa odmienne serotypy – Inaba i Ogawa.
Najczęstszym źródłem zakażenia jest woda zanieczyszczona ludzkimi odchodami, żywność i bezpośredni kontakt z wydalinami chorej osoby. Wśród pokarmów, które niosą ryzyko zakażeń, Należy wymienić przede wszystkim owoce morza. Naturalnym środowiskiem występowania przecinkowców są wody słone, w których bakterie te mają tendencję do przylegania do chitynowych pancerzy krabów, krewetek, ostryg itp. Osoba zakażona drogą pokarmową może stanowić źródło zakażenia dla wielu innych ludzi. Sprzyja temu duża zakaźność choroby – podstawowa liczba odtwarzania (R0) w szczytowych fazach epidemii cholery może wynosić nawet 6,910 (choć zazwyczaj jest mniejsza, a jej wartość jest różna w różnych ogniskach zachorowań).
Zakażenie zazwyczaj przebiega łagodnie lub bezobjawowo, ale u około 10% chorych obserwuje się ciężkie objawy.11 Głównym objawem choroby jest obfita biegunka bez domieszki krwi, której następstwem jest szybkie odwodnienie. Stolce są bardzo wodniste, przypominające wodę po płukaniu ryżu. Pacjenci oddają bardzo duże objętości stolca, najczęściej bez uczucia parcia. Mogą występować również wymioty, natomiast niecharakterystyczna jest gorączka i ból brzucha. Okres wylęgania choroby wynosi od 12 godzin do 5 dni. Podstawą terapii jest agresywne nawadnianie pacjenta oraz leczenie przeciwdrobnoustrojowe (lekiem z wyboru jest doksycyklina). Nieleczona cholera może doprowadzić do zgonu w ciągu kilku godzin.12
Warto wspomnieć, że cholera zaliczana jest do chorób szczególnie niebezpiecznych i wysoce zakaźnych, powodujących szczególne zagrożenie dla zdrowia publicznego i wymagających szczególnych metod zwalczania (obok np. dżumy, ospy prawdziwej, wirusowych gorączek krwotocznych). Cholera należy również do chorób powodujących powstanie obowiązku kwarantanny, której długość odpowiada maksymalnemu okresowi wylęgania choroby (5 dni).13
Podróże a ryzyko zachorowania na cholerę
Cholera może występować endemicznie lub epidemicznie. Obszary endemicznego występowania cholery to takie, w których w ciągu ostatnich 3 lat raportowano lokalną transmisję cholery. Natomiast ognisko/epidemia cholery może wystąpić zarówno w kraju endemicznym, jak i na obszarze, na którym zwykle choroba ta nie występuje.12
Prawdziwe dane dotyczące zachorowań na cholerę są nieznane, ponieważ większość przypadków nie jest raportowana. Braki te mogą wynikać z ograniczonego dostępu do służby zdrowia i diagnostyki laboratoryjnej, jak również z przyczyn polityczno-ekonomicznych. Szacuje się, że rocznie dochodzi do 1,3–4 milionów zachorowań i 21–143 000 zgonów spowodowanych cholerą.14
Wśród osób podróżujących do krajów tropikalnych zachorowania na cholerę są jednak bardzo rzadkie. W Stanach Zjednoczonych w latach 2010– 2016 zgłoszono jedynie 107 przypadków cholery u osób podróżujących. Około ¾ przypadków było związanych z wyjazdem na Karaiby, a 10% z wyjazdem do Indii lub Pakistanu.15 Ryzyko zachorowania dotyczy osób, które nie dbają o higienę rąk, nie korzystają z sanitariatów i/lub jedzą surowe lub niedogotowane produkty, zwłaszcza owoce morza. Uważa się, że jeśli osoba podróżująca do regionów występowania cholery przebywa w dobrych warunkach sanitarnych i skrupulatnie przestrzega zaleceń dotyczących higieny oraz bezpiecznego żywienia, praktycznie nie ma ryzyka zachorowania na tę chorobę. Niemniej jednak przed podróżą do krajów endemicznego występowania cholery zalecane jest rutynowe szczepienie (p. ramka 3.).
Ramka 3. Komu zalecać szczepienie przeciwko cholerze?a
Osobom podróżującym do regionów endemicznego występowania cholery:- Afryka: Benin, Burundi, Kamerun, Demokratyczna Republika Kongo, Etiopia, Kenia, Malawi, Mozambik, Nigeria, Somalia, Sudan, Uganda
- Azja: Bangladesz, Indie, Jemen
- Region Ameryki: Haiti
- Region Pacyfiku: Filipiny
Dla lekarzy prowadzących szczepienia u osób planujących podróż do kraju tropikalnego cholera jest chorobą szczególną, ponieważ jej epidemiologia jest bardzo dynamiczna. Konieczne jest zatem rutynowe sprawdzanie aktualnych doniesień dotyczących aktualnej sytuacji epidemiologicznej na obszarze, do którego wybiera się pacjent. Czasem – niemal z dnia na dzień – pojawia się informacja o tym, że w regionie, w którym w ostatnich latach nie występowało zagrożenie cholerą, nagle wybucha ognisko zachorowań. Odróżnia to cholerę od innych chorób tropikalnych, którym można zapobiegać poprzez szczepienia, a których sytuacja epidemiologiczna jest bardziej przewidywalna i stabilna (np. żółta gorączka i WZW typu A). W 2020 roku najwięcej zachorowań na cholerę odnotowano w Bangladeszu (>87 000 przypadków w Cox Bazar), Jemenie (167 000 przypadków) oraz Etiopii (>14 000 przypadków). Nieznana jest liczba przypadków cholery w Indiach (brak dokładnych danych na 2020 r.). Mniej przypadków odnotowano w Somalii, Nigerii i Ugandzie (1000–10 000) oraz Beninie i Kenii (<1000).17
Szczepienie przeciwko cholerze
Wszystkie dostępne na świecie szczepionki przeciwko cholerze są preparatami doustnymi, które można podzielić na dwa rodzaje – inaktywowane i „żywe” atenuowane. Do szczepionek inaktywowanych należy szczepionka WC-rBS – monowalentna szczepionka pełnokomórkowa zawierająca komórki serotypu O1 (szczepy Inaba, biotyp klasyczny i El Tor oraz biotyp klasyczny szczepu Ogawa) oraz dodatkowo podjednostkę rekombinantu toksyny B cholery. Szczepionka ta jest dostępna i szeroko stosowana w Polsce (nazwa handlowa Dukoral). Na świecie dostępne są też 2 inne inaktywowane szczepionki przeciwko cholerze (nazwa handlowa ShanChol i Euvichol), które stosuje się masowo w ramach kampanii szczepień w krajach endemicznego występowania cholery. W tabeli 2. przedstawiono schematy i zasady szczepienia preparatem dostępnym w Polsce.
| Tabela 2. Szczepionki przeciwko cholerze dostępne w Polsce | |||
|---|---|---|---|
| Rodzaj szczepionki (nazwa handlowa) | Grupa wiekowa | Schemat szczepienia | Uwagi |
| inaktywowana (Dukoral) | 2–6 lat | szczepienie podstawowe: 3 dawki w odstępie ≥1 tyg. szczepienie przypominające: 1 dawka w ciągu 6 mies. od schematu podstawowego | jeżeli odstęp między kolejnymi dawkami szczepienia
podstawowego wynosi >6 tyg., należy ponownie rozpocząć
cykl szczepienia podstawowegoa nie należy podawać jednoczasowo doustnej szczepionki przeciwko cholerze i doustnej szczepionki przeciwko durowi brzusznemu; zaleca się, aby w pierwszej kolejności podać dawkę doustnej szczepionki przeciwko cholerze, a po ≥8 h dawkę doustnej szczepionki przeciwko durowi brzusznemu |
| >6 lat | szczepienie podstawowe: 2 dawki w odstępie ≥1 tyg. szczepienie przypominające: 1 dawka w ciągu 2 lat od schematu podstawowego | ||
| a Jest to wyjątek. W przypadku pozostałych szczepień całego schematu nie zaczyna się „od nowa” w razie opóźnień w jego realizacji. | |||
Warto również wspomnieć o wprowadzonej w 2016 roku na rynek amerykański szczepionce „żywej” atenuowanej (szczepionka liofilizowana CV103-HgR, nazwa handlowa Vaxchora), podawanej w pojedynczej dawce. Szczepionkę tę zarejestrowano dla dorosłych w wieku 18–64 lat. Preparat ten zmniejsza ryzyko ciężkiej biegunki o 90% po 10 dniach od szczepienia oraz o 80% po 3 miesiącach.18 W kwietniu 2020 roku Vaxhora otrzymała pozwolenie Europejskiej Agencji Leków na dopuszczenie do obrotu w krajach Unii Europejskiej (aktualnie preparat jest niedostępny w Polsce).19
Skuteczność szczepienia przeciwko cholerze
Inaktywowana szczepionka przeciwko cholerze wykazuje skuteczność nie tylko wobec przecinkowców cholery, ale również częściowo chroni przed enterotoksygennymi szczepami Escherichia coli (ETEC), które są jednym z czynników etiologicznych biegunki podróżnych. Wykazano, że szczepionka ta zmniejsza ryzyko biegunki podróżnych (niezależnie od jej etiologii) o 43–57%.20,21
Natomiast o skuteczności szczepionki wobec samej cholery można wnioskować na podstawie badań obserwacyjnych prowadzonych w trakcie epidemii cholery. Podczas epidemii cholery w Zanzibarze w latach 2009–2010 skuteczność szczepionki inaktywowanej w zapobieganiu zachorowaniom na cholerę wynosiła 79%. Podobne badania obserwacyjne przeprowadzono podczas epidemii w Mozambiku (skuteczność 78%), Gwinei (87%), Indiach (69%) i Haiti (63%).22 Podkreśla się również pośrednie ochronne działanie szczepienia poprzez tzw. odporność stadną i ochronę niezaszczepionych osób dzięki szczepieniom ich domowników.23 W analizie Cochrane z 2010 roku wykazano, że inaktywowana szczepionka przeciwko cholerze zapobiega około 50–60% epizodom cholery w ciągu 2 pierwszych lat po szczepieniu, a efekt ochronny prawdopodobnie utrzymuje się nie dłużej niż 3 lata.24 Brakuje natomiast dokładnych danych dotyczących skuteczności szczepionki w ochronie przed zakażeniem wyłącznie V. cholerae u osób podróżujących do tropików z krajów rozwiniętych. Ostatnio pojawiły się dowody na to, że nawet podanie 1 dawki szczepionki generuje odporność na ≥2 lata.25
Wirusowe zapalenie wątroby typu A
Zakażenie HAV to jedna z najczęstszych chorób zakaźnych u osób podróżujących. Szczepienie przeciwko WZW typu A jest właściwie uniwersalne w medycynie podróży i należy je zalecać praktycznie wszystkim osobom podróżującym do krajów strefy klimatu równikowego oraz stref zwrotnikowych i podzwrotnikowych, a nawet przed podróżą do krajów o klimacie umiarkowanym. Do regionów wysoce endemicznych należy większość krajów Afryki i Azji, natomiast regiony o umiarkowanym ryzyku zachorowania to Centralna i Południowa Ameryka, Europa Wschodnia i niektóre obszary Azji. Za obszary o małym ryzyku zachorowania na WZW typu A uważa się Amerykę Północną i Europę Zachodnią (choć i tam zdarzają się zachorowania).26
Dokładne omówienie profilaktyki zakażeń HAV p. Zapobieganie zakażeniom wirusem zapalenia wątroby typu A
Piśmiennictwo:
1. World Health Organization: International Travel and Health 2012, WHO Press, Geneva 2012 (Vaccine-preventable diseases and vaccines – 2019 update)2. Reller M., Olsen S., Kressel A.: Sexual transmission of typhoid fever: a multistate outbreak among men who have sex with men. Clin. Infect. Dis., 2003; 37 (1): 141–144
3. Centers for Disease Control and Prevention: CDC Health Information for International Travel 2020. New York, Oxford University Press, 2019
4. Steffen R.: Travel vaccine preventable diseases – updated logarithmic scale with monthly incidence rates. J. Travel Med., 2018; 25
5. Hagmann S., Angelo K., Huits R. i wsp.: Epidemiological and clinical characteristics of international travelers with enteric fever and antibiotic resistance profiles of their isolates: a geosentinel analysis. Antimicrob. Agents Chemother., 2020; 64 (11): e01084-20
6. Scaggs Huang.F, Schlaudecker E.: Fever in the returning traveler. Infect. Dis. Clin. North Am., 2018; 32 (1): 163–188
7. Steinberg E.B., Bishop R., Haber P. i wsp.: Typhoid fever in travelers: who should be targeted for prevention? Clin. Infect. Dis., 2004; 39 (2): 186–191
8. Keystone J., Kozarsky P., Connor B. i wsp.: Travel Medicine. Mosby Elsevier, Philadelphia, 2018
9. Milligan R., Paul M., Richardson M. i wsp.: Vaccines for preventing typhoid fever. Cochrane Database Syst. Rev., 2018; 2018 (5): CD001261
10. Smirnova A., Sterrett N., Mujica O.J. i wsp.: Spatial dynamics and the basic reproduction number of the 1991–1997 Cholera epidemic in Peru. PLoS Negl. Trop. Dis., 2020; 14 (7): e0008045
11. CDC. Cholera – Vibrio cholerae infection. Illness and symptoms. www.cdc.gov/cholera/illness.html (cyt. 3.12.2020)
12. WHO. Cholera. Key facts. www.who.int/news-room/fact-sheets/detail/cholera (cyt. 3.12.2020)
13. Ustawa z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakaz˙en´ i choro´b zakaz´nych u ludzi. Dz. U. 2008, nr 234, poz. 1570
14. Ali M., Nelson A.R., Lopez A.L., Sack D.A.: Updated global burden of cholera in endemic countries. PLoS Negl. Trop. Dis., 2015; 9 (6): e0003832
15. wwwnc.cdc.gov/travel/yellowbook/2020/travel-related-infectious-diseases/cholera (cyt. 3.12.2020)
16. CDC. Travelers;’ Health. Cholera. wwwnc.cdc.gov/travel/diseases/cholera (cyt. 3.12.2020)
17. ECEC. Cholera worldwide overview. www.ecdc.europa.eu/en/all-topics-z/cholera/surveillance-and-disease-data/cholera-monthly (cyt. 3.12.2020)
18. CDC. Cholera – Vibrio cholerae infection. Vaccines. www.cdc.gov/cholera/vaccines.html (cyt. 3.12.2020)
19. EMA. Vaxchora. www.ema.europa.eu/en/medicines/human/EPAR/vaxchora (cyt. 3.12.2020)
20. López-Gigosos R., García-Fortea P., Reina-Dona E.: Effectiveness in prevention of travellers’ diarrhoea by an oral cholera vaccine WC/rBS. Travel Med. Infect. Dis., 2007; 5 (6): 380–384
21. Torrel J., Aumatell C., Ramos S.: Reduction of travellers’ diarrhoea by WC/rBS oral cholera vaccine in young, high-risk travellers Vaccine, 2009; 27 (30): 4074–4077
22. Wierzba T.: Oral cholera vaccines and their impact on the global burden of disease. Hum. Vaccin Immunother., 2019; 15 (6): 1294–1301
23. Khatib A., Ali M., von Seidlein L.: Effectiveness of an oral cholera vaccine in Zanzibar: findings from a mass vaccination campaign and observational cohort study. Lancet Infect. Dis., 2012; 12 (11): 837–844
24. Sinclair D., Abba K., Qadri F.: Oral vaccines for preventing cholera. Cochrane Database Syst. Rev., 2011 (3): CD008603
25. Qadri F., Ali M., Lynch J.: Efficacy of a single-dose regimen of inactivated whole-cell oral cholera vaccine: results from 2 years of follow-up of a randomised trial. Lancet Infect. Dis., 2018; 18: 666–674
26. wwwnc.cdc.gov/travel/yellowbook/2020/travel-related-infectious-diseases/hepatitis-a (cyt. 3.12.2020)