Fot. Medycyna Praktyczna
[page_title]Cholesterol - funkcje, źródła, frakcje, stężenie[/page_title]
Cholesterol to substancja niezbędna do prawidłowego funkcjonowania organizmu. Jednak spożywanie w nadmiernych ilościach pokarmów z dużą zawartością cholesterolu i jednoczesnym zwiększonym spożyciu nasyconych kwasów tłuszczowych, może przyczyniać się do powstania hipercholesterolemii
SPIS TREŚCI
Cholesterol jest to steroidowy alkohol syntetyzowany w różnych tkankach. Pełni on bardzo ważne funkcje i jest niezbędny do właściwego funkcjonowania organizmu. Cholesterol zbudowany jest z czterech hydrofobowych pierścieni steranu, ogona węglowodorowego oraz hydrofilowej główki – grupy hydroksylowej.
Istnieją dwa rodzaje cholesterolu, egzogenny i endogenny.
To cholesterol dostarczany z pożywieniem. Źródłem takiego cholesterolu są tłuszcze zwierzęce oraz produkty pochodzenia zwierzęcego, czyli mięso i jego przetwory, jaja oraz w mniejszym stopniu nabiał.
Cholesterol endogenny produkowany jest w organizmie człowieka. Może on być syntetyzowany przez wszystkie komórki organizmu, aczkolwiek główne miejsca syntezy to wątroba, jelita i skóra. Dziennie w wątrobie syntetyzowane jest około 800 mg cholesterolu, a w całym organizmie zdrowego człowieka nawet do 1500 mg. Około 10% cholesterolu syntetyzowanego endogennie pochodzi z jelit.
Duże ilości cholesterolu znajdują się także w tkankach, które mają gęsto upakowane błony, takie jak mózg i rdzeń kręgowy.
Jest to ogólna ilość cholesterolu znajdującego się w organizmie człowieka, zarówno tego dostarczonego wraz z produktami żywnościowymi, jak i tego wytworzonego w wątrobie i innych narządach odpowiedzialnych za syntezę tego lipidu. Badanie stężenia cholesterolu całkowitego, obok oznaczenia cholesterolu LDL, cholesterolu HDL i triglicerydów, nazywa się profilem lipidowym lub lipidogramem. Jest to podstawowe badanie służące ocenie gospodarki lipidowej organizmu. Dzięki niemu można zdiagnozować, m.in. hipercholesterolemię, aterogenną dyslipidemię lub hipertriglicerydemię
Należy pamiętać, że cholesterol podlega ciągłej wymianie, a utrzymanie odpowiedniego stężenia cholesterolu w różnych tkankach wymaga skomplikowanego transportu.

Fot. Medycyna Praktyczna
Ponieważ cholesterol jest nierozpuszczalny we krwi i płynach obwodowych, musi być transportowany do miejsc przeznaczenia w postaci kompleksów z białkami w formie lipoprotein.
Lipoproteiny osocza są to sferyczne cząstki zbudowane z hydrofobowego rdzenia, bogatego w cholesterol i triglicerydy oraz z płaszcza utworzonego z wolnego (niezestryfikowanego) cholesterolu, fosfolipidów, a także ze specjalnego białka zwanego apolipoproteiną. Gęstość oraz średnica cząstki lipoproteiny zależy od składu chemicznego, a im większa jest zawartość apolipoprotein, tym mniejsza jest średnica cząstki (wynika to z faktu, że białko jest bardziej upakowane). Najwyższą zawartością apolipoprotein cechują się lipoproteiny o dużej gęstości HDL, a najniższą chylomikrony (patrz tab. 1).
| Tabela 1. Skład biochemiczny lipoprotein osocza | ||||
|---|---|---|---|---|
| Skład biochemiczny [%] | ||||
| cholesterol | triglicerydy | fosfolipidy | apolipoproteina | |
| lipoproteina: | ||||
| chylomikrony | 1–3 | 80–90 | 3–7 | 1–2 |
| VLDL | 10–20 | 50–70 | 15–20 | 8–20 |
| IDL | wartości pośrednie między VLDL a LDL | |||
| LDL | 45–55 | 5–10 | 20–22 | 2–25 |
| HDL | 5–20 | 3–5 | 20–30 | 45–55 |
Apolipoproteiny stanowią niezwykle istotny element lipoprotein, ponieważ warunkują ich powstawanie oraz umożliwiają transport lipidów w środowisku wodnym osocza. Ponadto wpływają także na enzymy zaangażowane w metabolizm lipoprotein.
W zależności od gęstości poszczególnych lipoprotein rozróżnia się:
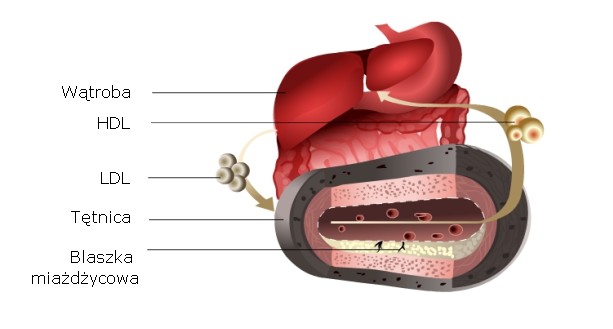
Cholesterol zawarty w LDL potocznie określa się jako „zły”. Wiąże się to z faktem, że LDL dostarcza cholesterol do poszczególnych komórek. W uproszczeniu można powiedzieć, że „rozprowadza” go po organizmie. Nieprawidłowości w procesach metabolicznych mogą prowadzić do gromadzenia nadmiaru LDL, prowadząc do miażdżycy. LDL są stosunkowo niewielkie i dlatego z łatwością przenikają przez ściany śródbłonka. Należy pamiętać, że LDL, zwłaszcza te poddane działaniu wolnych rodników, to jeden z wielu czynników prowadzących do miażdżycy.
Inne nieprawidłowości sprzyjające miażdżycy, to m.in.
Z kolei cholesterol zawarty w HDL określany jest jako „dobry”. Takie określenie odnosi się do faktu, że HDL bierze udział w odwrotnym transporcie cholesterolu z komórek pozawątrobowych do wątroby. Upraszczając cały proces, można powiedzieć, że HDL oczyszcza tkanki z nadmiaru cholesterolu i transportuje go do wątroby.
Zarówno badania kliniczne, jak i epidemiologiczne wykazały odwrotną zależność między stężeniem HDL w osoczu a ryzykiem rozwoju miażdżycy. Mechanizm ochronnego, przeciwmiażdżycowego działania HDL, polega, jak już wspomniano wcześniej, na udziale w zwrotnym transporcie cholesterolu. Polega on na przenoszeniu cholesterolu wytwarzanego lub zgromadzonego w tkankach obwodowych do wątroby. Istnieją również inne korzystne funkcje HDL, do których zalicza się jej antyoksydacyjne, przeciwzapalne, przeciwzakrzepowe działanie.
Oznaczenie stężenia cholesterolu wraz z jego frakcjami nosi nazwę lipidogramu. Podwyższone stężenie cholesterolu jest zwykle wynikiem interakcji wielu czynników środowiskowych, takich jak:
Choć oznaczenie lipidogramu jest szeroko dostępne dla wszystkich, istnieją pewne sytuacje kliniczne, kiedy oznaczenie go jest konieczne. Dotyczy to osób:
Należy rozważyć także oznaczenie lipidogramu u wszystkich mężczyzn po 40. roku życia oraz kobiet po 50. roku życia, zwłaszcza po menopauzie.
Tradycyjnie do oznaczenia lipidogramu zaleca się, aby pacjent był na czczo. Natomiast ostatnie badania wskazują, że różnica dla większości parametrów między próbkami pobieranymi od pacjenta na czczo i nie na czczo jest niewielka, a dla większości osób to nieznaczne zwiększenie stężenia poszczególnych parametrów nie będzie miało znaczenia klinicznego. Podkreśla się także plusy pobierania próbek nie na czczo, takie jak większy komfort pacjenta.
W zależności od uzyskanego wyniku lekarz zastosuje leczenie niefarmakologiczne polegające na właściwej diecie i zwiększeniu aktywności fizycznej lub uzupełni powyższe leczenie farmakoterapią.
Normy stężenia cholesterolu całkowitego oraz pozostałych frakcji u osób zdrowych (z małym ryzykiem sercowo-naczyniowym) przedstawiają się w następujący sposób:
Normy na stężenie cholesterolu LDL będą się różnić w zależności od kategorii ryzyka sercowo-naczyniowego (małe, umiarkowane, duże i bardzo duże). Im wyższa kategoria ryzyka, tym niższe zalecane docelowe stężenie LDL.
Stan, w którym obserwuje się podwyższone stężenie cholesterolu całkowitego i frakcji LDL nazywa się hipercholesterolemią.
Wyróżnia się hipercholesterolemię:
Cholesterol pokarmowy jest to składnik, który jest charakterystyczny dla tłuszczów zwierzęcych i produktów pochodzenia zwierzęcego (mięso i wędliny) oraz jaja. W mniejszym stopniu cholesterol znajduje się także w nabiale.
Poniżej znajduje się tabela, w której zestawiono wybrane produkty żywnościowe wraz z zawartością cholesterolu.
| Tabela 2. Zawartość cholesterolu w wybranych produktach w mg na 100 g produktu jadalnego (wg Kunachowicz i wsp., 2003) | |
|---|---|
| Nazwa produktu | Ilość cholesterolu (mg) w 100 g produktu |
| żółtko jaja kurzego | 1062 |
| wątróbka kurczaka | 380 |
| pasztet pieczony | 370 |
| jaja kurze całe | 360 |
| wątroba cielęca | 360 |
| wątroba wieprzowa | 354 |
| wątroba wołowa | 234 |
| salami | 107 |
| śmietanka 30% tłuszczu | 106 |
| ser feta | 89 |
| kabanosy | 86 |
| kiełbasa krakowska sucha | 82 |
| baranina, udziec | 78 |
| ser camembert pełnotłusty | 73 |
| cielęcina, udziec | 71 |
| ser gouda tłusty | 71 |
| polędwica sopocka | 63 |
| wieprzowina, szynka | 60 |
| wołowina, pieczeń | 59 |
| baleron gotowany | 58 |
| mięso z piersi kurczaka, bez skóry | 58 |
| szynka wiejska | 57 |
| śmietana 18% tłuszczu | 56 |
| mięso z piersi indyka, bez skóry | 49 |
| ser twarogowy tłusty | 37 |
| mleko 3,2% tłuszczu | 13 |
| jogurt naturalny 2% tłuszczu | 8 |
| ser twarogowy chudy | 2 |
| białko jaja kurzego | 0 |
W przypadku leczenia zwiększonego stężenia cholesterolu dieta stanowi istotny element terapii. Aby ograniczyć ilość tłuszczu i cholesterolu w diecie, należy pamiętać o kilku sprawach.
W niektórych przypadkach pomocne może być także włączenie do diety żywności wzbogaconej w sterole i stanole roślinne (tzw. fitosterole). Są to zazwyczaj margaryny, jogurty lub serki twarogowe.
Stanole roślinne są to specjalne cząsteczki o budowie zbliżonej do cholesterolu. Wyłapują one cholesterol w przewodzie pokarmowym i zapobiegają jego przejściu do krwiobiegu. Naturalne stanole roślinne występują w owocach, orzechach, nasionach i olejach roślinnych, ale są to ilości bardzo niewielkie. Dlatego osobom ze zwiększonym stężeniem cholesterolu zaleca się spożycie produktów wzbogaconych o stanole roślinne w ilości ?2 g/dzień, z głównym posiłkiem. Produktów takich nie powinny jednak spożywać dzieci, kobiety w ciąży i kobiety karmiące (czytaj więcej: Sterole i stanole roślinne)
W leczeniu hipercholesterolemii pomocne mogą być także suplementy zawierające czerwony sfermentowany ryż (zobacz: Monakolina i czerwony sfermentowany ryż – czy są skuteczne w zmniejszaniu stężenia cholesterolu?)
Należy podkreślić, że stosowanie wyżej wymienionych związków nie zastępuje zmian stylu życia (w tym zmian w diecie) ani farmakoterapii.
Do leków stosowanych w hipercholesterolemii należą:
Statyny to leki, od których zazwyczaj rozpoczyna się leczenie hipercholesterolemii. Można je stosować samodzielnie lub w skojarzeniu z innymi lekami (przy braku wystarczającej skuteczności). Do tej grupy leków należą: atorwastatyna, rozuwastatyna, lowastatyna, pitawastatyna, simwastatyna, prawastatyna, pitawastatyna, fluwastatyna.
Ezetymib stosuje się głównie w leczeniu skojarzonym ze statyną (dołączany w pierwszej kolejności) u osób ze znaczną hipercholesterolemią, w celu osiągnięcia docelowego stężenia cholesterolu LDL.
W niektórych przypadkach można go zastosować w monoterapii, a dotyczy to osób, które nie tolerują statyn. Obniża stężenie cholesterolu we krwi słabiej niż statyny. U chorych nietolerujących statyn można go stosować w skojarzeniu z inhibitorem PCSK9.
Stosunkowo nowymi lekami stosowanymi w leczeniu hipercholesterolemii są inhibitory PCSK9. Należące do tej grupy tzw. przeciwciała monoklonalne przeciwko PCSK9 (ewolokumab, alirokumab) bardzo znacząco zmniejszają stężenie cholesterolu LDL we krwi. Leki te podaje się we wstrzyknięciach podskórnych raz na 2 lub 4 tygodnie.
Stosuje się je u pacjentów:
Kolejna grupą leków są żywice jonowymienne (kolesewelam i cholestyramina). Żywice słabiej niż statyny zmniejszają stężenie cholesterolu LDL (LDL-C). Stosuje się je w leczeniu hipercholesterolemii u osób, u których statyny są przeciwwskazane (np. u kobiet w ciąży), źle tolerowane lub niewystarczająco skuteczne. Przeciwwskazaniem do stosowania żywic jest stężenie triglicerydów w osoczu >5,6 mmol/l (500 mg/dl), a według niektórych ekspertów >3,4 mmol/l (300 mg/dl). Pewnym ograniczeniem w stosowaniu są ich działania niepożądane m.in. nasilone dolegliwości ze strony przewodu pokarmowego (ból brzucha, zaparcia, wzdęcia, odbijanie).
Inne stosowane leki to kwas bempediowy oraz lomitapid. Efekt działania kwasu bempediowego jest podobny do efektu ezetymibu. Można stosować go w skojarzeniu ze statyną lub ezetymibem. Ma też zastosowanie w razie nietolerancji statyn. Z kolei lomitapid jest lekiem stosowanym w leczeniu hipercholesterolemii rodzinnej, jej homozygotycznej postaci.