Badania laboratoryjne są najtańszym i najłatwiej dostępnym źródłem informacji medycznej. Tymczasem nakłady ponoszone na ten cel w Polsce są wielokrotnie niższe niż w krajach wysokorozwiniętych. Nadal wykonuje się za mało badań laboratoryjnych w ramach świadczeń podstawowej opieki zdrowotnej, a ograniczenie dostępu do nich wynika m.in. ze sposobu finansowania – twierdzi Najwyższa Izba Kontroli.
Niewykonanie badań laboratoryjnych we wczesnym stadium choroby powoduje, że wraz z jej zaawansowaniem rosną koszty leczenia pacjenta. NIK zwraca również uwagę, że nie stworzono rejestru i wyceny badań laboratoryjnych oraz powszechnie obowiązującego systemu licencjonowania medycznych laboratoriów diagnostycznych, powiązanego z oceną jakości badań.
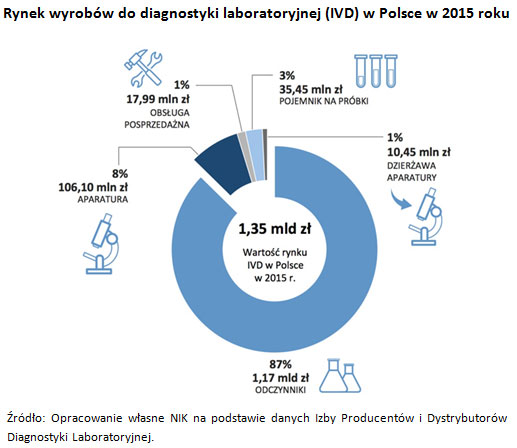
Rynek diagnostyki laboratoryjnej w Polsce
W Polsce zarejestrowano 2700 diagnostycznych laboratoriów medycznych, o zróżnicowanej wielkości i różnych zakresach badań. W stosunku do 2014 r. ich liczba wzrosła o 14. W naszym kraju na 100 tys. mieszkańców przypada 7 laboratoriów i nie obserwujemy istotnego zróżnicowania terytorialnego w ich rozmieszczeniu na poziomie województw. Najwyższy wskaźnik odnotowuje się w województwie wielkopolskim (8,34), a najniższy w pomorskim (5,33).
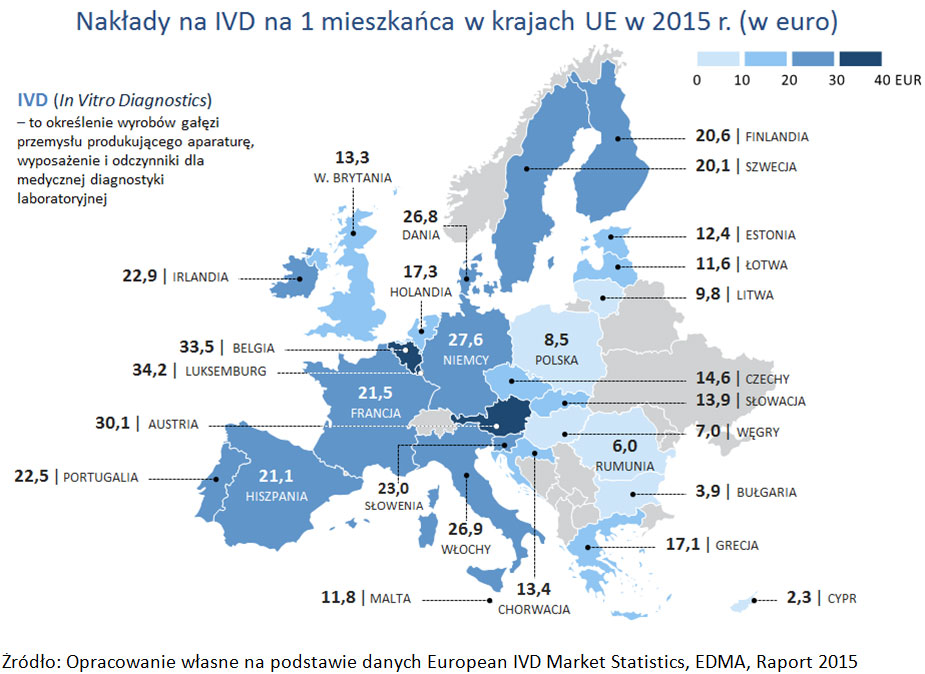
W Polsce diagnostyka laboratoryjna jest niedoceniania, a nakłady w zakresie dostaw wyrobów do diagnostyki laboratoryjnej na tle krajów Unii Europejskiej są niewielkie - wynoszą jedynie 8,5 euro na osobę (dane z 2015 r.), podczas gdy np. w Słowenii jest to 23 euro, w Austrii 30 euro, a w Belgii 33,5 euro.
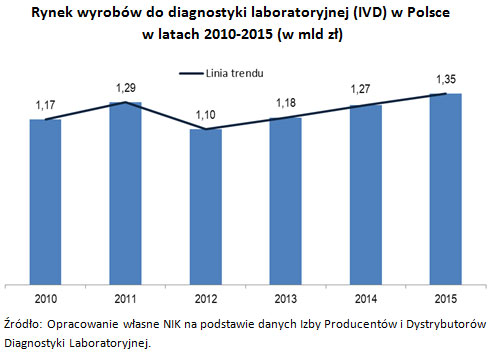
Rozwój rynku w zakresie dostaw wyrobów do diagnostyki laboratoryjnej (IVD) w Polsce jest niezbędny dla zapewnienia wymaganej jakości świadczeń medycznych. W 2015 r. nastąpił wzrost wydatków na diagnostykę laboratoryjną o ponad 6% w stosunku do 2014 r. i o 14% w stosunku do 2013 r. Zachwianie rynkiem w 2012 r. związane było z wejściem w życie ustawy refundacyjnej (na liście refundacyjnej nie zamieszczono testów paskowych do glukometrów produkowanych przez czołowych producentów). Wartość dostaw zmniejszyła się wówczas o prawie 15% w stosunku do roku poprzedniego.
Największą część rynku diagnostyki laboratoryjnej w Polsce, pod względem wartości, stanowi sprzedaż odczynników, których udział w latach 2010-2015 wynosił od 86 do 90%.
Najważniejsze ustalenia kontroli
W Polsce wykonuje się za mało badań laboratoryjnych w ramach świadczeń podstawowej opieki zdrowotnej (POZ). Do tej pory nie ma w Polsce wycen badań laboratoryjnych, dokładnie nie wiadomo nawet, ile się ich w kraju wykonuje. Nie ma też rejestru badań laboratoryjnych. Wciąż brakuje powszechnego, obowiązującego systemu licencjonowania laboratoriów, powiązanego z oceną jakości badań.
Świadczenia diagnostyki laboratoryjnej nie są przedmiotem odrębnego kontraktowania przez Narodowy Fundusz Zdrowia (z wyjątkiem badań genetycznych). Konsultant krajowy w dziedzinie diagnostyki laboratoryjnej, w raportach rocznych za 2014 i 2015 r., występował m.in. z postulatem zmiany systemu finansowania badań diagnostyki laboratoryjnej, które powinny być finansowane bezpośrednio przez NFZ lub z wydzielonej puli lekarza rodzinnego.
W POZ, przychodniach specjalistycznych i leczeniu szpitalnym nie ma wyodrębnionej puli środków przeznaczonych na finansowanie badań diagnostycznych. Koszty wykonywanych badań diagnostyki laboratoryjnej zawierają się w kosztach ogółem.
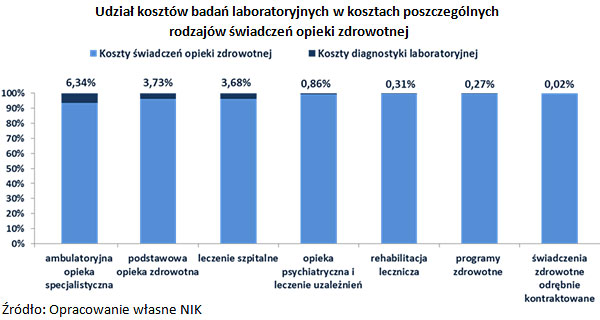
W latach 2015-2016 udział kosztów badań laboratoryjnych w kosztach świadczeń opieki zdrowotnej ogółem w kontrolowanych placówkach kształtował się na poziomie średnio 3,3% (od 0,02% przy świadczeniach zdrowotnych kontraktowanych odrębnie do 6,3% w przypadku ambulatoryjnej opieki specjalistycznej).
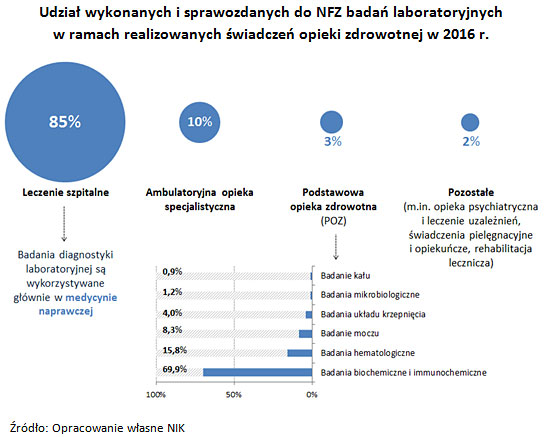
Najwięcej badań laboratoryjnych wykonywano w ramach leczenia szpitalnego. Stanowiły one 85% spośród wszystkich sprawozdawanych do NFZ, co świadczy o wykorzystywaniu badań diagnostyki laboratoryjnej przede wszystkim w medycynie naprawczej. W podstawowej opiece zdrowotnej największy udział miały badania biochemiczne i immunochemiczne (prawie 70%), a najmniejszy udział badania mikrobiologiczne (1,2%) i badania kału (0,9%).
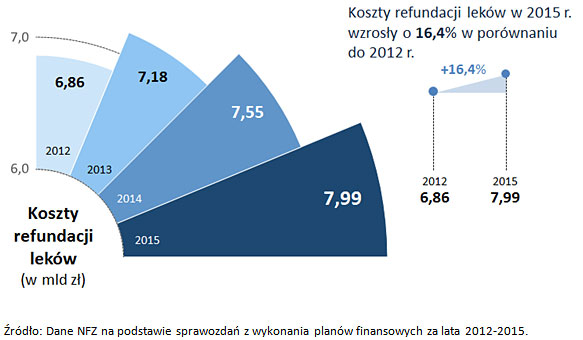
Badania laboratoryjne tylko w znikomym stopniu wykorzystywane są w medycynie profilaktycznej, co - w ocenie NIK - może mieć wpływ na dynamiczny wzrost kosztów refundacji leków (w 2015 r. wzrost o ponad 16% w stosunku do 2012). Niewykonanie badań laboratoryjnych we wczesnym stadium choroby w wielu wypadkach może bowiem powodować, że wraz z jej zaawansowaniem rosną koszty leczenia pacjenta.
W ocenie NIK przyjęty sposób finansowania nie zapewnia właściwego stopnia wykorzystania badań diagnostycznych i pozwala na rozliczanie wykonanego świadczenia bez wymogu uwzględnienia przy podejmowaniu decyzji medycznej, odpowiedniego poziomu informacji diagnostycznej, którą dostarcza laboratorium. Stwarza to ryzyko, iż lekarze w celu minimalizowania kosztów będą ograniczać zlecanie badań.
Co więcej, medyczne laboratoria diagnostyczne są postrzegane przez kierujących placówkami leczniczymi jako źródło kosztów, a nie jako ważny instrument umożliwiający prawidłowe leczenie, krótszą hospitalizację czy szansę na uniknięcie powikłań, a więc w rezultacie także mniejsze nakłady na leczenie. W konsekwencji szpitale często dążą do wyprowadzenia laboratoriów poza własną strukturę (outsourcing), w celu stworzenia możliwości wyboru najtańszej opcji oferowanej przez podmioty zewnętrzne.
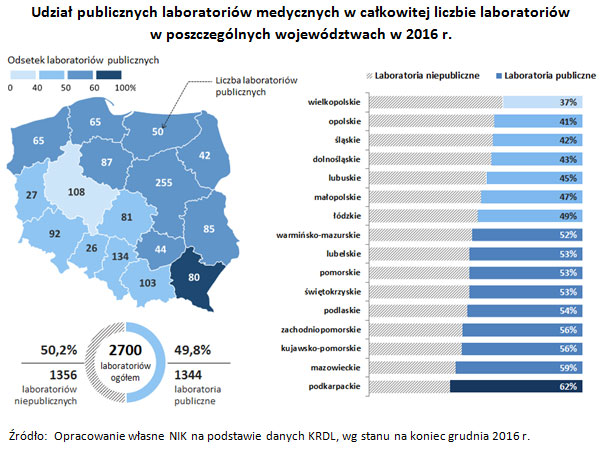
Od kilku lat występuje tendencja spadkowa udziału laboratoriów publicznych w całkowitej liczbie laboratoriów. Ich udział zmniejszył się z 51,7% na koniec 2014 r. do 49,8% na koniec 2016 r. Proces wydzielenia ze struktur szpitala obszaru diagnostyki laboratoryjnej odbywał się, w przeważającej mierze, bez przeprowadzenia szczegółowej analizy kosztów, a także skuteczności i efektywności takich decyzji. Z danych Krajowej Rady Diagnostów Laboratoryjnych wynika, iż ok. 25% szpitali (144 spośród 626 objętych badaniem) przekazało obsługę diagnostyki laboratoryjnej podmiotowi zewnętrznemu.
Pomimo licznie zgłaszanych wniosków i postulatów Minister Zdrowia nie podejmował skutecznych działań zmierzających do poprawy efektywności funkcjonowania diagnostyki laboratoryjnej w systemie ochrony zdrowia. W ocenie NIK, bezczynność Ministra w tym zakresie mogła zagrażać właściwej jakości i dostępności wykonywanych świadczeń diagnostyki laboratoryjnej.
Centralne Ośrodki Jakości Badań w Diagnostyce Laboratoryjnej i Mikrobiologicznej nie zostały wyposażone w kompetencje niezbędne do wzmocnienia nadzoru nad jakością wykonywanych badań. Brakuje sankcji prawnych za nieprzestrzeganie wymogu uczestnictwa w programach zewnętrznej oceny jakości i uzyskanie negatywnych wyników w sprawdzianach.
Minister Zdrowia nie kontrolował medycznych laboratoriów diagnostycznych w celu identyfikowania nieprawidłowości i zapobiegania ich występowaniu. W latach 2015-2016 nie przeprowadził żadnej kontroli medycznego laboratorium diagnostycznego, pomimo że w ustawie o działalności leczniczej kompetencje kontrolne Ministra Zdrowia zostały uregulowane. W tym okresie Minister nie zlecał również przeprowadzenia kontroli działającym w jego imieniu: wojewodom, konsultantom krajowym i jednostkom organizacyjnym podległym lub przez niego nadzorowanym.
W ocenie NIK Minister Zdrowia nie sprawował skutecznego nadzoru nad funkcjonowaniem diagnostyki laboratoryjnej, nie inicjował i nie podejmował działań o charakterze systemowym. W efekcie nie wykonywał przysługującej mu kompetencji kreowania i realizacji polityki zdrowotnej państwa w obszarze diagnostyki laboratoryjnej.
Minister Zdrowia nie utworzył rejestru badań laboratoryjnych. Systemy NFZ nie mają możliwości połączenia informacji na temat liczby badań laboratoryjnych oraz ich udziału w kosztach ogólnych porad czy hospitalizacji. Przedmiotowy rejestr umożliwiłby płatnikowi publicznemu prowadzenie nadzoru i kontroli w zakresie liczby badań zlecanych pacjentowi oraz zapewniłby monitorowanie i ocenę bezpieczeństwa zdrowotnego.
Minister Zdrowia nie podejmował skutecznych działań w związku z niewystarczającą liczbą lekarzy i diagnostów laboratoryjnych ze specjalizacją wśród osób zatrudnionych w medycznych laboratoriach diagnostycznych. Zdaniem NIK, brak skutecznych działań ukierunkowanych na uzupełnienie niedoborów kadry medycznej może zagrażać bezpieczeństwu zdrowotnemu pacjentów.
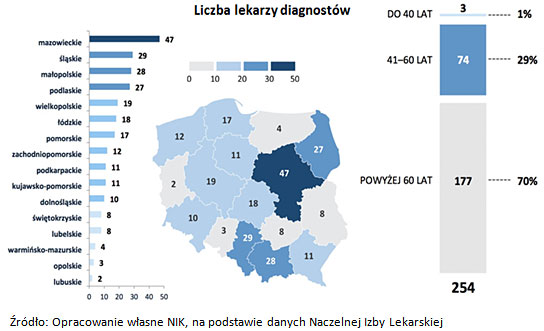
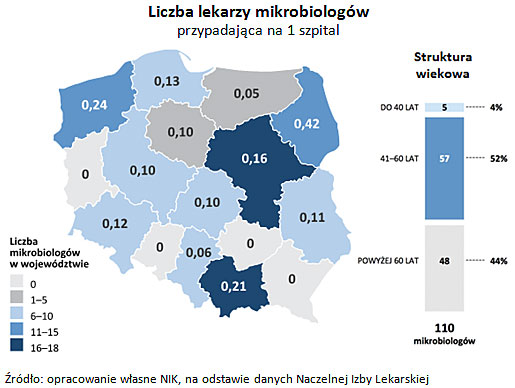
NIK alarmuje, iż brakuje również lekarzy mikrobiologów - w Polsce jest tylko 110 specjalistów aktywnych zawodowo w tej dziedzinie medycyny.
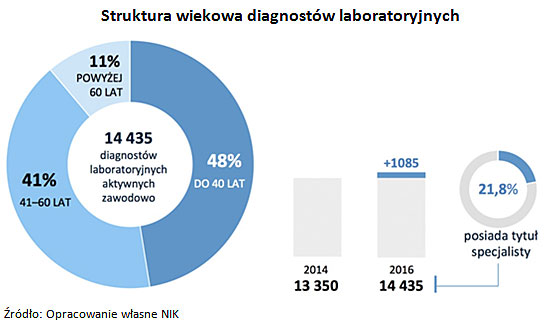
W naszym kraju aktywnych zawodowo mamy 14.435 diagnostów laboratoryjnych i w porównaniu do 2014 r. ich liczba wzrosła o 1085 diagnostów, z czego 3.152, tj. ok. 22% posiada tytuł specjalisty m.in. z 13 dziedzin diagnostyki laboratoryjnej.
Nieprawidłowe praktyki w badanych laboratoriach diagnostycznych
W 10 podmiotach (29% kontrolowanych), osoby pełniące funkcje kierownika medycznego laboratorium diagnostycznego nie posiadały wymaganych kwalifikacji. Braki kadrowe powodowały, iż osoba posiadająca wymagane kwalifikacje pełniła funkcję kierownika w kilku laboratoriach (od 2 do 8). Przyczyną takiej sytuacji jest niedobór specjalistów w dziedzinach diagnostyki laboratoryjnej oraz dziedzinach medycyny mających zastosowanie w diagnostyce laboratoryjnej. Zdaniem NIK, taka sytuacja nie zapewnia należytego wykonywania obowiązków i ogranicza skuteczność sprawowanego nadzoru nad funkcjonowaniem tych laboratoriów.
W 12 medycznych laboratoriach diagnostycznych kontrolowanych podmiotów (32% objętych kontrolą) nie zapewniono dostępności i nadzoru diagnosty laboratoryjnego nad wykonywanymi czynnościami diagnostyki laboratoryjnej. W tym w pięciu szpitalach sposób organizacji czasu pracy laboratorium nie zapewniał całodobowej dostępności diagnosty laboratoryjnego.
Zdarzało się, że ocena jakości i wartości diagnostycznej badań oraz laboratoryjna interpretacja i autoryzacja wyników badań dokonywana była przez techników analityki medycznej bez nadzoru diagnosty laboratoryjnego. Były przypadki, że formalna autoryzacja wyników badań wykonywana była za pośrednictwem systemu teleinformatycznego, przez diagnostę laboratoryjnego nieobecnego w laboratorium, w którym wykonywane były badania.
Nieterminowo przeprowadzano przeglądy techniczne aparatury i sprzętu medycznego, wykorzystywanego w medycznych laboratoriach diagnostycznych. Ponad 15% aparatury i sprzętu medycznego, nie zostało objęte badaniami i kontrolami parametrów pracy, z częstotliwością zalecaną przez producentów i autoryzowane serwisy. W konsekwencji czynności diagnostyki laboratoryjnej wykonywane były przy wykorzystaniu aparatury i sprzętu medycznego stwarzającego ryzyko uzyskania niewiarygodnych wyników badań.
W 11 kontrolowanych jednostkach (28%) stwierdzono nieprawidłowości w funkcjonowaniu wewnątrzlaboratoryjnego systemu zarządzania jakością: nie rejestrowano i nie analizowano błędów dla poszczególnych faz procesu diagnostycznego, nie ewidencjonowano warunków środowiskowych wykonywania badań laboratoryjnych, nie uczestniczono w programach zewnętrznej oceny jakości wszystkich badań wykonywanych w laboratorium, dla których takie programy były prowadzone.
W 10 jednostkach (25%) nie zamieszczano w formularzach zlecenia badania laboratoryjnego wymaganych informacji, w szczególności daty i godziny pobrania materiału do badania, daty i godziny przyjęcia materiału do laboratorium oraz danych osoby pobierającej materiał biologiczny.
Tylko jedno kontrolowane laboratorium podwykonawcy posiadało akredytację Polskiego Centrum Akredytacji.
Czas wykonywania badań oraz transport materiału biologicznego
Transport materiału biologicznego, czas przewożenia, warunki w jakich się znajduje, a więc temperatura czy drgania wpływają na ostateczny wynik badania laboratoryjnego.
Badania diagnostyki laboratoryjnej wykonywane były w czasie stwarzającym ryzyko uzyskania niewiarygodnych wyników. Stwierdzono przekraczanie limitów czasu poszczególnych faz procesu diagnostycznego. Sytuacja ta wystąpiła w 10% wszystkich ocenionych przypadków (172 przypadków), dla których było możliwe określenie czasu realizacji badania, a więc kiedy formularze zleceń i sprawozdań z wykonania badania zawierały wszystkie wymagane informacje. Przekroczenia dopuszczalnego czasu wykonania badania wystąpiły w 10 medycznych laboratoriach diagnostycznych kontrolowanych jednostek, w tym w 6 (43%) medycznych laboratoriach podwykonawców.
Nadzór nad transportem materiału biologicznego do laboratoriów zewnętrznych znajdujących się poza lokalizacją szpitala nie zawsze był wystarczający. Kontrolowane laboratoria posiadały wprawdzie opracowane i wdrożone procedury transportu, jednak nie we wszystkich określono dopuszczalny czas transportu materiału do badań zleconych podwykonawcom. Zdarzało się także, że materiał biologiczny transportowano do podmiotów zewnętrznych oddalonych od 2 do 100 km (w tym w sześciu jednostkach powyżej 20 km), a średni czas transportu wynosił nawet do 3 godzin.
Inne stwierdzone nieprawidłowości
Badania z zakresu diagnostyki patomorfologicznej odbywały się zakładach lub pracowniach, w których nie wyodrębniono medycznego laboratorium diagnostycznego. Sytuacja ta wystąpiła w czterech spośród pięciu skontrolowanych jednostek, pomimo że praktyka patomorfologiczna opierała się o czynności o charakterze diagnostyczno-laboratoryjnym w rozumieniu przepisów ustawy o diagnostyce laboratoryjnej.
W przypadku braku wyodrębnienia laboratorium, do czynności diagnostyki laboratoryjnej nie miały zastosowania przepisy wykonawcze mające na celu zagwarantowanie ich właściwego poziomu i jakości, a więc przepisy gwarantujące ochronę bezpieczeństwa i zdrowia publicznego w zakresie badań diagnostycznych.
Podmioty lecznicze nieterminowo regulowały zobowiązania wobec podwykonawców świadczących usługi diagnostyczne. W przypadku 1117 faktur, na łączną kwotę ponad 19,5 mln zł, opóźnienia wynosiły od 1 do 420 dni. Ponadto, do dnia zakończenia czynności kontrolnych nie zapłacono ponad 1,1 mln zł tytułem 25 faktur, których termin zapłaty upłynął.
Wnioski systemowe do Ministra Zdrowia
W celu poprawy efektywności funkcjonowania systemu ochrony zdrowia, a w konsekwencji poprawy zdrowia i jakości życia mieszkańców, NIK wnosi o podjęcie przez Ministra Zdrowia następujących działań:
• przygotowanie rozwiązań systemowych dotyczących diagnostyki laboratoryjnej, zapewniających optymalne wykorzystanie dostępnych badań i właściwe finansowanie (w tym zwiększenie nakładów finansowych), w szczególności do celów profilaktycznych w podstawowej opiece zdrowotnej, co w połączeniu z wywiadem lekarskim zapewni najtańsze źródło informacji medycznej
• przeprowadzenie rzetelnej analizy zapotrzebowania na kadrę medyczną w dziedzinach diagnostyki laboratoryjnej oraz w dziedzinach medycyny mających zastosowanie w diagnostyce laboratoryjnej i podjęcie skutecznych działań ukierunkowanych na uzupełnianie niedoboru tej kadry medycznej
• wykorzystanie przewidzianych w ustawie o diagnostyce laboratoryjnej i ustawie o działalności leczniczej instrumentów skutecznego nadzoru nad funkcjonowaniem medycznych laboratoriów diagnostycznych, co przyczyni się do podniesienia jakości wykonywanych badań diagnostyki laboratoryjnej.
Ponadto NIK kieruje do Ministra Zdrowia wnioski o podjęcie działań legislacyjnych mających na celu dokonanie zmian w ustawie o diagnostyce laboratoryjnej, tak, aby:
• zapewnić umiejscowienie medycznego laboratorium diagnostycznego w lokalizacji podmiotu udzielającego stacjonarnych i całodobowych świadczeń zdrowotnych, biorąc pod uwagę m.in. szybkość uzyskania wyników badań, a tym samym możliwość wykorzystania ich przy zmieniającym się stanie klinicznym hospitalizowanego pacjenta, a także nadzór nad wykonywaniem czynności diagnostyki laboratoryjnej
• wprowadzić system licencjonowania medycznych laboratoriów diagnostycznych powiązany z oceną jakości badań, co zapewni należyte wykonywanie czynności diagnostyki laboratoryjnej oraz wymaganą jakość badań diagnostycznych
• wprowadzić wymóg pełnienia funkcji kierownika laboratorium w pełnym wymiarze czasu pracy w lokalizacji medycznego laboratorium diagnostycznego, co przyczyni się do wzmocnienia nadzoru nad pracą laboratorium
• określić sposób liczenia kosztów badań laboratoryjnych na podstawie opisu struktury świadczeń diagnostycznych, co stworzy narzędzie do ich wyceny, ujednolici procedury diagnostyki laboratoryjnej oraz usprawni organizację pracy w medycznym laboratorium diagnostycznym.
Ponadto, NIK wnosi do Ministra Zdrowia o kontynuowanie rozpoczętego procesu legislacyjnego w sprawie określenia standardów organizacyjnych w zakresie diagnostyki patomorfologicznej.
Uwagi
NIK zwraca uwagę Ministrowi Zdrowia na brak informacji o liczbie i rodzaju zlecanych badań laboratoryjnych, co uniemożliwia monitorowanie jakości i efektywności kosztowej świadczeń diagnostyki laboratoryjnej.
Zdaniem NIK, zwiększenie zakresu i liczby wykonywanych badań laboratoryjnych w profilaktyce mogłoby przyczynić się do zmniejszenia wydatków w ochronie zdrowia poprzez zwiększenie wykrywalności chorób we wczesnym stadium choroby, a w efekcie zmniejszenia liczby zaawansowanych stanów chorobowych, skrócenia czasu leczenia oraz ograniczenia wydatków na terapie.