Zdjęcia udostępnili: dr med. Wacław L. Nahorski (ryc. 1), lek. Weronika Rymer (ryc. 2, 4, 6, 11, 12), Krzysztof Kłosiński z Centrum Nurkowego Atmosfera (ryc. 2, 8, 9, 10), Jakub Tłuścik (ryc. 5), dr med. Agnieszka Wroczyńska (ryc. 7)
Przypadek 1
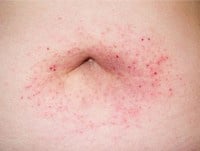
45-letni mężczyzna zgłosił się do kliniki z powodu obrzęku ramienia i przedramienia prawego, z sączącymi zmianami skórnymi o charakterze plamistym i rumieniowym oraz z bólem zajętej kończyny (ryc. 1). Dotychczas nie chorował przewlekle, a dolegliwości pojawiły się nagle podczas kąpieli morskiej w Tajlandii (Zatoka Tajlandzka), przed 2 dniami. Początkowo dominował silny ból oraz zmiany skórne o charakterze oparzeniowym na przedramieniu, o wyglądzie linijnych zaczerwienień. W punkcie medycznym w miejscu wypadku oczyszczono rany oraz podano leki przeciwuczuleniowe i przeciwobrzękowe (pacjent nie pamięta jakie). Poza tachykardią i silnym niepokojem nie wystąpiły objawy ogólne. Podczas lotu powrotnego do Polski pojawił się narastający obrzęk kończyny.
Przy przyjęciu pacjent był w dobrym stanie ogólnym. W badaniu przedmiotowym, poza wyżej opisanymi zmianami w obrębie kończyny górnej, stwierdzono podobne zmiany w okolicy podkolanowej oraz powiększone węzły chłonne pachowe po stronie zajętej kończyny górnej. Wyniki badań laboratoryjnych (m.in. morfologii krwi, OB, elektrolitów, układu krzepnięcia i fibrynolizy, parametrów czynności wątroby i nerek) były prawidłowe.
Ryc. 1
Pytanie 1. Jaka jest przyczyna wystąpienia zmian chorobowych?
Na podstawie podanych przez pacjenta okoliczności wystąpienia obrażeń, rejonu geograficznego oraz zgłaszanych dolegliwości można rozpoznać oparzenie przez meduzę. Pacjent nie zauważył kontaktu z żadnym zwierzęciem podczas kąpieli, jednak stwierdzone objawy (linijne zaczerwienienia na skórze, odpowiadające śladom ramion meduzy oraz silny ból i obrzęk) są typowymi efektami działania jadu tych jamochłonów. Dostępne informacje nie pozwalają na ustalenie gatunku parzydełkowca, który wywołał obrażenia. Ze względu na charakterystyczny wygląd zmian na skórze, przypominający odcisk bieżnika opony samochodowej, można jednak podejrzewać poparzenie przez kostkomeduzę (Cubomedusae, ang. box-jellyfish).
Meduzy (ryc. 2) stanowią jedną z dwóch form morfologicznych u części parzydełkowców (Cnidaria), czyli jadowitych jamochłonów, spośród których około 90 gatunków może spowodować istotne oparzenia u ludzi. Są to drapieżniki swobodnie pływające, wykorzystujące do chwytania zdobyczy i do obrony organy zwane parzydełkami. Zagrożeniem dla ich ofiar są ramiona zawierające zwykle bardzo liczne parzydełka (nematocysty). Na skutek podrażnienia dochodzi do gwałtownego wyrzucenia z nematocyst nici przebijających powłokę ofiary i zatrucia jadem o właściwościach parzących, a niekiedy również silnie toksycznych.
Wśród jadowitych zwierząt morskich obrażenia najczęściej powodują meduzy. Większość z nich wywołuje jedynie przemijające zmiany miejscowe w postaci bolesnego rumienia, pęcherzy, owrzodzeń lub martwicy i obrzęku. Niektóre gatunki mogą także spowodować ogólnoustrojowe zatrucie z zagrażającymi życiu zaburzeniami, przede wszystkim sercowo-naczyniowymi, oddechowymi i neurologicznymi. Takie przypadki najczęściej mają miejsce w przybrzeżnych rejonach Oceanu Spokojnego, Oceanu Indyjskiego oraz Australii i głównie wywoływane są przez kostkomeduzy, jamochłony o charakterystycznym, przypominającym sześcian kształcie ciała. Najbardziej jadowitym zwierzęciem morskim jest należąca do tego rzędu meduza Chironex fleckeri (potocznie zwana "osą morską" [ryc. 3]), preferująca płytkie wody przybrzeżne. Dorosłe osobniki mają dzwon o średnicy do 20 cm, są wyposażone nawet w 60 ramion o długości do 3 m oraz ilość jadu zdolną do uśmiercenia 3 osób. Głęboka hipotensja, porażenie mięśni, w tym oddechowych, oraz nagłe zatrzymanie krążenia mogą wystąpić w ciągu kilku minut po poparzeniu przez C. fleckeri, a śmiertelność sięga 20%.

Ryc. 2. Meduzy i ich parzydełka (Morze Śródziemne, Morze Czerwone)
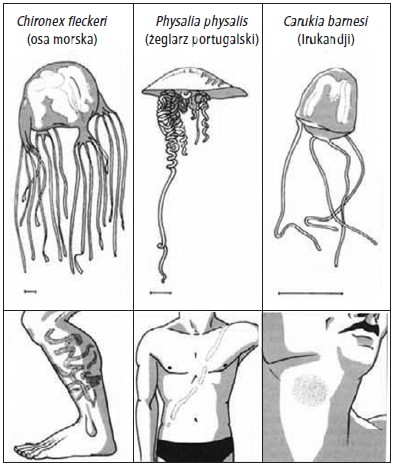
Ryc. 3. Charakterystyka morfologiczna wybranych gatunków parzydełkowców i typowy wygląd zmian wskutek poparzenia (na podstawie: Junghanss T., Bodio M.: Medically important venomous animals: biology, prevention, first aid, and clinical management. Clin. Infect. Dis., 2006; 43: 1309–1317, zmodyfikowane)
W tropikalnej części Australii zagrożeniem jest także Irukandji (Carukia barnesi [ryc. 3]), mała meduza (ok. 2 cm długości), która początkowo wywołuje minimalne zmiany miejscowe, z późnym rozwojem ogólnoustrojowych objawów zależnych od wyrzutu katecholamin, takich jak pobudzenie, tachyarytmie i wzrost ciśnienia tętniczego. Wszystkie parzydełkowce mogą wywoływać reakcje nadwrażliwości, w tym wstrząs anafilaktyczny.
Pytanie 2. Jakie są zasady udzielenia pierwszej pomocy w takim przypadku? Jakie leczenie należy zastosować?
W pierwszej kolejności trzeba przepłukać ranę oparzeniową słoną wodą i usunąć widoczne pozostałości ramion meduzy. Należy to uczynić za pomocą narzędzi bądź w rękawiczkach, jako że parzydełka mogą spowodować obrażenia nawet po ich oderwaniu od ciała zwierzęcia. Nie wolno polewać zmian skórnych wodą słodką, gdyż płyny hipotoniczne aktywują kolejne nematocysty, skutkując nasileniem poparzenia i zatrucia. Jak najszybciej trzeba dążyć do inaktywacji pozostałych w obrębie skóry poszkodowanego parzydełek, aby zapobiec dalszemu uwalnianiu trucizny. Detoksykantem z wyboru w przypadku Chironex fleckeri jest 5% kwas octowy (ocet spożywczy), dostępny często na zagrożonych plażach australijskich (ryc. 4), ale raczej niespotykany w krajach rozwijających się, w których nie istnieje system ratownictwa przybrzeżnego. W celu uzyskania optymalnego efektu należy polewać poparzone miejsca octem przez 30 minut lub do chwili ustąpienia bólu.
Ocet dezaktywuje nematocysty także pozostałych gatunków meduz i innych parzydełkowców, z wyjątkiem żeglarza portugalskiego (Physalia physalis [ryc. 3]). W przypadku obrażeń wywołanych przez tego stułbiopława nie powinno się stosować octu, gdyż nie pomaga, a nawet może aktywować nematocysty i nasilać zatrucie. Jako substancje alternatywne, również inaktywujące parzydełka meduz, stosuje się m.in. 40–70% alkohol izopropylowy, wodorowęglan sodu lub rozcieńczony wodorotlenek sodowy.

Ryc. 4. Ostrzeżenie przed Cubomedusae i zbiornik z kwasem octowym na plaży australijskiej
Po dekontaminacji należy usunąć mechanicznie pozostałe nematocysty (często są niewidoczne), na przykład za pomocą żyletki i kremu do golenia. Można zastosować leki przeciwhistaminowe, glikokortykosteroidy (miejscowo lub ogólnie, w zależności od nasilenia objawów) oraz leki znieczulające (np. lidokainę w żelu lub aerozolu). W razie wystąpienia objawów wskazujących na zakażenie bakteryjne wskazana jest antybiotykoterapia ogólna oraz miejscowe preparaty antyseptyczne. Spektrum działania antybiotyku powinno obejmować Staphylococcus sp., Streptococcus sp. oraz typowo morskie patogeny jak Vibrio vulnificus.
W opisanej sytuacji klinicznej, ze względu na postępujące dolegliwości (obrzęk, sączące zmiany skórne) zastosowano dożylnie amoksycylinę z klawulanianem oraz miejscowo bacytracynę z neomycyną w maści. Ponadto stosowano cetyryzynę doustnie oraz miejscowo octanowinian glinu. Po kilku dniach obrzęk kończyny ustąpił całkowicie, a zmiany skórne znacznie się zmniejszyły. Leczenie bólu u poparzonych przez meduzę niekiedy wymaga podawania opioidów, natomiast u opisywanego chorego wystarczającą kontrolę dolegliwości uzyskano, podając dożylnie ketoprofen.
Pacjent nie wykazywał objawów ogólnoustrojowego zatrucia jadem meduzy. W razie ich wystąpienia postępowanie zależy od stanu chorego. W ciężkich przypadkach konieczne bywa najszybsze przetaczanie krystaloidów, tlenoterapia, podawanie leków przeciwdrgawkowych, a nawet resuscytacja krążeniowo-oddechowa. Rzadko dochodzi do ostrej niewydolności nerek, wymagającej leczenia nerkozastępczego. Dostępna jest surowica przeciwko toksynom Chironex fleckeri; przeciwko jadom pozostałych meduz nie produkuje się antytoksyn swoistych gatunkowo.
Stwierdzenie objawów ogólnych po poparzeniu przez parzydełkowce nakazuje co najmniej 6–8-godzinną obserwację chorego, ze względu na możliwy nawrót poważnych dolegliwości po początkowo skutecznym leczeniu. Rany spowodowane przez meduzy wymagają zastosowania immunoprofilaktyki przeciwtężcowej, zależnie od dotychczasowego stanu uodpornienia pacjenta.
Przypadek 2
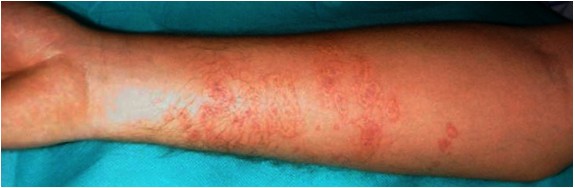
28-letni mężczyzna, bez istotnej przeszłości chorobowej, w czasie wakacji na Sardynii, wchodząc do morza doznał zranienia lewej stopy (okolica pomiędzy paluchem a II palcem). Wystąpił bardzo silny palący ból, który promieniował na całą stopę. Pojawił się obrzęk (ryc. 5), a skóra stopy zsiniała. Pacjent był konsultowany w lokalnej przychodni, gdzie zalecono mu trzymanie kończyny w misce z gorącą wodą przez 2 godziny, co spowodowało znaczące zmniejszenie dolegliwości. Otrzymał również zastrzyk, jednak nie potrafił określić, co to była za substancja. Z powodu nawrotów obrzęku i dolegliwości bólowych w 10 dni po skaleczeniu zalecono stosowanie maści z gentamycyną i hydrokortyzonem, antybiotyk doustnie (amoksycylina z klawulanianem) i preparat escyny, które stosował przez tydzień. Obrzęk i ból kończyny ustąpiły całkowicie po około 5 tygodniach od zatrucia. Pacjent nie wymagał leczenia szpitalnego.
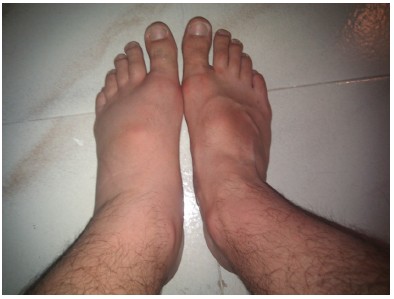
Ryc. 5
Pytanie 1. Jaka jest przyczyna wystąpienia dolegliwości?
Opis zdarzenia oraz lokalizacja geograficzna wskazują na zranienie przez jadowitą rybę z rodziny ostroszowatych (Trachinidae, ang. weeverfish [ryc. 6]). Gatunki ostroszy (smoczników) z tej rodziny należą do najbardziej jadowitych ryb strefy umiarkowanej. W Europie występują przede wszystkim: Trachinus draco (ostrosz drakon), Trachinus vipera (ostrosz wipera, ostrosz żmijka), Trachinus radiatus (ostrosz sieklik) i Trachinus araneus. Bytują w basenie Morza Śródziemnego, Morza Czarnego oraz wschodniej części Atlantyku (od zachodniego wybrzeża Afryki Północnej do Norwegii). Rzadko spotykane są w basenie Morza Bałtyckiego – głównie w okolicy Cieśnin Duńskich, wyjątkowo u wybrzeży Polski. W 2008 roku Trachinus draco został złowiony w okolicy Zatoki Gdańskiej. Doszło wówczas do zatrucia jednego z rybaków. Zwykle jednak Polacy mają kontakt z ostroszem podczas wakacji w krajach basenu Morza Śródziemnego.

Ryc. 6. Ryba z rodziny ostroszowatych (Morze Śródziemne). Ostrosze na dnie mogą być trudne do zauważenia.
Ostrosz osiąga długość od 15 cm (T. vipera) do 46 cm (T. draco), zwykle około 21 cm. Są to ryby prowadzące samotny tryb życia. W okresie letnim preferują żerowanie w wodach przybrzeżnych (nawet na głębokości kilkudziesięciu centymetrów), w zimie schodzą na głębokość do 150 m. Są drapieżnikami; polując na drobne ryby i skorupiaki, zagrzebują się w piasku. Gruczoły jadowe z kolcami są umiejscowione w okolicy pierwszej płetwy grzbietowej oraz pokryw skrzelowych. Do skaleczenia i wprowadzenia jadu dochodzi w przypadku bezpośredniego kontaktu ze zwierzęciem w wyniku nadepnięcia (osoby kąpiące się, brodzące w wodzie) lub nieostrożnego obchodzenia się z rybą i jej chwytania nieosłoniętymi rękoma (rybacy). T. vipera preferuje płaskie piaszczyste lub muliste dno, T. draco głębsze (do 30 m) wody przybrzeżne. Dlatego też zatrucia jadem ostrosza żmijki częściej zdarzają się wśród osób kąpiących się, a T. draco – wśród rybaków i nurków.
Jad jest mieszaniną kilku związków, zawiera m.in. 5-hydroksytryptaminę odpowiedzialną za wystąpienie bólu, białka uwalniające histaminę, mukopolisacharydy, kininy lub związki kininopodobne. Jad T. draco zawiera również w dużym stężeniu katecholaminy i białka mające aktywność histaminy i cholinesterazy. Wyizolowano również substancję zwaną drakotoksyną, która ma właściwości hemolityczne oraz depolaryzujące błony komórkowe. Do objawów zatrucia należą: silny ból promieniujący od miejsca zranienia, obrzęk rozprzestrzeniający się często na całą kończynę, nieprawidłowa reakcja naczyniowa, zsinienie kończyny. W miejscu skaleczenia może dojść do powstania martwicy. Objawy zwykle są miejscowe, jednak w niektórych przypadkach dochodzi do reakcji ogólnoustrojowych (ból głowy, nudności i wymioty, dreszcze, zaburzenia rytmu serca, obniżenie ciśnienia tętniczego, omdlenie, nadmierna potliwość). Wyjątkowo może dojść do zgonu. Dolegliwości bólowe utrzymują się kilka dni, podobnie jak obrzęk, mogą jednak nawracać z różną intensywnością przez kilka tygodni. Opisano również przypadek utrzymywania się obrzęku przez 3 lata.
Pytanie 2. Jakie są zasady udzielenia pierwszej pomocy w przypadku zatrucia jadem ostrosza? Jakie leczenie należy zastosować, czy jest dostępna swoista surowica?
Nie ma swoistej odtrutki na składniki jadu ostrosza, ale są one ciepłochwiejne. Dlatego też szybkie umieszczenie skaleczonej kończyny w gorącej wodzie (>45°C) ma spowodować znaczące ograniczenie ich działania. Zaleca się trzymanie kończyny w gorącej wodzie, najlepiej do ustąpienia bólu, przez 30–90 minut. Wskazane jest podanie leków przeciwbólowych i przeciwzapalnych, przede wszystkim glikokortykosteroidów (zwłaszcza w przypadku objawów reakcji anafilaktycznej). Większość ekspertów zaleca również podanie leków przeciwhistaminowych (np. antazoliny). W przypadku niewystarczającej skuteczności leków przeciwbólowych (w tym opioidowych) zaleca się również stosowanie glukuronianu wapnia. Z uwagi na duże ryzyko zakażenia bakteryjnego należy rozważyć antybiotykoterapię; konieczna jest też profilaktyka tężca. Rana poza typowym opracowaniem chirurgicznym i oczyszczeniem nie powinna być zaszywana.
W przypadku wystąpienia objawów uogólnionych, a także zatrucia u osób z chorobą układu krążenia lub alergią (zwłaszcza z astmą), leczenie i obserwacja powinny być prowadzone w warunkach szpitalnych. Osoby ogólnie zdrowe, tylko z miejscowymi zmianami o niewielkim nasileniu, można leczyć ambulatoryjnie.
Opisany pacjent nie wymagał hospitalizacji. Lekarz w miejscu wypadku zastosował typowe leczenie. Dodatkowo choremu zalecono stosowanie preparatu escyny, która również ma działanie przeciwzapalne i przeciwobrzękowe.
Pytanie 3. Jakie mogą być powikłania zranienia przez ostrosza?
Najczęstszym powikłaniem są zakażenia bakteryjne i długotrwałe gojenie się rany. Istnieje również ryzyko tężca. Do najniebezpieczniejszych powikłań, niekiedy stwarzających zagrożenie życia, należą reakcje anafilaktyczne (w tym wstrząs anafilaktyczny) W takim przypadku zaleca się podanie hydrokortyzonu. Drugą grupą groźnych powikłań są zaburzenia ze strony układu krążenia – zaburzenia rytmu serca (bradykardia, tachykardia) i znacząca hipotensja. Opisywano również zaburzenia ze strony układów: oddechowego (bezdech, oddech Kussmaula, krwotoczny obrzęk płuc), pokarmowego (nudności, wymioty, ból brzucha) i nerwowego (niepokój, zawroty, ból głowy, drgawki), a także poronienie po skaleczeniu przez ostrosza.
Do przewlekłych powikłań należy utrzymujący się obrzęk, który może nawet ograniczać ruchomość stawów. Opisano przypadek kobiety, u której wykonano liposukcję z powodu obrzęku prawej dłoni ograniczającego ruchomość palca wskazującego i utrzymującego się przez 3 lata po ukłuciu.
Komentarz
Atrakcyjne i coraz bardziej dostępne dla podróżnych środowisko podwodne wiąże się z różnymi zagrożeniami zdrowotnymi. Taksonomia niebezpiecznych zwierząt morskich jest dosyć skomplikowana, wymowny jest natomiast ich podział według organizacji Divers Alert Network (DAN), obejmujący następujące kategorie: stingers (parzące), stickers (kłujące), scrapers (drapiące), shockers (porażające) oraz snappers (dosłownie kłapiące zębami, do których zaliczają się rekiny i inne drapieżniki). Ta klasyfikacja obrazowo przedstawia mechanizmy urazów związanych z każdą z grup i jednocześnie ułatwia orientację w zasadach pierwszej pomocy. We wszystkich kategoriach znajdują się gatunki, które mogą stanowić ryzyko dla życia ludzkiego, natomiast głównym zagrożeniem w pierwszych trzech grupach są zwierzęta jadowite – wyposażone w gruczoły jadowe połączone z różnego rodzaju aparatami raniącymi, takimi jak parzydełka u meduz, kolce u ryb lub ząbki kłujące u ślimaków. Biologicznie aktywne składniki jadów organizmów morskich zawierają m.in. neurotoksyny (oddziałujące na przewodnictwo nerwowe), cytotoksyny (działające na błony biologiczne), substancje o działaniu immunosupresyjnym oraz enzymy.
Najpowszechniejsze i najważniejsze z punktu widzenia klinicznego są obrażenia wywołane przez parzydełkowce (jamochłony) oraz jadowite ryby, których przykłady przedstawiono powyżej. Do toksycznych jamochłonów zalicza się oprócz meduz także niektóre koralowce, w tym ukwiały (ryc. 7) oraz organizmy kolonijne – polipy. Wśród tych ostatnich szczególnie istotnym zagrożeniem jest należący do stułbiopławów żeglarz portugalski (Physalia physalis, ang. Portuguese man of war), najczęściej spotykany w Atlantyku i Morzu Karaibskim i unoszący się na powierzchni wody, który potrafi jednocześnie "wystrzelić" kilka milionów parzących nitek i spowodować ciężkie zatrucie neurotoksynami.

Ryc. 7. Ukwiał (Morze Południowochińskie). Ryby z rodzaju Amphiprion żyją w symbiozie z ukwiałami i są odporne na ich toksyny.
Do kategorii "kłujących" zaliczane są ryby mające gruczoły jadowe z kolcami, najczęściej umiejscowionymi w okolicy płetw. Wśród nich najczęściej powodują obrażenia u ludzi ogończe, czyli płaszczki (Dasyatidae, ang. stingray [ryc. 8]), u których kolec znajduje się na ogonie i może powodować mechaniczne uszkodzenia ciała, groźne zwłaszcza w obrębie klatki piersiowej. Zatrucia śmiertelne zdarzają się sporadycznie, najczęściej w wyniku obrażeń zadanych przez szkaradnice (Synanceia, ang. stonefish [ryc. 9]).

Ryc. 8. Płaszczka (Morze Czerwone)

Ryc. 9. Szkaradnica (Morze Czerwone)
Zgony odnotowywano także po ukłuciach płaszczek. Istotnym zagrożeniem są także skorpenokształtne, wśród których około 80 gatunków jest groźnych dla człowieka. Rodzina Scorpaenide obejmuje ryby o osobliwych kształtach, które często są obdarzone zdolnością maskowania się w otoczeniu. Do jej najbardziej charakterystycznych przedstawicieli zalicza się skrzydlice (Pterois, ang. lionfish [ryc. 10]) i skorpeny (Scorpaena, ang. scorpionfish [ryc. 11]). W związku z popularnością niektórych gatunków skrzydlic wśród hodowców najczęstszymi ofiarami jadu tych ryb są akwaryści. Obserwowano przypadki zatrucia nawet w wyniku dotknięcia martwego zwierzęcia, jako że jad skorpenokształtnych może utrzymywać swą aktywność do 48 godzin od śmierci ryby.

Ryc. 10. Skrzydlica (Morze Czerwone)

Ryc. 11. Skorpena (Morze Śródziemne)
Zwierzęta toksyczne można znaleźć także wśród gąbek, pierścienic, mięczaków i szkarłupni (te ostatnie to m.in. rozgwiazdy i jeżowce, dość często spotykane w Morzu Śródziemnym i Morzu Czerwonym [ryc. 12]). Jad drobnych, pięknie ubarwionych ośmiornic z rodzaju Hapalochlaena (ang. blue-ringed octopus) jest w stanie doprowadzić do ciężkiego zatrucia z objawami neurotoksycznymi, wiotkim porażeniem mięśni i niewydolnością oddechową. Niebezpieczne bywają także niektóre gatunki ślimaków morskich, w szczególności z rodzaju stożków (Conus), których toksyny mogą doprowadzić do zgonu z powodu porażenia przepony lub niewydolności krążenia. Do ukłuću ludzi dochodzi przede wszystkim przy zbieraniu ich atrakcyjnych muszli.Do zatruć spowodowanych przez jadowite węże morskie dochodzi zwykle wśród rybaków w tropiku podczas opróżniania sieci lub brodzenia w płytkiej, mętnej wodzie. Okolice stóp, stawów skokowych i łydek są więc szczególnie częstym miejscem obrażeń spowodowanych przez takie gatunki. Natomiast u rybaków oraz osób zbierających muszle skaleczenia dotyczą przede wszystkim rąk.

Ryc. 12. Jeżowce (Morze Śródziemne)
Większość wymienionych powyżej zwierząt zamieszkuje akweny położone pomiędzy równoleżnikami 50°, zwłaszcza w strefach klimatu tropikalnego i subtropikalnego, szczególnie okolice przybrzeżne oraz rafy koralowe Oceanu Indyjskiego i Pacyfiku. Jak widać na przykładzie pacjenta zranionego przez ostrosza, jadowite gatunki nie należą do rzadkości w Morzu Śródziemnym. Poważne, trwające kilka dni objawy poparzenia może spowodować także często spotykana w Bałtyku chełbia modra (Aurelia aurita), uważana często i niesłusznie za meduzę zupełnie niegroźną.
Konsekwencje kliniczne obrażeń zależą od gatunku oraz ilości jadu, który wniknął do ciała ofiary, a więc od rozległości i czasu trwania kontaktu z aparatem raniącym (np. z parzydełkami). U większości poszkodowanych głównym problemem są dolegliwości bólowe i zmiany miejscowe. Niezależnie od gatunku, który wywołał objawy zatrucia, mogą wystąpić reakcje alergiczne, w tym wstrząs anafilaktyczny. Niekiedy poważne zaburzenia pojawiają się zanim ofiara zdoła wyjść z wody – może wówczas nastąpić śmierć wskutek utonięcia. U osób zatrutych jadem zwierząt morskich mogą współistnieć również inne problemy związane z czynnikami środowiskowymi, na przykład u zbyt szybko wynurzającego się nurka może wystąpić choroba dekompresyjna.
Pierwsza pomoc zależy od stanu pacjenta oraz gatunku zwierzęcia, zidentyfikowanego przez świadków lub poszkodowanego, bądź domniemanego na podstawie charakteru ran i okoliczności wypadku. Podczas jej udzielania należy w każdej chwili być przygotowanym na nagłe pogorszenie stanu pacjenta i konieczność podjęcia czynności resuscytacyjnych. Algorytm postępowania przedstawia rycina 13.
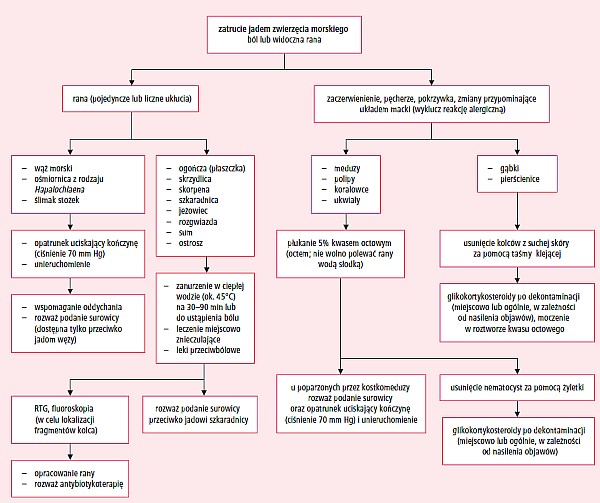
Ryc. 13. Algorytm postępowania u poszkodowanego przez jadowite zwierzę morskie (na podstawie: Auerbach P.S.: Wilderness Medicine. Mosby Elsevier, 2007, zmodyfikowane)
Uproszczony schemat postępowania u poszkodowanego przez jadowite zwierzę morskie obejmuje:
- usunięcie przyczyny – dekontaminację, usunięcie pozostałych na skórze parzydełek, lokalizację i usunięcie kolca jadowego lub jego fragmentów
- leczenie objawów – leczenie bólu, reakcji alergicznych, objawowe leczenie toksycznego oddziaływania jadu, podanie swoistej antytoksyny
- zapobieganie powikłaniom, w tym często występującym wtórnym zakażeniom – antybiotykoterapię, chirurgiczne opracowanie i oczyszczanie rany w toku gojenia, immunoprofilaktykę przeciwtężcową.
Swoiste surowice przeciwjadowe są produkowane w Australii przez Commonwealth Serum Laboratories, przy czym dostępne są preparaty przeciwko toksynom jedynie kilku gatunków zwierząt morskich – meduzy Chironex fleckeri (skuteczna także w zatruciach spowodowanych przez Chiropsalmus quadrigatus), węży Enhydria schistosa i Notechis scutatus (obie surowice używane są do neutralizacji toksyn większości gatunków węży morskich) oraz szkaradnicy Synanceia trachynis (surowica wykorzystywana jest także w leczeniu zatrucia skorpenami).
Zasady zapobiegania obrażeniom przez jadowite zwierzęta morskie
- Nie należy chwytać gołymi rękami nieznanych sobie zwierząt, nawet jeśli wyglądają na martwe. Nie należy również zbierać muszli z dna lub plaży w czasie odpływu, ponieważ mogą być schronieniem jadowitego ślimaka.
- Kąpać się lub brodzić w wodzie (zwłaszcza mętnej) należy w specjalnym obuwiu.
- Poza typowym strojem do kąpieli warto wkładać piankę neoprenową zakrywającą większą część ciała. Strój taki chroni nie tylko przed wychłodzeniem organizmu czy oparzeniem słonecznym skóry, ale również w pewnym stopniu przed kontaktem z niektórymi zwierzętami jadowitymi (np. parzydełkowcami).
- Nie należy łamać obowiązujących zakazów kąpieli w przypadku informacji o możliwości pojawienia się na danym obszarze meduz lub innych jadowitych zwierząt. Warto się zorientować na miejscu o aktualnym stanie zagrożenia w danym rejonie oraz o sposobach udzielania pierwszej pomocy w przypadku zatrucia.
- W czasie pobytu na plaży w okresie odpływu, wskazane jest sprawdzenie, czy w niecce z wodą, w której będą bawiły się dzieci, nie ma zwierząt (potencjalnie niebezpiecznych).
- Nie należy specjalnie straszyć zwierząt czy w inny sposób zakłócać ich spokoju. Większość z nich zwykle odpływa, jednak niepokojone mogą odebrać to jako atak, a ukąszenie jest ich mechanizmem obronnym. Również w przypadku napotkania w czasie kąpieli potencjalnie niebezpiecznego zwierzęcia (np. węża morskiego, rekina) należy zachowywać się spokojnie. Gwałtowne ruchy mogą wyzwolić agresję u zwierzęcia i atak. Niektóre ryby (barakudy, mureny i in.) atakują również, broniąc swojego terytorium łowieckiego. Dlatego też kąpiąc się czy nurkując, należy obserwować otoczenie, a w razie zauważenia potencjalnie niebezpiecznego zwierzęcia zachować odpowiednią odległość i rozsądek.