• Problem zgonów nadmiarowych w wymiarze zdrowia publicznego jest bardzo poważny. Obrazuje on przeciążenie systemu ochrony zdrowia.
• Środki otrzymywane przez szpitale nie pokrywają realnych kosztów udzielanych świadczeń, a różnica ta generuje dynamiczne ich zadłużenie.
• Środki przekazywane szpitalom przez NFZ są nieadekwatne do rzeczywistych nakładów na świadczenia, co z kolei przekłada się na dostępność świadczeń i w efekcie naruszenie konstytucyjnej zasady równości.
• Ministerstwo Zdrowia powinno dokonać niezwłocznej rewizji systemu realnej i rzeczywistej wyceny świadczeń oraz procedury jej aktualizacji.
• Odbudowa systemu po pandemii nie będzie tak bolesna, jeśli już teraz zostaną wskazane słuszne kierunki działania.

Fot. Jakub Orzechowski/ Agencja Gazeta
Sytuacja epidemiologiczna w zakresie COVID-19 obciążyła system ochrony zdrowia we wszystkich krajach. Wyzwania finansowe i logistyczne w związku z koniecznością podjęcia intensywnej walki z pandemią spowodowały rotację i redystrybucję wszystkich posiadanych zasobów. W przypadku COVID-19 droga od endemii, przez epidemię, aż do pandemii okazała się niestety być bardzo krótka i szybko ją pokonaliśmy.
W Polsce, począwszy od dnia pojawienia się pierwszego przypadku do 17 kwietnia br., odnotowano 2,68 mln zachorowań, co stanowi ok. 7,1% populacji naszego kraju. Dla porównania, we Francji od początku pandemii odnotowano 5,26 mln przypadków (ok. 7,9% populacji), zaś w Stanach Zjednoczonych 31,6 mln (ok. 9,6% ogółu ludności). Z punktu widzenia oceny stanu zdrowia populacji, oprócz analizy natężenia zapadalności na COVID-19, warto jednak odnieść się również do śmiertelności wywołanej wirusem. Liczba zgonów z tej przyczyny zarejestrowana w wyżej wymienionych państwach wynosiła odpowiednio: 61 825; 101 000 i 566 000. Wskaźnik śmiertelności (odsetek zgonów z powodu koronawirusa w subpopulacji osób chorujących) wyniósł zatem kolejno: 2,3%; 1,9% i 1,8%, co dowodzi nieco gorszej sytuacji w Polsce w tym zakresie.
Niekorzystny dla naszego kraju bilans dowodzi pewnych deficytów. Trudno jednoznacznie odpowiedzieć na pytanie co jest ich powodem. Jako jeden z wielu wymienia się niedoskonałość systemu ochrony zdrowia, aczkolwiek wydaje się, że problem jest nieco bardziej złożony i dotyczy również indywidualnych i społecznych postaw wobec pandemii. Wyraźnie spada bowiem częstość zjawiska, które w epidemiologii nazywa się wyrażaniem potrzeb zdrowotnych, wizualizowanego pod postacią góry lodowej Logana. Eksperci podkreślają, że w ostatnim czasie ludzie nie przyznają się do posiadania objawów, mogących świadczyć o zakażeniu, nie zgłaszają się po pomoc medyczną i nie poddają się badaniom. Niestety, koronawirus niejednokrotnie pokazał swoją podstępność. Początki bywają często bezobjawowe lub o lekkich objawach, co usypia czujność pacjenta, powoduje że łatwo przeoczyć punkt w czasie, po którym stan zdrowia ulega gwałtownemu pogorszeniu i często wymaga hospitalizacji. Wiara w lekki przebieg choroby i możliwość jej „zaleczenia” przy stosowaniu tradycyjnych metod lub suplementacji, a także obawa przed utratą pracy, czy też kwarantanną powodują, że pacjenci trafiają pod opiekę lekarską w zaawansowanym stadium choroby.
Co prawda, dogłębna analiza zagadnień związanych z COVID-19 i jego konsekwencji w wymiarze populacyjnym będzie możliwa dopiero po pewnym czasie, jednak już dziś można z pewnością stwierdzić, że pandemia wygenerowała nie tylko skutki zdrowotne w postaci zachorowań i zgonów spowodowanych wirusem, ale boleśnie dotknęła również innych obszarów stanu zdrowia i systemu opieki zdrowotnej, który z definicji nakierowany jest na zabezpieczanie potrzeb zdrowotnych społeczeństwa.
Dane statystyczne opublikowane przeze Eurostat niestety potwierdzają, że również w tym względzie Polska będzie zmagała się z koniecznością podjęcia działań naprawczych, a właściwie chcąc uniknąć efektu domina powinna je podjąć już teraz.
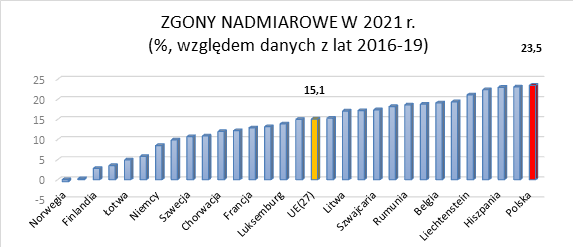
Przedstawione na wykresie zgony nadmiarowe pokazują dynamikę umieralności w okresie pandemii w stosunku do poziomu umieralności w latach 2016-2019. Wyznaczone w ten sposób wskaźniki mogą stanowić podstawę do oceny sytuacji epidemiologicznej w tym zakresie. Dane o zgonach stanowią bowiem najbardziej wiarygodne wtórne źródło informacji o stanie zdrowia (z uwagi na ich kompletność i obligatoryjność), choć nie są pozbawione wad – nie należy jednocześnie zapominać o zjawisku garbage codes. Według danych Europejskiego Urzędu Statystycznego odsetek zgonów – wyznaczony jako średnia miesięcznych wzrostów – od marca 2020 r. do stycznia 2021 r. wyniósł w Polsce 23,5%, co stawia nasz kraj na niechlubnym ostatnim miejscu. Dane Głównego Urzędu Statystycznego wskazują ogólną liczbę zgonów nadmiarowych w Polsce w okresie pandemii (marzec 2020 – marzec 2021) na poziomie 103 378 (średni miesięczny wzrost wyniósł 23%). Miesiącami krytycznymi były w analizowanym okresie kolejno: listopad, październik i grudzień 2020 oraz marzec 2021.
Powody tych negatywnych zmian w stanie zdrowia mierzonych poziomem umieralności są złożone, podobnie jak konsekwencje. Jako jedną z przyczyn należy niewątpliwie wskazać sam COVID-19, jednak nie tylko. Pandemia ujawniła wszystkie najsłabsze ogniwa systemu ochrony zdrowia, których rozpad spowodował, że Polacy zaczęli umierać częściej również z innych przyczyn. Wzrósł odsetek tzw. zgonów możliwych do uniknięcia. Dane Ministerstwa Zdrowia wskazują, że zakażenia SARS-CoV-2 wyjaśniają ok. 43% nadwyżki zgonów (głównie w grupie osób 60+), zaś 30% nadwyżki stanowią zgony niezwiązane klinicznie z zakażeniem.
Aby zobrazować skalę zjawiska zgonów nadmiarowych można porównać ją z roczną liczbą zgonów z powodu najważniejszych przyczyn. W Polsce, w świetle najbardziej aktualnych danych wynosi ona ok. 180 tys. z powodu chorób układu krążenia i ok. 100 tys. z powodu nowotworów, co pokazuje, że problem zgonów nadmiarowych w wymiarze zdrowia publicznego jest bardzo poważny. Obrazuje on przeciążenie systemu ochrony zdrowia. Kryzys wywołany pandemią ujawnił wiele problemów.
Już pierwsza jej fala wskazywała na potrzebę podjęcia określonych działań w celu poprawy funkcjonowania systemu. Jako najważniejsze elementy należy wskazać wzrost nakładów publicznych, bez których zadłużenie szpitali dalej będzie dynamicznie rosło. Konieczność wzrostu finansowania wynika wprost z uzasadnienia do wyroku Trybunału Konstytucyjnego K4/17 z 20 listopada 2019 r., który wskazał, że głównym źródłem problemów finansowych jest niedoszacowanie wartości świadczeń opieki zdrowotnej finansowanych przez Narodowy Fundusz Zdrowia. Środki otrzymywane przez szpitale nie pokrywają realnych kosztów udzielanych świadczeń, a różnica ta generuje dynamiczne ich zadłużenie. Ministerstwo Zdrowia powinno dokonać niezwłocznej rewizji systemu realnej i rzeczywistej wyceny świadczeń oraz procedury jej aktualizacji. Na wadliwość finansowania zwróciła również uwagę Najwyższa Izba Kontroli. Środki przekazywane szpitalom przez NFZ są nieadekwatne do rzeczywistych nakładów na świadczenia, co z kolei przekłada się na dostępność do świadczeń i w efekcie naruszenie konstytucyjnej zasady równości. Ochrona zdrowia pozostaje głęboko strukturalnie niedofinansowana, a Ministerstwo Zdrowia jak dotąd nie zajęło w tej sprawie stanowiska. Niezbędna jest przy tym odpowiednia alokacja środków z jednoczesną implementacją skutecznych rozwiązań z zakresu e-zdrowia, których deficyt i niedoskonałość (mimo teoretycznego istnienia takich rozwiązań) w ostatnich miesiącach wszyscy mocno odczuwamy. Obecny kryzys gospodarczy i zdrowotny wpłynie zarówno na wydatki, jak i dochody systemu ochrony zdrowia. Już teraz prognozuje się spadek wpływu ze składek do Narodowego Funduszu Zdrowia.
Bardzo ważny jest również możliwy wzrost niektórych kategorii kosztów, które gdyby nie pandemia nie ujawniłyby się w takim wymiarze, a mianowicie leczenie psychiatryczne, aktywność na polu pomocy psychologiczno-psychiatrycznej dla osób niedotkniętych przebyciem COVID-19, w tym szczególności dzieci, które w stanie epidemii musiały zmienić sposób funkcjonowania, tryb nauki na zdalny, który uniemożliwia prawidłowy rozwój psychoruchowy i kontakt z rówieśnikami, nauczycielami i stwarza warunki pogłębiającej się izolacji, stanowiąc bezpośrednie zagrożenie dla ich prawidłowego rozwoju. Ponadto, rehabilitacja pocovidowa i ratownictwo medyczne, w tym funkcjonowanie SOR-ów.
Biorąc pod uwagę obraz sytuacji epidemiologicznej należy stwierdzić, że system ochrony zdrowia wymaga pilnej interwencji w postaci sprawnie prowadzonych procesów restrukturyzacji, nakierowanych na poprawę sytuacji w zakresie finansowania i braków kadrowych. Powinny temu posłużyć zdobyte na przestrzeni ostatnich miesięcy doświadczenia. Odbudowa systemu po pandemii nie będzie tak bolesna, jeśli już teraz zostaną wskazane słuszne kierunki działania.














