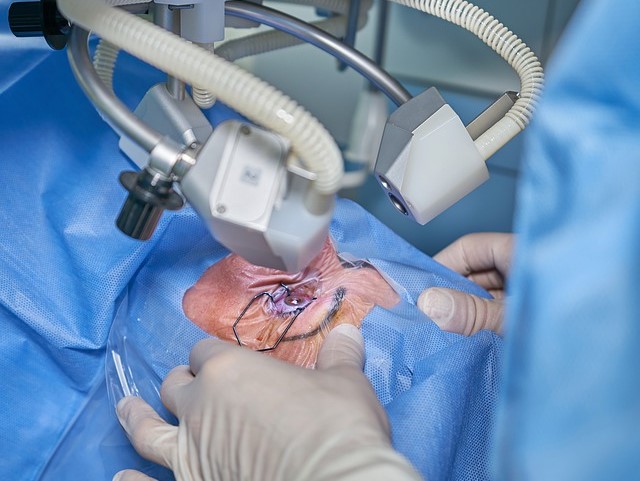
Wszczepienie KPro, czyli sztucznej rogówki wyprodukowanej przez izraelski start-up przywróciło wzrok niewidomemu od dekady 78-latkowi. Wspólnicy firmy szumnie zapowiadają, że po badaniach klinicznych syntetyczne rogówki będą stanowić pierwsze wskazanie w tzw. przeszczepieniach pełnych. Czy innowacyjny implant mógłby przynieść rozwiązanie polskich problemów w tym zakresie?
Fot. Jakub Orzechowski / Agencja Gazeta
Jamal Furani to 78-latek z Hajfy, któremu przeszczepiono sztuczną, w pełni syntetyczną rogówkę KPro wyprodukowaną przez start-up CorNeat Visions. Dzień po operacji był w stanie czytać tablicę Snellena i rozpoznawał członków rodziny. Wcześniej było to niemożliwe, bo w ciągu ostatniej dekady pacjent stopniowo, ale niemal całkowicie stracił wzrok.
Firma CorNeat Visions w ubiegłym roku otrzymała pozwolenie na przeprowadzenie prób klinicznych swojego produktu na 10 pacjentach niewidomych z powodu chorób rogówki.
Pierwszy zabieg został przeprowadzony 11 stycznia br. przez prof. Irit Bahar, szefową Oddziału Okulistyki w Rabin Medical Center w Petah Tikva w Izraelu. Operowany był właśnie Jamal Furani.
Jak przekonywał w rozmowach z prasą dr Gilad Litvin, wynalazca KPro i współzałożyciel CorNeat Visions, innowacyjność rozwiązania polega na wszczepieniu całkowicie syntetycznego implantu, który nie ma ani komórek, ani tkanek, a wszczepiony staje się częścią oka. Integrację umożliwia opatentowana w pełni syntetyczna i nieulegająca degradacji osłona z nanowłókniny, którą umieszcza się pod spojówką.
Co ciekawe, pacjent przyjął implant, mimo że wcześniej niepowodzeniem zakończyły się cztery próby przeszczepienia rogówki pobranej od dawców.
Jak przekonuje Almog Aley-Raz, współzałożyciel CorNeat Vision, zabieg jest pierwszym krokiem w kierunku międzynarodowego badania klinicznego. Cel to uzyskanie znaku CE, zezwolenia FDA i zatwierdzenie produktu przez chińską agencję NMPA. 10 pacjentów zostało zatwierdzonych do badania w Rabin Medical Center w Izraelu. Dwa dodatkowe ośrodki mają ruszyć z badaniami w styczniu tego roku w Kanadzie. Sześć kolejnych placówek czeka na zielone światło we Francji, w USA i w Holandii.
– Do naszych pierwszych badań włączyliśmy niewidomych pacjentów, którzy nie kwalifikują się już do przeszczepienia rogówki, lub pacjentów, u których nie powiodło się jedno lub więcej przeszczepień – stwierdził Aley-Raz. – Biorąc pod uwagę wyjątkowe parametry naszego urządzenia, spodziewany czas gojenia, retencję oraz fakt, że nie może ono przenosić chorób, planujemy rozpocząć drugie badanie jeszcze w tym roku z szerszymi wskazaniami, aby zatwierdzić naszą sztuczną rogówkę jako leczenie pierwszego rzutu, wypierając wykorzystanie tkanki dawcy używanej przy przeszczepieniach rogówki o pełnej grubości.
Tymczasem w Polsce tego rodzaju zabiegi, mimo że mniej korzystne od przeszczepień warstwowych, wciąż stanowią 70% wszystkich operacji. Wynika to z faktu, że potrzeby są znacznie większe od liczby udostępnianych przez Poltransplant tkanek. Rocznie wykonywanych jest ok. tysiąca przeszczepień. W ciągu ostatniego roku, ze względu na pandemię, o 200 mniej. W kolejce czeka zaś 3 tys. pacjentów, tracąc szansę na przeszczepienie warstwowe.
– Nie liczyłbym na to, że sztuczna rogówka rozwiąże nasze problemy w zakresie przeszczepów rogówki. Sami organizacyjnie musimy ten problem rozwiązać. Tym bardziej, że przedsięwzięcie jest dopiero na etapie start-upu i nie przeprowadzono jeszcze badań klinicznych – stwierdza w rozmowie z MP.PL prof. Marek Rękas, konsultant krajowy w dziedzinie okulistyki. – Gdybyśmy mieli taką skuteczną metodę po badaniach klinicznych, wówczas rozmawialibyśmy nawet o zastosowaniu sztucznej rogówki w pierwszym wskazaniu, a nie o pobieraniu jej od ludzi. Zanim badania kliniczne zostaną przeprowadzone, byłbym w tym zakresie ostrożny.
Profesor przypomina, że ten kierunek badań wciąż jest w różny sposób eksplorowany. Uruchomienie podobnego projektu planowano nawet w Polsce. Próby były podejmowane np. w Australii.
– Problemem po takich przeszczepieniach okazała się być często występująca jaskra – przestrzega konsultant.
Zdaniem prof. Marka Rękasa, w Polsce problem z przeszczepieniami rogówki jest już na tyle nabrzmiały, że należy pomyśleć nad szybkim jego rozwiązaniem.
– Rozwiązaliśmy problemy z dostępem do operacji zaćmy, rozwiązujemy problemy z dostępem do witrektomii i AMD i wciąż pozostaje temat przeszczepień rogówek, który wciąż tkwi głęboko w poprzednich czasach – przyznaje prof. Marek Rękas. – Wciąż obowiązują niekorzystne zasady i model centralnego sterowania. Ośrodki, które dokonują pobrań i przeszczepień rogówki i tak muszą rozliczać się na zasadach rynkowych z bankami tkanek. Przecież to jakość leczenia powinna decydować o tym, gdzie trafią pacjenci do przeszczepienia, a nie centralne sterowanie i uprzywilejowanie ośrodków w dostępie do rogówek. Do czasu funkcjonowania takich patologii nie rozwiążemy problemu.