łac. transplantatio cornae
ang. corneal transplantation
Co to jest rogówka?
Rogówka jest przezroczystą częścią ściany gałki ocznej, często porównywaną do szkiełka w zegarku. Średnia grubość rogówki wynosi 0,535 mm, jej średnica pionowa – 10 mm, a pozioma 11 mm.
Przeszczepienie rogówki jest zabiegiem chirurgicznym, który polega na zastąpieniu patologicznie zmienionej tkanki rogówkowej chorego (biorcy) zdrową, odpowiednio konserwowaną tkanką, pobraną od dawcy. Po raz pierwszy przeszczepienie wykonał Eduard Konrad Zirm w 1905 roku w Ołomuńcu na Morawach. Pierwsze przeszczepienie w wolnej Polsce przeprowadził prof. Wincenty Majewski w 1926 roku w krakowskiej Klinice Okulistyki. Przeszczepianie rogówki w Polsce wykonuje się w liczbie 1000 na rok, w całej Europie rocznie około 20 000 przeszczepień, natomiast w Stanach Zjednoczonych 40 000. Rogówki pozyskuje się od dawców po ich śmierci zgodnie z obowiązującym prawem. Rogówkę dawcy trzeba zakwalifikować pod względem serologicznym, przy czym warunkiem jest brak w surowicy krwi dawcy antygenów wirusów wywołujących AIDS oraz zapalenie wątroby typu B i C. Następnie ocenia się jej wygląd w mikroskopie optycznym, przy czym musi ona mieć prawidłową budowę histologiczną. Rogówkę przechowuje się w płynach konserwujących. W temperaturze +4oC można ją przechowywać do 7 dni, a w temperaturze +31oC nawet do 30 dni.
Zabieg wykonuje się w znieczuleniu ogólnym (dotchawiczym) lub miejscowym (zastrzyk w okolicę gałki ocznej). Maleńkie pole operacyjne o rozmiarze około 1 cm2 ogląda się w mikroskopie operacyjnym, który znacznie powiększa obraz. Można wymienić rogówkę na całej grubości (przeszczepienie drążące) lub tylko część grubości rogówki (przeszczepienie warstwowe), a jeśli rogówka jest pęknięta, można założyć jedynie łatkę na otwór. Okrągłym nożem (trepanem) w rogówce dawcy wycina się krążek, zwykle o średnicy 8 mm. Tak samo w oku biorcy wycina się otwór, ale o średnicy mniejszej o 0,25 mm od krążka dawcy (7,75 mm). Ostatnio próbuje się wykonywać cięcia w rogówce za pomocą nowoczesnego lasera femtosekundowego, który jest wyjątkowo precyzyjny. Rogówkę dawcy przyszywa się szwami nylonowymi; są one tak cienkie, że trudno je zobaczyć bez używania powiększenia. Zabieg przeszczepienia rogówki można łączyć z innymi procedurami okulistycznymi (usunięcie zaćmy, wszczepienie sztucznej soczewki).
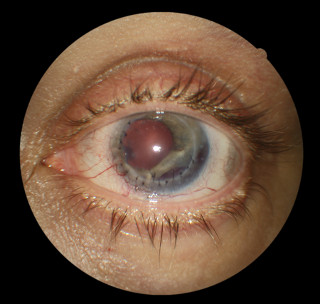
Ryc. Stan po przeszczepieniu rogówki (kertaoplastyce) z powodu ciężkiego urazu gałki ocznej
Rekonwalescencja po przeszczepieniu drążącym rogówki wynosi 6–9 miesięcy, natomiast po przeszczepieniu warstwowym 3–6 miesięcy. W tym czasie rogówka zrasta się i nabiera prawidłowego kształtu, co wiąże się z powrotem ostrości wzroku. Po zabiegu stosuje się miejscowo leki hamujące odrzut rogówki, a przez pierwszy tydzień również antybiotyk. Przed przeszczepieniem konieczne jest:
- badanie ostrości wzroku, USG przedniego i tylnego odcinka oka, optyczna tomografia rogówki z uwzględnieniem grubości rogówki, badania czynnościowe nerwu wzrokowego – badania elektrofizjologiczne oraz oznaczenia stopnia czucia rogówki (zobacz: Badanie ostrości wzroku do dali, Badanie ostrości wzroku do bliży, Ultrasonografia w prezentacji A (biometria), Ultrasonografia w prezentacji B, Podstawowe badania funkcji nerwu wzrokowego),
- kwalifikacja anestezjologa do znieczulenia,
- wykluczenie ognisk zapalnych w organizmie (laryngolog, stomatolog).
Jak przygotować się do przeszczepienia?
Z powodu zbyt małej liczby dawców przeszczepienie rogówki nie jest planowym zabiegiem. Pacjentów wzywa się telefonicznie. Po otrzymaniu informacji należy natychmiast zgłosić się do ośrodka transplantacyjnego. Jeżeli jest taka potrzeba, koniecznie należy wcześniej wykonać zabieg korekcji powierzchni oka (przeszczepienie rąbkowych komórek macierzystych, usunięcie zrostów powiekowych, odtworzenie domykalności powiek).
Jakie są wskazania do przeszczepienia rogówki?
Wskazaniem do przeszczepienia rogówki jest utrata przezroczystości (łac. leucoma), utrata kształtu (ścieńczenie), utrata ciągłości tkanki (łac. peforatio), ostry stan zapalny powodujący martwicę (zapalenia rogówki), wrodzone zmętnienie rogówki u dzieci (bielmo wrodzone – np. anomalia Petersa, anomalia Riegera, dystrofia polimorficzna tylna). Niekiedy wraz z wiekiem powstaje zmętnienie na skutek wad genetycznych (dystrofia plamkowa, siateczkowata, ziarnista, Fuchsa). Najczęstszym wskazaniem do przeszczepienia rogówki jest utrata przezroczystości nazywana keratopatią pęcherzową, w której przebiegu na przedniej powierzchni rogówki tworzy się obrzęk i powstają pęcherzyki (często jest to powikłanie zabiegu usunięcia zaćmy). Przykładem ścieńczenia jako wskazanie do keratoplastyki jest stożek rogówki oraz zmętnienia pozapalne.
Głównym objawem chorób będących wskazaniem do przeszczepienia rogówki jest obniżenie ostrości wzroku. W przypadkach obrzęku rogówki charakterystyczne jest gorsze widzenie nad ranem niż pod wieczór. Zranienia i stany zapalne, oprócz obniżenia ostrości wzroku, charakteryzują się dodatkowo bolesnością. Stanem nagłym będącym wskazaniem do przeszczepienia rogówki jest jej pęknięcie. W takiej sytuacji należy założyć na oko opatrunek (bez ucisku, ale tak, by powieki były zamknięte) i natychmiast udać się na oddział okulistyczny.
Jakie są możliwe powikłania przeszczepienia rogówki?
Przeszczepienie rogówki jest najczęściej wykonywaną procedurą transplantologiczną na świecie. Mimo to może wystąpić szereg powikłań po tych zabiegach. Skutkiem przeszczepienia drążącego może być duży astygmatyzm, czyli niezborność rogówki (nierówność krzywizn spowodowana nierównomiernym zrośnięciem się tkanek), luzowanie się szwów, rozejście się rany, jaskra (uszkodzenie nerwu wzrokowego), zaćma (zmętnienie soczewki), stan zapalany, odwarstwienie siatkówki, odrzut rogówki.
Jakie stany występujące po przeszczepieniu rogówki powinny skłonić do kontaktu z lekarzem?
Nagłe przymglenie widzenia po przeszczepieniu rogówki jest najczęściej związane z odrzuceniem przeszczepu. Należy wówczas natychmiast skontaktować się z ośrodkiem, w którym wykonano przeszczepienie. W razie odrzucenia podaje się kortykosteroidy dożylnie (leki hormonalne hamujące odporność organizmu) oraz krople i zastrzyki pod spojówkę oka. Dzięki takiemu postępowaniu możliwe jest wyleczenie 90% odrzutów, jeżeli jednak dojdzie do trwałego zmętnienia rogówki, można wykonać kolejne przeszczepienie (wymiana przeszczepionego płatka rogówki). Jednak każde kolejne przeszczepienie rokuje gorzej.
Jakie jest powodzenie przeszczepienia rogówki?
Uzyskanie długoterminowej przezroczystości po zabiegu związane jest przede wszystkim z chorobą pierwotną będącą wskazaniem do przeszczepienia. W stożku rogówki po 5 latach przezroczystych jest 95% przeszczepów, po 10 latach zaś – 80%. Jeżeli rogówka pierwotnie jest unaczyniona (oparzenie rogówki), po roku przezroczystość zachowuje 60% rogówek, natomiast po 5 latach tylko 10%. Najgorzej rokują przeszczepy u małych dzieci do 3. roku życia (50% rogówek jest przezroczystych po roku od przeszczepienia).















