Musimy mierzyć się z pokutującym przekonaniem, że operacja opadnięcia powieki to tylko fanaberia, a nie konieczna interwencja medyczna. Pacjent dostrzega różnicę, kiedy jest już po zabiegu. Wówczas słyszę: „Boże, dlaczego nie zdecydowałem się na to wcześniej” – o efektach chirurgicznego leczenia ptozy opowiada w rozmowie z MP.PL dr n. med. Radosław Różycki, kierownik Kliniki Okulistyki Wojskowego Instytutu Medycyny Lotniczej.
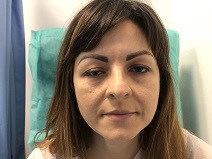

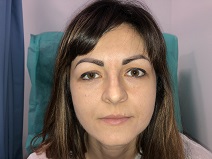
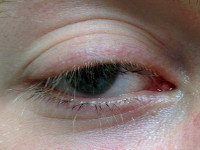
Opadnięcie powieki górnej oka prawego: stan przed i po korekcji położenia powieki. Fotografie opublikowano za zgodą pacjentki.
Jerzy Dziekoński: Opadnięta powieka to problem kosmetyczny czy zdrowotny?
Dr Radosław Różycki: Dotknął pan jednego z najważniejszych problemów związanych z tym zagadnieniem. Bardzo często pacjenci nie chcą poddawać się pewnym procedurom, uważają bowiem, że pewne interwencje są niepotrzebne, że to tylko operacja plastyczna. W przypadku ptozy nie akceptują dowodów na to, że jest to zaburzenie funkcjonalne. Z badań zaś wynika, że wystarczy obniżenie powieki górnej o 2 mm, żeby spowodować 20-procentową utratę pola widzenia, co prowadzi do pogorszenia widzenia i sprawia większe trudności z wykonywaniem czynności w obszarze górnego pola widzenia. Często takie zmiany trudno zróżnicować przy współistniejących chorobach oczu, które powodują utratę pola widzenia, np. jaskry. Musimy mierzyć się z pokutującym przekonaniem, że operacja opadnięcia powieki to tylko fanaberia, a nie konieczna interwencja medyczna. Pacjent dostrzega różnicę, kiedy jest już po zabiegu. Wówczas słyszę: „Boże, dlaczego nie zdecydowałem się na to wcześniej”.
Pytam nie bez powodu – pacjenci mogą przecież myśleć, że jest to nie tyle fanaberia, co niepotrzebna ingerencja medyczna, obciążona ryzykiem powikłań. I właśnie o to ryzyko chciałem zapytać.
Nie ma zabiegu operacyjnego bez ryzyka. Zacznijmy jednak od tego, że często mylone są dwa pojęcia, czyli tzw. pseudoptoza i ptoza.
Pseudoptoza związana jest ze specyficznym układem powiek lub zmniejszeniem gałki ocznej (np. przy zaniku gałki ocznej, małooczu) i (lub) nawisem wiotkiej skóry na powieki (blepharochalasis, dermatochalasis). W tym przypadku krawędź powieki jest ustawiona prawidłowo w stosunku do gałki ocznej, natomiast ograniczenie pola widzenia spowodowane jest najczęściej wiotką skórą nawisającą od góry.
Czym innym jest ptoza, czyli niskie ustawienie krawędzi powieki wraz z towarzyszącym zwężeniem szpary powiekowej. Szpara powiekowa ma ustalone wymiary. U mężczyzny minimum ustalono na 7–8 mm, u kobiet na 8–10 mm. Jeżeli jest ona węższa, mamy do czynienia z klinicznie obniżoną powieką górną i automatycznie wynikającym z tego ograniczeniem pola widzenia ze wszystkimi konsekwencjami.
Profil bezpieczeństwa zabiegu unoszenia powieki górnej jest bardzo korzystny, choć operacja niesie ryzyko nadkorecji oraz niedokorekcji. Z literatury wiemy, że nadkorekcje zdarzają się rzadziej, niedokorekcje maksymalnie w 10% operacji. Wiadomo, że im większe doświadczenie chirurga, tym mniejsze jest ryzyko powikłań. Jeżeli dojdzie do niedokorekcji, możemy ten efekt poprawić. W przypadku nadkorekcji również istnieją sposoby, żeby powiekę ustawić niżej i nie dopuszczać do niedomykalności szpary powiekowej. Nadkorekcja sprawia, że pacjent nie może do końca zamknąć oczu, a niedomykalność oznacza wysychanie powierzchni oka i inne dolegliwości, które obniżają komfort życia. Niedokorekcja nie przynosi żadnych negatywnych skutków poza brakiem efektu oczekiwanego przez pacjenta.
Jako chirurg lubię wykonywać ten zabieg, generuje on bowiem bardzo mało powikłań i przynosi ogromną poprawę komfortu życia pacjentów.
Jakie są wskazania i przeciwwskazania do zabiegu? W jaki sposób ocenia się konieczność wykonania zabiegu? Czy potrzebne są specjalistyczne pomiary, czy okulista może stwierdzić ptozę „na oko”?
W medycynie niczego nie stwierdza się „na oko”. Zabiegi chirurgiczne przeprowadza się według sprawdzonych algorytmów. W tym wypadku ocenia się funkcję dźwigacza powieki górnej. Badanie nie jest skomplikowane: prosimy pacjenta, żeby spojrzał w dół, przykładamy miarkę do krawędzi powieki i kiedy badany spojrzy w górę, sprawdzamy, jak wysoko unosi powiekę. Norma wynosi od 15 do 18 mm i oznacza prawidłową funkcję mięśnia dźwigacza powieki górnej. Jeżeli wartość jest mniejsza, skraca się ten mięsień, by uzyskać jego lepszą funkcję. Jeżeli mieści w zakresie 10–15 mm, pacjent kwalifikuje się do tzw. müllerektomii, czyli wycięcia mięśnia Müllera od wewnętrznej strony powieki. Przy wartości między 5 a 10 mm, zabieg wykonujemy na mięśniu dźwigaczu powieki górnej, a poniżej 5 mm trzeba powiekę „zawiesić” na mięśniu czołowym. Jako że mięsień dźwigacz powieki górnej „nie działa”, nie jest w stanie unieść powieki, więc unoszona jest dzięki ruchom mięśnia czołowego. Ta metoda stosowana jest szczególnie przy wadach wrodzonych u dzieci, kiedy w ogóle dźwigacz powieki górnej nie funkcjonuje. I jak wspomniałem, ważne jest uzyskanie właściwej szerokości szpary powiekowej, symetrii i prawidłowej funkcji powieki, żeby uzyskać optymalny efekt.
Podsumowując, kwalifikacja do zabiegu odbywa się na podstawie kilku testów – decyduje szerokość szpary powiekowej, funkcja dźwigacza powieki górnej, należy wykluczyć inne choroby, które mogą wpływać na funkcję dźwigacza, czyli np. różne miopatie, miastenię. Opadanie powieki mogą powodować również leki – jest 120 różnych preparatów, które wywołują jatrogenne obniżenie powieki. W sumie obniżenie powieki może być wywołane przez ponad 700 chorób. Należy postawić precyzyjną diagnozę, bo nie wszystkie przypadki kwalifikują się do zabiegu chirurgicznego, niekiedy wystarczą metody farmakologiczne. Na przykład miastenię, czyli nużliwość mięśni leczy się przez podawanie leków. Niektóre testy specjalista wykonuje po to, by się upewnić, że ma do czynienia z opadnięciem powieki spowodowanym dysfunkcją mięśnia dźwigacza powieki górnej najczęściej związaną z wiekiem, które można zoperować.
Ptoza to także problem społeczny. Czy mógłby Pan wyjaśnić dlaczego?
Kiedy mówię o ptozie na kongresach, zaczynam swoją prezentację od prośby, aby każdy na sali wybrał pięciu potencjalnych pracowników swojej firmy z osób na zaprezentowanych przeze mnie zdjęciach. Okazuje się, że osoby z ptozą są znacznie gorzej oceniane. Jak wskazują badania, pacjenci dotknięci tą przypadłością są uważani za mniej inteligentnych, mniej pracowitych, nieszczęśliwych, surowych, złośliwych. Często postrzega się ich jako osoby ze skłonnością do chorób psychicznych. Wywołuje to u nich niższą samoocenę, mniejszy komfort życia. Badania pokazują, że o wrażeniu, jakie wywiera na nas czyjaś twarz, w 40 procentach decyduje oprawa oczu. Dopiero po zabiegu, kiedy usłyszymy od pacjenta, jak dużą zmianę odczuwają w życiu, jesteśmy w stanie docenić swoją pracę i poczuć satysfakcję z udzielenia realnej pomocy. Poza tym, jak pokazują statystyki, ptoza może dotykać nawet miliona osób w Polsce. Wiedzę na ten temat szerzę od dekady i zdążyłem się przekonać, jak trudno przebić się z nią nawet w środowisku okulistów.
Czy operację ptozy można w Polsce wykonać w oparciu o finansowanie z Narodowego Funduszu Zdrowia? W jaki sposób pokierować pacjenta na zabieg?
Tak, jak najbardziej. Jest to procedura wykonywana w naszym kraju. Kieruję Kliniką Okulistyki Wojskowego Instytutu Medycyny Lotniczej i jest to jeden z częściej wykonywanych u nas zabiegów. Także dlatego, że ja i moi asystenci jesteśmy rozpoznawalni. Kilkumiesięczne oczekiwanie wiąże się z dostępnością kontraktową danej procedury.
Moja klinika nie jest oczywiście jedynym miejscem, w którym można wykonać taki zabieg, wykonuje go większość klinik okulistycznych.
Można wykonać tę operację również komercyjnie, a jej koszt nie jest bardzo duży – w Polsce zapłacimy za nią przynajmniej kilka razy mniej niż w Stanach Zjednoczonych i Europie Zachodniej, gdzie zdobywałem doświadczenie. Cena waha się w granicach od 3–4 tys. zł za zabieg na jednym oku.
Jak długo trwa rekonwalescencja?
Zabieg wykonuje się w trybie ambulatoryjnym. W zależności od metody okres rekonwalescencji trwa 2–3 tygodnie. Pacjent nie odczuwa zwykle bólu po operacji. W zasadzie, jak po każdej interwencji, w pierwszej dobie po operacji pacjent może odczuwać pewien dyskomfort. Większość pacjentów żałuje, że tak długo czekali z decyzją i nie poddali się operacji wcześniej. Nie ma się czego bać. Operacja trwa 35–45 minut – w zależności od metody. Okres zwolnienia z pracy wynosi maksymalnie tydzień. Zachęcam pacjentów z opadnięciem powiek do wizyty w gabinetach i rozważenia zabiegu operacyjnego.
Rozmawiał Jerzy Dziekoński