Co to jest osteoartropatia przerostowa i jakie są jej przyczyny?
Osteoartropatia przerostowa to zespół objawów obejmujący pałeczkowatość palców, przewlekłe zapalenie okostnej kości długich i zapalenie stawów. Odróżnia się pierwotną i wtórną postać choroby.
Przyczyna osteoartropatii przerostowej nie jest znana. Postać pierwotna jest dziedziczna, ale gen z nią związany wykazuje zwykle niewielką penetrację, co oznacza, że choroba ujawnia się klinicznie u nielicznych osób z tym genem.
Natomiast postać wtórna osteoartropatii przerostowej rozwija się w przebiegu wielu chorób, a niektóre z nich poprzedza. Postać ta może mieć charakter miejscowy (zmiany chorobowe powstają w jednej kończynie), np. u chorych po udarze mózgu, po urazach, w przebiegu niektórych chorób układu krążenia. Częściej dochodzi do osteoartropatii przerostowej uogólnionej związanej głównie z chorobami płuc (szczególnie z rakiem płuc), serca (wady, infekcyjne zapalenie wsierdzia), wątroby (marskość, rak), jelit, a także z zaburzeniami endokrynologicznymi (choroby tarczycy) i chorobami reumatycznymi (reumatoidalne zapalenie stawów, zesztywniające zapalenie stawów kręgosłupa, choroby układowe tkanki łącznej).
Objawy osteoartropatii przerostowej związane są z niedotlenieniem tkanek, które prowadzi do zwiększonego wytwarzania czynników mających wpływ na powstawanie nowych naczyń krwionośnych, powstawanie złogów kolagenu i tworzenie nowej tkanki kostnej.
Jak często występuje osteoartropatia przerostowa?
Osteoartropatia przerostowa to choroba rzadka i brakuje dla niej ścisłych danych epidemiologicznych. Wykazano tylko, że występuje około 9-krotnie częściej u mężczyzn niż u kobiet oraz, że postać pierwotna dotyczy około 30% osób spokrewnionych z chorymi. Postać wtórna rozpoznawana jest częściej niż pierwotna.
Jak objawia się osteoartropatia przerostowa?
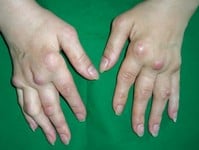
Osteoartropatia przerostowa początkowo może nie sprawiać żadnych dolegliwości. W dalszym jej przebiegu dochodzi do powstania zmian w obrębie paliczków paznokciowych rąk (rzadziej stóp), polegających na ich pogrubieniu i przeroście tkanek miękkich. Są to tzw. palce pałeczkowate. Równocześnie paznokcie stają się wypukłe i przypominają „szkiełka zegarkowe”. Zmiany w obrębie okostnej powodują ból, bolesność uciskową i obrzęk „ciastowaty”, najczęściej w okolicy przedramion i podudzi.
Zapalenie stawów to zwykle symetryczne zajęcie stawów kolanowych, śródręczno-paliczkowych, nadgarstkowych, łokciowych i skokowych. Stawy są bolesne, obrzęknięte, skóra w ich okolicy jest zaczerwieniona, dochodzi do ograniczenia ich ruchomości. W przebiegu pierwotnej postaci choroby (rzadziej we wtórnej) dochodzi także do zmian skórnych - skóra jest pogrubiała, może pojawić się trądzik.
Wszystkie te objawy mogą poprzedzać nawet o kilka miesięcy wystąpienie choroby podstawowej, np. nowotworu.
Co robić w przypadku wystąpienia objawów osteoartropatii przerostowej?
Osteoartropatia przerostowa występuje rzadko i jest trudna do rozpoznania. Opisane objawy - z wyjątkiem palców pałeczkowatych - obserwuje się w przebiegu wielu chorób reumatycznych. Ból, obrzęk stawów, trudności w poruszaniu się trzeba więc różnicować, głównie z reumatoidalnym zapaleniem stawów i innymi zapalnymi chorobami układu ruchu. Należy więc zgłosić się do lekarza podstawowej opieki zdrowotnej i szczegółowo przedstawić wszystkie zauważone objawy. Po wstępnym różnicowaniu potrzebne będą badania laboratoryjne i konsultacje odpowiednich specjalistów. Najważniejsze bowiem będzie możliwie wczesne rozpoznanie choroby podstawowej. Jeżeli rozpoznanie osteoartropatii przerostowej ustalono już wcześniej, należy obserwować, czy nie pojawiają się nowe objawy, ponieważ każdy z nich może okazać się ważny dla dalszego postępowania.
W jaki sposób lekarz ustala rozpoznanie osteoartropatii przerostowej?
Podstawą rozpoznawania osteoartropatii przerostowej jest najczęściej stwierdzenie zmian o charakterze palców pałeczkowatych. Często równocześnie można stwierdzić objawy zapalenia okostnej i stawów. Takie połączenie wskazuje na konieczność wykonania zdjęć rentgenowskich, które mogą wykazać zgrubienie okostnej i kostnienia podokostnowe, najczęściej na początku w obrębie kości podudzi, później w innych kościach. Wczesne zmiany widoczne są także w badaniu metodą rezonansu magnetycznego.
Rozpoznanie wtórnej osteoartropatii przerostowej wymaga możliwie wczesnego rozpoznawania chorób podstawowych. Należy przy tym pamiętać, że osteoartropatia może wyprzedzać objawy tych chorób.
Jakie są metody leczenia osteoartropatii przerostowej?
Ból towarzyszący osteoartropatii przerostowej leczy się, podając paracetamol, niesteroidowe leki przeciwzapalne lub słabe opioidy. Stosuje się także pamidronian, który oprócz hamowania resorpcji kości hamuje także działanie jednego z czynników mających znaczenie w patogenezie choroby.
Postać pierwotna osteoartropatii przerostowej zwykle nie wymaga leczenia. Zmiany pojawiające się w dzieciństwie najczęściej nie nasilają się w wieku dojrzałym, a gdy rozpoczynają się w wieku dojrzewania - zmniejszają się w ciągu 10-20 lat.
W postaci wtórnej osteoartropatii przerostowej zasadnicze znaczenie ma leczenie choroby podstawowej.
Czy możliwe jest całkowite wyleczenie osteoartropatii przerostowej?
Opanowanie objawów choroby podstawowej powoduje najczęściej cofanie się zmian związanych z wtórną osteoartropatią przerostową - rokowanie zależy więc od skuteczności tego leczenia.
Co trzeba robić po zakończeniu leczenia osteoartropatii przerostowej?
Jeżeli udało się wyleczyć chorobę podstawową i objawy osteoartropatii przerostowej cofnęły się, należy stosować się do zaleceń lekarzy, którzy prowadzili leczenie.
Co robić, aby uniknąć zachorowania na osteoartropatię przerostową?
Na wystąpienie pierwotnej postaci choroby nie można wpłynąć. Decydują o tym geny przekazane nam przez poprzednie pokolenia. Natomiast wtórna postać osteoartropatii przerostowej może być powikłaniem bardzo wielu chorób, których przykłady wymieniono wyżej. Dlatego konieczne jest dbanie o ogólny stan zdrowia i obserwacja różnych objawów, aby możliwie wcześnie ustalić rozpoznanie. Z kolei wczesne zauważenie objawów osteoartropatii, zwłaszcza narastających zmian w obrębie palców, może odegrać ważną rolę w rozpoznaniu jeszcze bezobjawowego raka płuc lub innej groźnej choroby.