Co to jest i jakie są przyczyny?
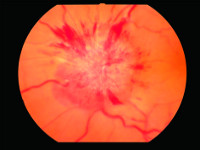
Pourazowa neuropatia nerwu wzrokowego (PNNW) to uszkodzenie nerwu II (zobacz: Budowa narządu wzroku) powstałe w czasie urazu głowy.
Głowa ludzka, w związku z ogromną aktywnością życiową przeciętnego człowieka, jest narażona na wiele niebezpiecznych oddziaływań o różnej sile i kierunku. Siły fizyczne działające na czaszkę mogą spowodować urazy w obrębie różnych struktur, zarówno zewnątrz-, jak i wewnątrzczaszkowych. Przeważająca większość urazów głowy to uszkodzenia wewnątrzczaszkowe, powstałe na skutek mechanizmu akceleracji (przyspieszenia), czyli działania siły, która gwałtownie wprawia czaszkę w ruch, oraz mechanizmu deceleracji (zwolnienia, spowolnienia), czyli momentu, gdy ruch głowy jest nagle zatrzymany. Prowadzi to do zniekształcenia i ściśnięcia czaszki oraz gwałtownego wzrostu ciśnienia śródczaszkowego w chwili urazu. Siła tego urazu zostaje przeniesiona na mózg, który obija się wewnątrz czaszki oraz wykonuje ruch skrętny (rotacyjny). Efektem tych zmian jest przesunięcie pnia mózgu do dołu i choć cały proces trwa ułamki sekund, jego skutki mogą być nieodwracalne (ryc. 1 i 2).
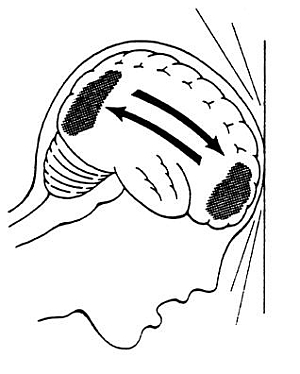
Ryc. 1. Przemieszczenie mózgu w osi przednio-tylnej wywołane gwałtownym spłaszczeniem czaszki w wyniku dużej siły urazu.
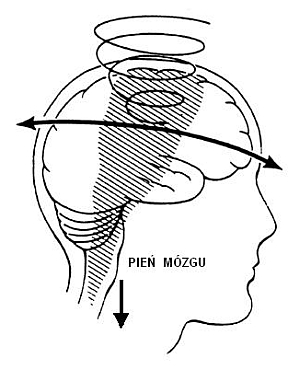
Ryc. 2. Ruch rotacyjny półkul mózgu oraz przesunięcie pnia mózgu do dołu i z powrotem w czasie urazu głowy.
Przemieszczenie struktur mózgu w czasie urazu wiąże się bowiem z możliwością naciągnięcia, rozerwania lub zmiażdżenia nerwów czaszkowych, odchodzących od pnia mózgu (ryc. 3). Duże zagrożenie dla ciągłości nerwu wzrokowego i odżywiających go naczyń stanowią powstałe w czasie urazu odłamy kostne oraz krwiaki i obrzęk tkanek otaczających nerw wzrokowy. Ich ucisk na włókna nerwu wzrokowego zaburza jego prawidłowe funkcjonowanie i prowadzi do postępującego zaniku, kończącego się nieodwracalną utratą widzenia.
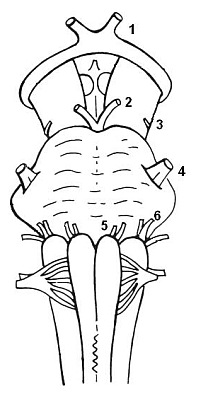
Ryc. 3. Pień mózgu: 1 – nerw wzrokowy (II), 2 – nerw okoruchowy (III), 3 – nerw bloczkowy (IV), 4 – nerw trójdzielny (V), 5 – nerw odwodzący (VI), 6 – nerw twarzowy (VII).
Jak często występuje?
Pourazowa neuropatia nerwu wzrokowego nie jest chorobą częstą. Ryzyko jej występowania dotyczy maksymalnie 10% wszystkich urazów czaszkowo-mózgowych. W krajach rozwiniętych każdego roku liczba chorych hospitalizowanych z powodu obrażeń głowy, w przeliczeniu na 100 tys. mieszkańców, wynosi około 200–300 osób.
Jak się objawia?
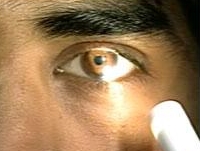
Dominującym objawem klinicznym pourazowego uszkodzenia nerwu wzrokowego jest obniżenie ostrości wzroku o różnym stopniu nasilenia. Towarzyszą mu zaburzenia w rozpoznawaniu barw (kolory wydają się szare lub wyblakłe) oraz zmiany w polu widzenia, które pacjent postrzega jako ciemne plamy lub ubytki w obszarze, który w danym momencie obejmuje wzrokiem. Niekiedy w oku z uszkodzonym nerwem wzrokowym obserwuje się szerszą źrenicę (ryc. 4), która tylko nieznacznie się zwęża w jasnym oświetleniu.
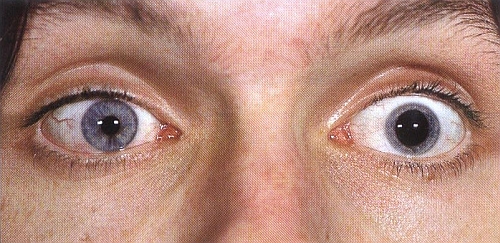
Ryc. 4. Szeroka źrenica w oku z pourazową neuropatią nerwu wzrokowego.
Zmiany pourazowe nerwu wzrokowego są niebolesne i poza upośledzeniem wyżej wymienionych funkcji wzrokowych nie dają innych zaburzeń i dolegliwości. Należy jednak pamiętać, że uraz głowy, który spowodował uszkodzenie nerwu wzrokowego, może być przyczyną obrażeń innych nerwów czaszkowych i struktur oczodołu, dlatego zakres objawów klinicznych zgłaszanych przez pacjenta może być bardzo różny.
Co robić w razie wystąpienia objawów?
Osoba, która doznała urazu głowy, powinna jak najszybciej trafić do szpitala na ostry dyżur, gdzie zostanie przeprowadzona niezbędna diagnostyka, mająca na celu wykrycie ewentualnych zmian pourazowych. Należy pamiętać, że uraz czaszkowo-mózgowy jest częstą przyczyną powstawania krwiaków i obrzęków mózgu, które – nieleczone – stanowią poważne zagrożenie życia. W przypadku wszelkich zmian pourazowych, także pourazowego uszkodzenia nerwu wzrokowego, tylko szybka diagnostyka i natychmiastowe włączenie odpowiedniego leczenia może uratować wzrok, a w ciężkich urazach także życie.
Jak stawia diagnozę?
Rozpoznanie pourazowego uszkodzenia nerwu wzrokowego odbywa się na podstawie stwierdzenia przez lekarza typowych objawów uszkodzenia nerwu wzrokowego, takich jak:
- obniżenie ostrości wzroku,
- zaburzenie rozpoznawania barw,
- nieprawidłowa szerokość i reakcja źrenicy na światło,
- obecność ubytków w polu widzenia.
Badanie pola widzenia ma ogromne znaczenie w diagnostyce neuropatii wywołanej urazem głowy, gdyż daje wynik dodatni w każdym pourazowym uszkodzeniu włókien nerwu wzrokowego. Należy pamiętać, że w niektórych lżejszych przypadkach pourazowego uszkodzenia nerwu wzrokowego, gdy liczba uszkodzonych włókien nerwowych jest niewielka (w sumie w jednym nerwie wzrokowym jest ich 1,2 mln), można nie obserwować zaburzeń źrenicznych i widzenia barwnego, a ostrość wzroku pozostaje prawidłowa. Dotyczy to zwłaszcza tych sytuacji, gdy uszkodzenie obejmuje włókna obwodowe bez centralnej części nerwu wzrokowego. W tych przypadkach jedynym pewnym objawem jest obecność ubytków w polu widzenia. Typowe zmiany obejmują wówczas zawężenie obwodowego pola widzenia z zachowaniem widzenia centralnego. Wielkość tych zmian może być bardzo różna (zobacz ryc. 5) i zależy od stopnia uszkodzenia nerwu wzrokowego.
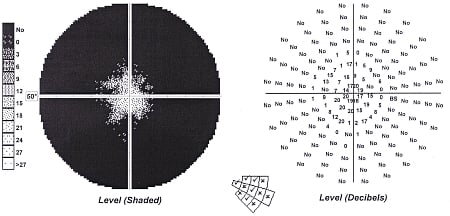
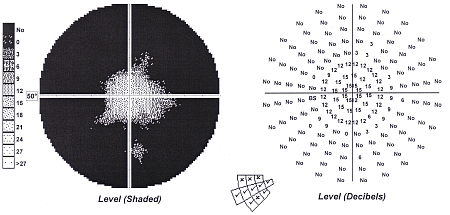
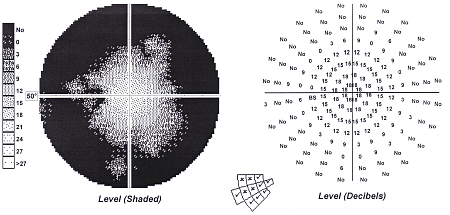
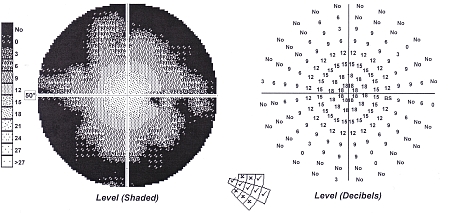
Ryc. 5 (A-D). Statyczne pole widzenia – obwodowe zawężenie pola widzenia o różnym stopniu nasilenia w przebiegu pourazowej neuropatii nerwu wzrokowego.
Dodatkowym badaniem, które wskazuje na nieprawidłowe przewodzenie impulsów nerwowych w uszkodzonym nerwie II, są wzrokowe potencjały wywołane (zobacz: Badanie wzrokowych potencjałów wywołanych), ich wynik jest zazwyczaj nieprawidłowy (patologiczny). Badanie to, wielokrotnie powtarzane w trakcie leczenia, może odgrywać ważną rolę w monitorowaniu procesu leczniczego.
Ponieważ pourazowe uszkodzenie nerwu wzrokowego jest następstwem urazu głowy, który jest zawsze uważany za stan nagły, postępowanie z takim pacjentem wymaga nie tylko diagnostyki okulistycznej, ale także wykluczenia wszelkich innych zmian pourazowych. W tym celu każdy pacjent, który trafia do lekarza z powodu urazu głowy, powinien mieć natychmiast wykonaną tomografię komputerową głowy i oczodołów oraz być skonsultowany z neurochirurgiem.
Jakie są sposoby leczenia?
Problem wyboru optymalnego sposobu leczenia pourazowego uszkodzenia nerwu wzrokowego nie jest do końca rozstrzygnięty. Obecnie w praktyce klinicznej stosuje się dwie metody lecznicze:
- leczenie farmakologiczne z zastosowaniem bardzo dużych dawek kortykosteroidów, tzw. farmakologiczne odbarczanie nerwu wzrokowego (dekompresja, co oznacza zmniejszenie ucisku na nerw), którego celem jest zmniejszenie obrzęku i pourazowej martwicy włókien nerwu wzrokowego,
- leczenie chirurgiczne – tzw. endoskopowe odbarczanie nerwu wzrokowego – polega na odbarczeniu poprzez nos i zatoki sitowe nerwu wzrokowego w kanale kostnym, w celu zmniejszenia ucisku na nerw wzrokowy.
Jak wykazują badania kliniczne, wczesne wyniki leczenia farmakologicznego i chirurgicznego są porównywalne. Najlepsze wyniki osiąga się zazwyczaj przy skojarzeniu obu metod, jednak podstawowym warunkiem ich skuteczności jest włączenie leczenia w pierwszej dobie od urazu. Im później pacjent trafia do lekarza, tym szansa na poprawę czynności nerwu wzrokowego jest mniejsza. Niestety, prognozy co do odległych wyników leczenia są niekorzystne. Po przejściowej poprawie, która jest wynikiem zastosowanego leczenia, dochodzi zazwyczaj do postępu neuropatii, co kończy się zanikiem nerwu wzrokowego i nieodwracalnym upośledzeniem jego funkcji.
Czy możliwe jest całkowite wyleczenie?
Ze względu na znikome możliwości regeneracyjne nerwu wzrokowego jego pourazowe uszkodzenie zawsze pozostawia „ślady” do końca życia. Pacjent skarży się zazwyczaj na osłabienie ostrości wzroku i ubytki w polu widzenia. Nasilenie zaburzeń będzie zależało od ciężkości obrażeń nerwu wzrokowego i rodzaju postępowania leczniczego w bezpośrednim okresie po urazie. Szans na całkowite wyleczenie pourazowego uszkodzenia nerwu wzrokowego niestety nie ma.
Co trzeba robić po zakończeniu leczenia?
Po zakończeniu leczenia pacjent pozostaje pod kontrolą okulisty. Opieka okulistyczna jest w tym przypadku ukierunkowana na wczesne wykrycie i leczenie innych chorób oczu, które mogą pogorszyć widzenie w już uszkodzonym oku. Okulista powinien uświadomić choremu, że musi szczególnie dbać o wzrok i kontrolować go przynajmniej raz w roku, pamiętając, że zmiany pourazowe są nieodwracalne i mogą postępować.
Co robić, aby uniknąć zachorowania?
Uraz głowy, będący przyczyną rozwoju pourazowego uszkodzenia nerwu wzrokowego, jest stanem nagłym, którego nie da się zazwyczaj przewidzieć i mu zapobiec. Największa liczba obrażeń głowy ma miejsce w wyniku wypadków komunikacyjnych i pobić. W większości przypadków ofiarami tych urazów są ludzie młodzi, do 40. roku życia, w przeważającej liczbie mężczyźni. Konsekwencją tego jest rosnąca liczba osób młodych, które w wyniku urazu doznały trwałego kalectwa, w tym inwalidztwa wzrokowego. Mając to na uwadze, trzeba prowadzić szeroko rozpowszechnioną kampanię informacyjną, poczynając od dzieci i młodzieży, mającą na celu uzmysłowienie im, jakie zagrożenia niesie ze sobą rozwój cywilizacyjny i nieumiejętne z niego korzystanie.