Jednym ze wskaźników jakości systemu ochrony zdrowia są oceny samych pacjentów. OECD próbuje je mierzyć i zestawiać już od dwudziestu lat, pierwsze próby notowane są na połowę lat 90. Polska na tle innych krajów również pod tym względem wypada bardzo źle, żeby nie powiedzieć – tragicznie.

Fot. PDPics / Pixabay
Jak pacjenci oceniają jakość komunikacji z lekarzami w opiece ambulatoryjnej? W najnowszym raporcie OECD „Health at a Glance 2015” zaprezentowano odpowiedzi na cztery kluczowe kwestie dotyczące komunikacji podczas konsultacji lekarskiej. Pacjenci odpowiadali na pytania:
- czy lekarz poświęca im wystarczająco dużo czasu,
- czy tłumaczy kwestie medyczne w zrozumiały sposób,
- czy daje pacjentowi możliwość zadawania pytań i dzielenia się wątpliwościami,
- czy włącza pacjenta w proces podejmowania decyzji terapeutycznych.
Polska znalazła się w tych zestawieniach (wszystkich!) na ostatnim miejscu. Co więcej, nasze wyniki odbiegają w sposób rażący od krajów, które zajęły miejsce przedostatnie.
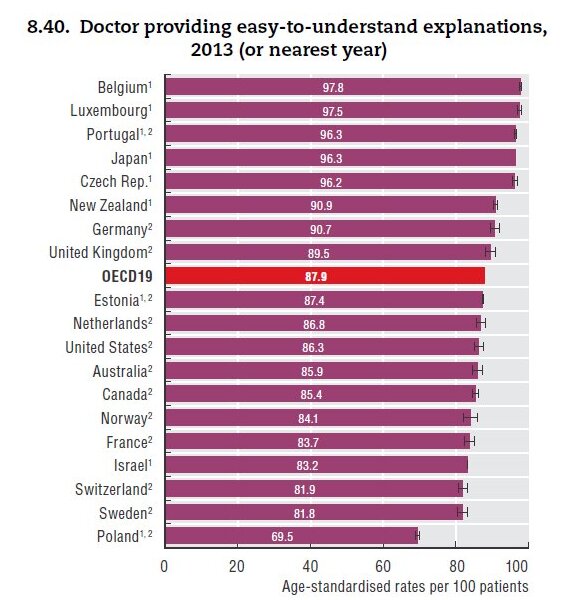
Odpowiedzi pozytywne na pytanie, czy lekarz udziela pacjentowi zrozumiałych wyjaśnień. Źródło: Health at a Glance 2015. OECD Indicators
Najlepiej, choć źle na tle innych krajów, wypadli polscy lekarze pod względem udzielania chorym jasnych i zrozumiałych wyjaśnień. Pozytywnych odpowiedzi na to pytanie udzieliło 69,5 proc. badanych pacjentów (pytani byli o ocenę nie lekarzy w ogóle, tylko stałego lekarza, takiego z którego porad korzystają najczęściej lub lekarza podstawowej opieki zdrowotnej). W Szwecji, która zajęła w tym zestawieniu przedostatnie miejsce, pozytywnych odpowiedzi było ponad 81 proc. Z klarowności lekarskich wyjaśnień najbardziej zadowoleni są Belgowie (97,8 proc.), mieszkańcy Luksemburga (97,5 proc.), Portugalczycy (96,3 proc.), Japończycy (96,3 proc.) i Czesi (96,2 proc.). Średnia OECD-19 wyniosła 87,9 proc.
Surowiej pacjenci ocenili ilość czasu, jaką zajmuje konsultacja w gabinecie – za wystarczający uznało go niemal 60 proc. badanych. W zajmującej przedostatnie miejsce w zestawieniu Szwecji takiej odpowiedzi udzieliło ponad 78 proc. pacjentów. Liderami w rankingu zadowolenia są Belgowie (97,8 proc.), Czesi (97,2 proc.), mieszkańcy Luksemburga (95,6 proc.). Średnia dla osiemnastu krajów OECD wynosi 84,9 proc.
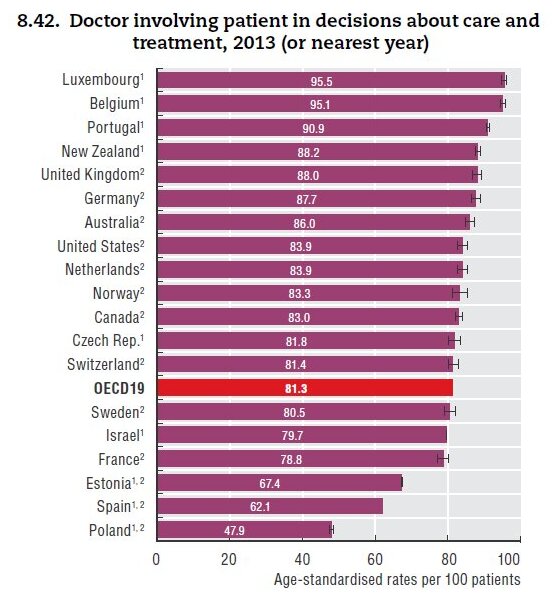
Uczestnictwo pacjenta w procesie podejmowania decyzji dotyczących leczenia. Źródło: Health at a Glance 2015. OECD Indicators
Mniej niż połowa polskich pacjentów (47,9 proc.) czuje się włączona przez lekarza w proces podejmowania decyzji dotyczących leczenia. W tym zestawieniu najlepiej wypadły kraje Beneluksu: Luksemburg i Belgia z wynikiem powyżej 95 proc. Średnia OECD-19 to 81,3 proc. i, co warte zauważenia, tylko w tym zestawieniu Czechy znalazły się nisko, tuż powyżej średniej (81,8 proc.). Przedostatnia Hiszpania – 62,1 proc.
Najmniej pozytywnych odpowiedzi polscy pacjenci udzielili na pytanie dotyczące możliwości zadawania lekarzom pytań czy dzielenia się wątpliwościami i obawami. Tylko jedna trzecia pacjentów deklaruje, że lekarze dają im taką możliwość. Od przedostatniej w zestawieniu Japonii Polskę dzieli prawdziwa przepaść – tam pozytywnych odpowiedzi udzieliło ponad 69 proc. badanych. Najlepiej wypadli lekarze z Belgii (97,7 proc.), Luksemburga (95,3 proc.), Szwajcarii (94,4 proc.), Czech (94 proc.) oraz Niemiec (94 proc.). Średnia dla krajów OECD uwzględnionych w tym zestawieniu to 85 proc.
Autorzy raportu w konkluzji stwierdzili, że sytuacja polskich pacjentów odbiega od średniej OECD, ale podkreślili też, że w Polsce sytuacja w stosunku do 2010 roku, gdy robione było analogiczne badanie, nieznacznie się poprawiła.
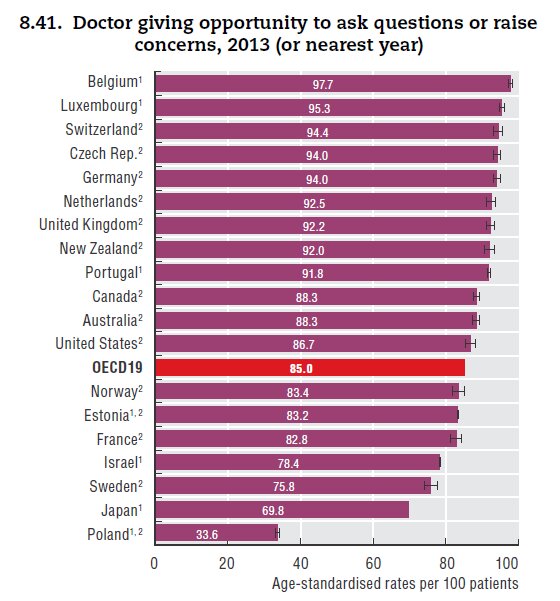
Możliwości zadawania lekarzom pytań oraz dzielenia się wątpliwościami i obawami. Źródło: Health at a Glance 2015. OECD Indicators
Wnioski? Bez wątpienia na odczucia pacjentów – odpowiedzi mają charakter subiektywny, o czym warto pamiętać – wpływa fakt, że polscy lekarze należą do ścisłej czołówki najbardziej zapracowanych, według tego samego raportu OECD. Nie licząc Japonii i Korei, jesteśmy w na jednym z pierwszych miejsc pod względem liczby konsultacji, udzielanych rocznie przez jednego lekarza. To musi się przekładać choćby na czas poświęcany każdemu pacjentowi. A także na gotowość lekarza do uważnego wysłuchania pacjenta. Wielu lekarzy POZ twierdzi, że przy obecnej organizacji pracy i biurokratycznych wymaganiach NFZ mają małe szanse nie tylko na rozmowę z pacjentem, ale na spojrzenie na niego (poza badaniem).
Ale jest też prawdą, że wielu polskim lekarzom brakuje tzw. miękkich kompetencji, umiejętności rozmowy z pacjentem. Przez całe dekady nie było tego w programie studiów medycznych (teraz zajęcia z komunikowania pojawiają się w programach studiów), rzadko kiedy młodzi adepci sztuki lekarskiej dostawali szansę praktycznej nauki rozmawiania z pacjentem podczas stażu. Dlatego kursy komunikacji z pacjentem cieszą się ogromną popularnością.
Słabszy wynik Czech w pytaniu o włączanie pacjenta w proces podejmowania decyzji dotyczących procesu terapeutycznego może świadczyć również (w zestawieniu z wynikiem uzyskanym przez Polskę) o pozostałościach po poprzednim systemie, w którym pacjent był traktowany w sposób paternalistyczny i jako przedmiot procesu leczniczego, nie zaś podmiot i partner.
Bez wątpienia, poza statystykami dotyczącymi nakładów na ochronę zdrowia, wskaźnikami zdrowotnymi, liczbą personelu medycznego, sprzętu, dostępności do nowoczesnych terapii – również oceny, które wystawili w badaniu pacjenci, powinny być wzięte pod uwagę przy projektowaniu zmian w systemie. Ale czy będą?