Pojedyncze pomiary dokonywane w gabinecie lekarskim, zwłaszcza jeżeli są obciążone tzw. efektem białego fartucha, mogą nie odzwierciedlać faktycznej wielkości ciśnienia tętniczego podczas normalnej, codziennej aktywności pacjenta. Metodą pozwalającą przybliżyć się do oceny tych wartości niejako w środowisku naturalnym badanego jest 24-godzinny ambulatoryjny pomiar ciśnienia tętniczego (ambulatory blood pressure monitoring – ABPM).
Badanie to popularnie nazywane jest holterem ciśnieniowym, choć Norman Holter, od nazwiska którego biorą nazwę różne metody całodobowego monitorowania parametrów życiowych, jest jedynie autorem idei podobnego uzyskiwania zapisu EKG.
ABPM, choć jest badaniem nieinwazyjnym, to jednak z uwagi na czasochłonność, ograniczoną dostępność i pewną uciążliwość dla badanego, znajduje zastosowanie jedynie w określonych sytuacjach. Technika badania jest podobna jak w przypadku automatycznych sfigmomanometrów z mankietem na ramieniu, z tą różnicą, że aparat przymocowany do paska dokonuje pomiarów wielokrotnie w ciągu doby (zwykle co 15 minut w dzień, co 30 minut w nocy).
Aparat (zobacz zdjęcie), zakładany w godzinach porannych w dniu badania, należy zwrócić go do Pracowni ABPM na drugi dzień po upływie 24 godzin. Badani są zwykle proszeni o prowadzenie dzienniczka aktywności w ciągu dnia badania (godziny odpoczynku i aktywności fizycznej, pory przyjmowania leków, posiłki, sytuacje stresowe).
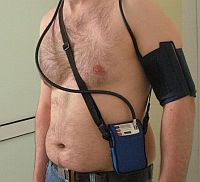
Ryc. 1. Aparat do automatycznego monitorowania ciśnienia tętniczego
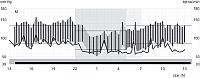
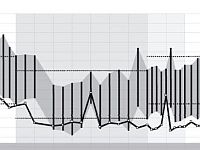
Ryc. 1. 24-godzinny pomiar ciśnienia tętniczego (graficzne przedstawienie wyników pomiaru)
Źródło: Choroby wewnętrzne, red. A. Szczeklik, Medycyna Praktyczna, Kraków 2011
Kiedy lekarz zleca wykonanie automatycznego pomiaru ciśnienia tętniczego?
Lekarz zleca badanie ABPM, jeśli z jego oceny wynika, że pomiar gabinetowy nie odzwierciedla rzeczywistych wartości ciśnienia tętniczego u pacjenta. Dotyczy to w szczególności następujących sytuacji:
- znaczne (>20 mm Hg) wahania pomiędzy poszczególnymi pomiarami gabinetowymi lub duże różnice między pomiarem gabinetowym a pomiarami domowymi
- wysokie wartości ciśnienia w pomiarze gabinetowym u pacjenta o małym ryzyku sercowo-naczyniowym
- nadciśnienie tętnicze oporne na leczenie
- obecność objawów sugerujących okresowe spadki ciśnienia tętniczego (zawroty głowy, omdlenia, upadki)
- nadciśnienie tętnicze u kobiet w ciąży
- cukrzyca, szczególnie typu 1 lub wikłająca ciążę
- podejrzenie istotnych wahań ciśnienia w godzinach nocnych.
24-godzinne ambulatoryjne monitorowanie ciśnienia tętniczego daje też unikalną możliwość oceny wartości ciśnienia podczas snu. Wzajemne relacje wartości ciśnienia w okresie czuwania i podczas snu pozwalają określić badanego jako należącego do jednej z kategorii: dippers, non-dippers, extreme-dippers, inverse-dippers (Zobacz: Co oznaczają określenia: dippers, non-dippers, extreme-dippers, inverse-dippers?).