Co to jest i jakie są przyczyny?
Neuropatia toksyczna nerwu wzrokowego to rzadka choroba, spowodowana niedoborami żywieniowymi lub toksycznym działaniem na włókna nerwu wzrokowego niektórych leków i toksyn oraz alkoholu w połączeniu z paleniem tytoniu. Do najbardziej szkodliwych czynników zalicza się następujące leki: etambutol, chloramfenikol, izoniazyd, streptomycynę, wigabatrynę, amiodaron, ryfampicynę, chininę i chlorochinę. Powodują one tak zwaną neuropatię toksyczną polekową. W większości przypadków o toksyczności danego leku decyduje dawka i czas jego stosowania. Działania niepożądane w postaci uszkodzenia nerwu wzrokowego rozwijają się zazwyczaj po dłuższym, nawet kilkumiesięcznym stosowaniu leku (średnio po 6–7 miesiącach). Dotyczy to zwłaszcza chorych leczonych przewlekle, np. na gruźlicę.
Odrębną postacią neuropatii toksycznej jest neuropatia alkoholowo-tytoniowa. Rozwija się ona u alkoholików i nałogowych palaczy tytoniu, którzy zaniedbują dietę, a większość kalorii dostarczają w postaci alkoholu. Do zatrucia nikotynowo-alkoholowego dołącza się wówczas niedobór białka i witamin z grupy B, co nasila objawy uszkodzenia nerwu wzrokowego.
Za bardzo szkodliwe dla włókien nerwu wzrokowego uważa się także środki owadobójcze, impregnacyjne, rtęć, ołów, benzen i arsen.
Jak często występuje?
Nie ma pełnych danych na temat częstości występowania neuropatii toksycznej nerwu wzrokowego, ale jest ona uważana za chorobę rzadką. Duża grupa osób z objawami alkoholowo-tytoniowego uszkodzenia nerwu wzrokowego nigdy nie trafia do okulisty. W przypadku neuropatii polekowej ryzyko jej rozwoju jest różne w odniesieniu do różnych leków, np. przy leczeniu etambutolem częstość działania toksycznego wynosi 6% przy dawce 25 mg/dobę. Amiodaron z kolei, którego głównym powikłaniem ocznym jest zmętnienie rogówki (tzw. keratopatia wirowata), rzadko uszkadza nerw wzrokowy. Dotyczy to 1–2% pacjentów leczonych tym lekiem i nie zależy od jego dawki.
Jak się objawia?
Początek choroby jest zazwyczaj podstępny i objawia się powolnym, obustronnym upośledzeniem widzenia, któremu towarzyszy zaburzenie widzenia barwnego. Ponieważ zmiany rozwijają się stopniowo i są na początku nieduże, pacjent może ich nie zauważać. Jeżeli czynnik toksyczny działa nadal, powstają coraz większe uszkodzenia włókien nerwu wzrokowego. Chory zaczyna wówczas odczuwać pogorszenie widzenia. Zmiany rozwijają się zazwyczaj symetrycznie w obu oczach. W późnym stadium choroby, gdy proces uszkodzenia nerwu wzrokowego jest mocno zaawansowany, dochodzi do zaniku nerwu, co wiąże się z trwałą i nieodwracalną utratą widzenia.
Co robić w razie wystąpienia objawów?
Początek objawów toksycznej neuropatii nerwów wzrokowych jest rzadko zauważany przez chorego. Jeśli jednak pojawią się jakiekolwiek zaburzenia widzenia, należy niezwłocznie zgłosić się do okulisty. W przypadku neuropatii toksycznej jedynym skutecznym sposobem postępowania jest odstawienie szkodliwej substancji. Jak szybko to nastąpi, zależy oczywiście od tego, kiedy pacjent trafi do lekarza, jak również od tego, czy zechce odstawić alkohol i/lub tytoń.
Jak lekarz stawia diagnozę?
Rozpoznanie neuropatii toksycznej odbywa się po stwierdzeniu objawów uszkodzenia nerwu wzrokowego, jeśli w wywiadzie potwierdzi się kontakt pacjenta z substancją toksyczną, a inne możliwe przyczyny uszkodzenia nerwu wzrokowego (zob. Przednia niedokrwienna neuropatia nerwu wzrokowego, Tylna niedokrwienna neuropatia nerwu wzrokowego, Pourazowa neuropatia nerwu wzrokowego) zostaną wykluczone.
Podczas badania okulistycznego lekarz stwierdza upośledzone widzenie obu oczu, nieprawidłowe rozpoznawanie barw oraz charakterystyczne ubytki w polu widzenia. Są to tzw. mroczki centrocekalne, które są symetryczne w obu oczach i zajmują centralny obszar pola widzenia (ryc. 1). Czasem zmiany w polu widzenia nie są typowe, co nie wyklucza neuropatii toksycznej.
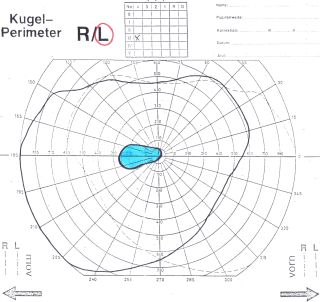
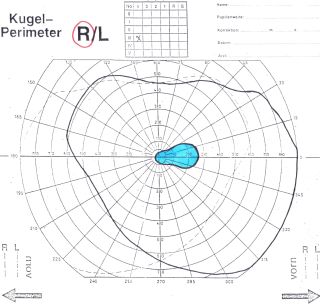
Ryc. 1. Kinetyczne pole widzenia – obustronne mroczki centrocekalne.
Ważnym badaniem, które obrazuje stopień zaawansowania neuropatii, jest ocena tarczy nerwu wzrokowego w badaniu dna oka. Początkowo tarcze nerwów wzrokowych są prawidłowe, choć w przypadku niektórych neuropatii polekowych mogą być delikatnie obrzęknięte, z niewielkimi krwotoczkami przy ich brzegach. W miarę postępu choroby, o ile czynnik toksyczny nie został wyeliminowany, dochodzi do ich częściowego lub całkowitego zaniku, co przejawia się skroniowym lub całkowitym zblednięciem tarczy nerwu wzrokowego (ryc. 2).
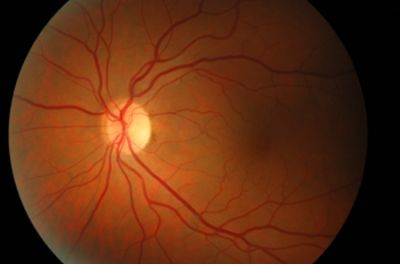
Ryc. 2. Częściowy zanik tarczy nerwu wzrokowego w przebiegu neuropatii toksycznej: tarcza nerwu wzrokowego bledsza od skroni (od prawej strony), płaska, o granicach wyraźnych.
Jakie są sposoby leczenia?
Najważniejszym etapem leczenia jest wyeliminowanie czynnika działającego toksycznie na nerw wzrokowy. U pacjentów z neuropatią alkoholowo-tytoniową podaje się raz na tydzień 1000 jednostek witaminy B12 (hydroksokobalaminy) przez 10 tygodni oraz zaleca się dietę bogatą w białko i witaminy. Oczywiście podstawowym warunkiem leczenia pacjenta jest zaprzestanie przez niego palenia tytoniu i picia alkoholu.
Czy możliwe jest całkowite wyleczenie?
Rokowanie odnośnie do możliwości wyleczenia zależy od wielu czynników, między innymi od rodzaju szkodliwej substancji, od jej dawki i czasu stosowania. W przypadku neuropatii alkoholowo-tytoniowej rokowanie jest dobre tylko we wczesnym okresie choroby, gdy pacjent współpracuje z lekarzem. W zaawansowanych przypadkach szanse na poprawę widzenia są znikome i dochodzi do zaniku nerwów wzrokowych. Ich wynikiem jest trwała utrata widzenia w obu oczach.
W przypadku neuropatii polekowej rokowanie jest lepsze. Wczesne odstawienie toksycznego leku daje szansę na poprawę widzenia, choć powrót do zdrowia może trwać nawet rok. U małego odsetka pacjentów dochodzi jednak do trwałego upośledzenia widzenia w wyniku zaniku nerwów wzrokowych.
Co trzeba robić po zakończeniu leczenia?
Po zakończeniu leczenia pacjent pozostaje pod kontrolą okulisty. W pierwszym roku kontrole powinny być częstsze, gdyż jest to okres, kiedy można jeszcze obserwować poprawę widzenia po odstawieniu leku. Przy rutynowych badaniach okulistycznych zaleca się wykonanie badania ostrości wzroku, ocenę dna oka i wyglądu tarczy nerwu wzrokowego oraz badanie pola widzenia.
Co robić, aby uniknąć zachorowania?
Ponieważ jedną z głównych przyczyn neuropatii toksycznej jest przewlekłe nadużywanie alkoholu i palenie papierosów, podstawowym warunkiem uniknięcia zachorowania jest prowadzenie zdrowego trybu życia. W gorszej sytuacji są pacjenci, którzy ze względu na współistniejące choroby ogólne przyjmują leki potencjalnie toksyczne dla nerwu wzrokowego. Aby jak najbardziej zmniejszyć ryzyko zachorowania, należy ograniczyć czas leczenia do niezbędnego minimum, a dawki leku – o ile to możliwe – zmniejszyć. W przypadku etambutolu dawka 15 mg /dobę bardzo rzadko powoduje uszkodzenie nerwu wzrokowego.
U pacjentów przyjmujących leki, które mogą działać toksycznie na włókna nerwu wzrokowego, należy kilka razy w roku przeprowadzać kontrole okulistyczne i przynajmniej raz na pół roku wykonywać badanie pola widzenia.














