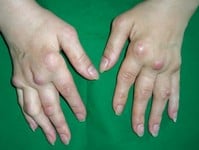
Ogólnopolska Federacja Stowarzyszeń Reumatyków REF oraz agencja knowPR zainicjowały wczoraj kampanię „RZS Nie Rezygnuj”. Według zaprezentowanego raportu, sposób leczenia osób zmagających się z tą przewlekłą choroba wciąż pozostawia wiele do życzenia. Słabo przedstawia się również poziom wiedzy na temat choroby – i to nie tylko wśród pacjentów, ale często także lekarzy.

Fot. Krzysztof Karolczyk / Agencja Gazeta
Podczas wczorajszej inauguracji kampanii zaprezentowany został raport „Codzienność z RZS”. Jak wynika z badania, spośród ponad 600 pacjentów z reumatoidalnym zapaleniem stawów tylko 56 proc. przyznało, że przyjmowało metotreksat lub inne leki modyfikujące przebieg choroby. Aż 16 proc. chorych stosowało glikokortykosteroidy. 73 proc. badanych odczuwało na co dzień silne lub bardzo silne bóle stawowe, 68 proc. miało w istotnym stopniu ograniczoną sprawność, a 75 proc. odczuwało duże i bardzo duże zmęczenie. Co więcej, do druga badana osoba zgłaszała objawy depresji.
Według prof. Brygidy Kwiatkowskiej, zastępcy dyrektora ds. klinicznych Narodowego Instytutu Geriatrii i Reumatologii, diagnostyka w kierunku współistniejącej depresji powinna być przeprowadzana standardowo podczas wizyty u lekarza specjalisty. Specjalistka wskazuje ponadto, że nadal, mimo dużej palety dostępnych leków, 20-30 proc. chorych na RZS jest nieskutecznie leczonych. Głównie dlatego, że otrzymują oni zgodną ze światowymi rekomendacjami terapię zbyt późno.
– Nie jesteśmy w stanie uzyskać u nich remisji – mówi prof. Brygida Kwiatkowska. – Nakłada się na to wiele czynników. Po pierwsze, choroba jest wielowątkowa, w jej trakcie zachodzi wiele procesów autoimmunologicznych. Wszystkich wciąż nie rozpoznano. Głównym problemem w Polsce jest jednak zbyt późne włączanie skutecznego leczenia. Leki nowej generacji, czyli leki biologiczne stosowane są u ok. 70 proc. pacjentów, którzy tego potrzebują. Takiego leczenia wymaga 20 proc. wszystkich chorych. W pierwszym roku terapii wiemy, czy pacjent reaguje na standardowe leczenie i ewentualnie po ośmiu miesiącach może zostać włączony do programu lekowego. Tymczasem pacjenci w Polsce są leczeni dopiero po 10–15 latach trwania choroby. Ma to oczywiście przełożenie na mniejszą skuteczność.
Wysoka poprzeczka
Specjalistka wskazuje również na narzucone ograniczenia w dostępie do programów lekowych. Przytacza tutaj choćby współczynnik DAS 28 <5,1. Tak wysoko ustawiony pułap oznacza, że choroba musi się zaostrzyć, zanim pacjent będzie mógł wejść do programu lekowego, co z kolei oznacza słabsze rokowania dotyczące skuteczności terapii.
– W Europie zachodniej pacjenci są leczeni przy wskaźniku DAS 28 <3,2, czyli na średnim poziomie aktywności choroby. W Polsce poprzeczka dostępu do leczenia postawiona jest bardzo wysoko – wyjaśnia prof. Kwiatkowska.
Dodatkowo nie wszystkie dostępne na świecie leki są w Polsce refundowane. Wynika to z dwóch przesłanek – w przypadku niektórych preparatów producenci w ogóle nie wnoszą o refundację w Polsce, w przypadku innych – procedura wprowadzenia na listę leków refundowanych wciąż trwa.
Kolejne kuriozum, na które wskazuje lekarka to przerwy stosowane w terapii biologicznej. Według krajowych reguł, leki mogą być podawane przez 180 dni. Jeśli po tym czasie nastąpiła remisja, pacjent zostaje wyłączony z programu. Może być do niego ponownie włączony, kiedy RZS ponownie się zaostrzy. Rekomendacje światowe mówią zaś, że w przypadku, gdy pacjent reaguje na terapię, lekarz powinien wydłużać okresy podawania leku tak, aby utrzymać chorego maksymalnie długo w terapii.
– Przypuszczam, że w tej sprawie mamy szanse na zmiany – mówi prof. Brygida Kwiatkowska. – Zwróciłam się do NFZ z prośbą o wyliczenie, jak długo trwają przerwy w podawaniu leków i z jaką aktywnością choroby pacjenci wracają do programu. Jeśli okaże się, że przerwy przynoszą małe oszczędności w systemie, to znacznie lepiej byłoby utrzymanie pacjenta w terapii, wydłużając okresy między podawaniem leków. Pacjent, który obecnie przyjmuje leki raz na cztery tygodnie, mógłby mieć wydłużony ten okres do pięciu czy sześciu tygodni.
Lekarka dodaje, że najbardziej zatrważające jest to, iż przy ponad 300 tys. chorych w Polsce, z leczenia biologicznego korzysta tylko 2700 osób.
– Plasuje nas to na szarym końcu Europy – podsumowała prof. Kwiatkowska. – Zawsze porównywaliśmy się pod tym względem do Rumunii. Dzisiaj w tym kraju liczba pacjentów leczonych biologicznie jest większa niż w Polsce. Potrzeby są dużo większe.
Zaufanie do lekarza
Raport zwraca uwagę na problem zaufania pacjentów do lekarzy. Dr Tomasz Sobierajski, socjolog, autor raportu wskazuje, że w przypadku lekarzy specjalistów aż trzy czwarte pacjentów zadeklarowało zaufanie. Proporcje odwracają się jednak, kiedy pada pytanie o lekarzy pierwszego kontaktu.
– Sześć na dziesięć badanych osób lekarzom pierwszego kontaktu nie ufa – mówi dr Sobierajski. – Jest to sygnał, że być może należy wzmocnić pod kątem edukacyjnym właśnie instytucję lekarza rodzinnego. W przypadku okna terapeutycznego, tych 12 tygodni, kiedy lekarz pierwszego kontaktu ma do odegrania ogromną rolę terapeutyczną, aby pacjent trafił szybko do lekarza specjalisty, uzyskał diagnozę i rozpoczął leczenie.
– Zaufanie na linii lekarz – pacjent jest kluczowe. Pacjent, który ufa lekarzowi i całemu personelowi medycznemu jest w lepszej sytuacji od pacjenta, który tego zaufania nie ma – stwierdza Grzegorz Błażewicz, zastępca Rzecznika Praw Pacjentów. – Żeby było zaufanie, konieczna jest rozmowa, a na rozmowę potrzebny jest czas. W polskich realiach zarówno w POZ jak i AOS często w trakcie 20 minutowej wizyty lekarz musi poświęcić kwadrans na obowiązki biurokratyczne. Od kilku miesięcy pracujemy w tym zakresie z Naczelną Izbą Lekarską. Powołaliśmy zespół, którego celem jest wypracowanie rozwiązań, które pozwolą zakres tych obowiązków zmniejszyć.
Ciekawie przedstawiają się dane związane z podejmowaniem decyzji dotyczącej wyboru rodzaju leczenia. Połowa pacjentów stwierdziła, że została ona podjęta przez lekarza. Tylko w przypadku jednej trzeciej pacjentów, mieli oni udział w procesie decyzyjnym odnośnie do własnego leczenia.
Mity na temat RZS
Dr Sobierajski zauważa jeszcze jeden ważny aspekt dotyczący RZS, który może mieć bezpośredni wypływ na leczenie. Chorzy bardzo często opierają swoją wiedzę nie na faktach naukowych, ale na, najczęściej zaczerpniętych z internetu, mitach. Jaskrawy przykład stanowią odpowiedzi na pytanie: „czy RZS jest chorobą nieuleczalną?”. Tylko 43 proc. badanych odpowiedziało: zdecydowanie zgadzam się, 7 proc. – zgadzam się. Blisko jedna trzecia stwierdziła, że RZS jest chorobą uleczalną i aż 17 proc. odpowiedziało: „nie wiem”.
Jest to o tyle niebezpieczne, że pacjenci mogą stać się łatwymi ofiarami różnej maści hochsztaplerów, którzy zapewniając, że przygotowanie anegdotycznego wywaru z piór kruka i żabiego skrzeku może ich wyleczyć, odwiodą ich od potwierdzonych badaniami naukowymi metod leczenia.