INTERNATIONAL TRAUMA LIFE SUPPORT
ALGORYTM UDRAŻNIANIA DRÓG ODDECHOWYCH U PACJENTÓW PO URAZIE

Logo ITLS /CC: International Trauma Life Support - http://www.itrauma.org
Zalecenia i źródła zawarte w tym dokumencie obowiązują w chwili publikacji i w żadnym wypadku nie mogą zastąpić lokalnego nadzoru medycznego.
Data publikacji oryginalnej wersji językowej: Wrzesień 2019
Tłumaczenie: Marek Siuta
Konsultacja: Jerzy Jaskuła
WSTĘP
Niniejszy artykuł zawiera aktualizację stanowiska dotyczącego postępowania z pacjentem po urazie wymagającym zaopatrzenia dróg oddechowych. Jest przeznaczony dla instruktorów i osób pracujących według zaleceń ITLS. Zalecenia ujęto w formę algorytmu.
Przed omówieniem tych zagadnień w artykule przedstawiono aktualne zalecenia ITLS w zakresie „kryteriów LEON”, co pozwoli przewidzieć trudną intubację i wdrożyć techniki chirurgicznego zaopatrzenia dróg oddechowych poprzez konikotomię z prowadnicą Bougie u osób dorosłych.
TŁO
Usystematyzowane podejście do oceny i zaopatrzenia dróg oddechowych jest kluczowe dla zwiększenia szansy uzyskania pozytywnego efektu leczenia pacjentów po urazie. Personel pracujący w warunkach przedszpitalnych staje przed specyficznymi wyzwaniami, związanymi z bezpieczeństwem miejsca zdarzenia, niekorzystnymi warunkami i utrudnioną oceną pacjenta (2). Ratując pacjentów w stanie krytycznym, członkowie zespołów ratownictwa medycznego pracują w szczególnych warunkach. Pacjenci z jednej strony wymagają definitywnego zaopatrzenia dróg oddechowych w celu utrzymania natlenowania, wentylacji i zabezpieczenia drożności, z drugiej strony zabiegi na drogach oddechowych są związane z ryzykiem spadku saturacji, co z kolei zwiększa zachorowalność i śmiertelność (1,2,3). Równocześnie pacjenci po urazie z zagrożonymi drogami oddechowymi mogą pozostawać we wstrząsie na skutek licznych obrażeń wymagających postępowania typu damage control; występują też urazowe uszkodzenia mózgu lub rdzenia kręgowego. W związku z powyższymi uwarunkowaniami zgodnie z zaleceniami ITLS należy zastosować algorytm zabezpieczenia dróg oddechowych u pacjentów po urazie, którzy tego wymagają, w celu poprawy rokowania.
ROZWAŻANIA
Bezwzględnie należy jak najwcześniej ustalić, czy u pacjenta została utrzymana drożność dróg oddechowych i czy funkcjonują one prawidłowo. Nieprawidłowe zabezpieczenie dróg oddechowych może się wiązać z niemożnością powstrzymania aspiracji obcej treści, brakiem zdolności do natlenowania i wentylowania lub brakiem możliwości przewidywania pogorszenia się stanu klinicznego na podstawie takich objawów, jak: stridor po oparzeniu górnych dróg oddechowych, tworzenie się krwiaka w obrębie szyi po ranach kłutych czy obecność głębokiego oparzenia termicznego twarzy lub szyi (2). Utrzymanie poziomu saturacji >93% jest konieczne w celu ograniczenia powikłań: uszkodzenia mózgu przez niedotlenienie, dekompensacji hemodynamicznej lub zaburzenia pracy serca (1,3). Intubacja za pierwszym podejściem jest kluczowa, ponieważ kilkukrotne próby jej powtarzania prowadzą do spadku saturacji i powikłań (1). Przygotowanie się do różnych zabiegów na drogach oddechowych jest niezwykle istotne (patrz: rycina) i wymaga odpowiedniego sprzętu (d), w tym prowadnicy Bougie (c), (11,12) oraz wideolaryngoskopu, które zwiększają szansę zaintubowania przy pierwszej próbie (b), (8-10). Konieczna jest także preoksygenacja, odpowiednie ułożenie pacjenta (4), przygotowanie leków niezbędnych do RSI (ang. rapid sequence induction) (d), (2) i przydzielenie zadań członkom zespołu. Należy określić trudność zaopatrzenia dróg oddechowych zgodnie z kryteriami LEON (5-7) i podjąć decyzję, czy wdrażać intubację RSI, czy raczej zastosować przyrząd nadgłośniowy (SGA) na podstawie oceny swoich zdolności przeprowadzania powyższych procedur i stopnia pewności, że zakończą się one sukcesem. Jeżeli nie ma możliwości intubacji, należy zastosować SGA lub wykonać konikotomię z wykorzystaniem prowadnicy Bougie (13-17) – jeśli takie rozwiązanie zostanie uznane za najlepsze. W przypadku braku możliwości zastosowania SGA lub jeśli po jego założeniu nie uda się efektywnie natleniać i wentylować pacjenta, należy wykonać konikotomię z prowadnicą Bougie (jest to przypadek, w którym nie ma innej możliwości skutecznego wentylowania i natleniania pacjenta). Po wprowadzeniu przyrządu udrażniającego drogi oddechowe trzeba potwierdzić jego położenie przy użyciu zapisu końcowowydechowej wartości CO2, założyć ponownie kołnierz ortopedyczny (jeżeli jest wymagany), a podczas transportu chorego monitorować saturację i kapnografię.
PODSUMOWANIE
ITLS stoi na stanowisku, że podczas oceny pacjentów po urazie należy korzystać z omawianego algorytmu udrażniania dróg oddechowych. Usystematyzowane podejście obejmuje umiejętność potwierdzenia zagrożenia dróg oddechowych, przygotowanie, preoksygenację, odpowiednie ułożenie, wdrożenie zabiegów o dużym prawdopodobieństwie sukcesu (takich jak użycie prowadnicy Bougie i wideolaryngoskopu) oraz przewidywanie potencjalnych powikłań. Takie podejście poprawia rokowanie pacjenta po urazie.
ALGORYTM UDRAŻNIANIA DRÓG ODDECHOWYCH U PACJENTÓW PO URAZIE
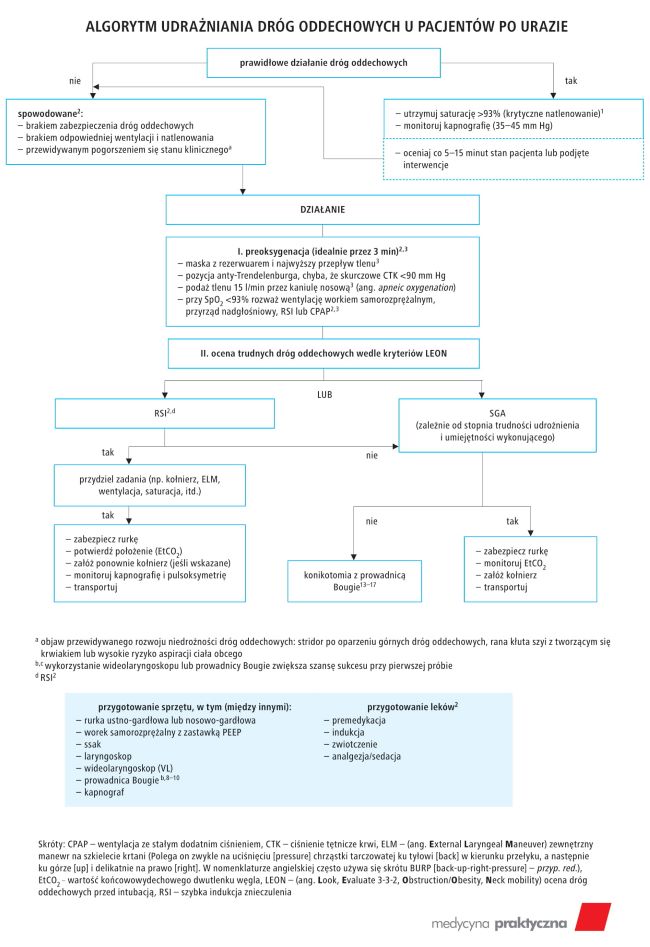
Ryc. 1. Algorytm udrażniania dróg oddechowych u pacjentów po urazie
PODSUMOWANIE
ALGORYTM UDRAŻNIANIA DRÓG ODDECHOWYCH U PACJENTÓW PO URAZIE INTERNATIONAL TRAUMA LIFE SUPPORT
Zalecenia i źródła zawarte w tym dokumencie obowiązują w chwili publikacji i nie mogą zastąpić lokalnego nadzoru medycznego.
Data publikacji w oryginalnej wersji językowej:
wrzesień 2019STRESZCZENIE
Oficjalne stanowisko International Trauma Life Support (ITLS) dotyczące algorytmu udrażniania dróg oddechowych u pacjentów po urazie.
OBECNE STANOWISKOZgodnie ze stanowiskiem International Trauma Life Support:
1. Konieczność szybkiego i odpowiedniego zaopatrzenia dróg oddechowych u pacjentów po urazie (18) wymaga wczesnej, usystematyzowanej oceny dróg oddechowych, wentylacji i natlenowania – elementów Badania Wstępnego ITLS. W artykule przeglądowym dotyczącym zaawansowanego przedszpitalnego zaopatrywania dróg oddechowych u pacjentów po urazie (18) wykazano brak standaryzacji tego postępowania.
2. Istnieje potrzeba usystematyzowanego podejścia do oceny i leczenia pacjenta po urazie.
3. Algorytm postępowania u pacjentów po urazie ma na celu przedstawienie zarówno form oceny, jak i postępowania. Pozwoli to na wdrożenie usystematyzowanego podejścia oraz wczesnego leczenia tych chorych z dobrym efektem terapeutycznym.
4. ITLS zaleca stosowanie algorytmu, w którym krok po kroku przedstawiono postępowanie, obejmujące: ocenę, zaopatrzenie i kontynuację zabezpieczenia dróg oddechowych pacjenta do czasu przekazania go personelowi szpitala.
PIŚMIENNICTWO
1. Bodily J. Betal: Incidence and duration of continuously measured oxygen desaturation during emergency department intubation. Annals of Emergency Medicine 2016; 67 (3): 389–395. 2. Brown C.A., Sakles J.C., Mick N.W.: The Walls Manual of Emergency Airway Management. S”Ed. 2018. 3. Weingart S.D., Levitan R.M.: Preoxygenation and Prevention of Desaturation During Emergency Airway Management MD Annals of Emergency Medicine 2012; 59 (3): 265–175. 4. Altermatt F.R., Munoz H.R., Delfino A.E. i wsp.: Pre-oxygenation in the obese patient: effects of position on tolerance to apnoea. Anaesth 2005; 95 (8):706–709. 5. Hasegawa K. i wsp.: Association between Repeated Intubation Attempts and Adverse Events in Emergency Departments: An Analysis of a Multicenter Prospective Observational Study. Annals of Emergency Medicine 2012; 60: 749–754. 6. Reed M.J.: Canan Airway Assessment Score Predict Difficulty at Intubation in the Emergency Department? Emerg. Med. J. 2005; 22: 99–102. 7. Hagiwara Y. i wsp.: Prospective Validation of the Modified LEMON Criteria to Predict Difficult Intubation in the ED. American Journal of Emergency Medicine 2015; 33: 1492–1496. 8. Jarvis J.L., McClure S.F., Johns D.: EMS intubation improves with King Vision videolaryngoscopy. Prehosp. Emerg. Care 2015; 19 (4): 482–489. 9. Carlson J.N., Brown C.A.: Does the Use of VideoLaryngoscopy Improve Intubation Outcomes? Ann. Emerg. Med. 2014; 64 (2): 165–166. 10. Sakles J.C., Moslier J.M. i wsp.: TheC-MAC VideoLaryngoscope is Superior to the Direct Laryngoscope for the Rescue of Failed First-Attempt lntubations in the Emergency Department. Emerg. Med. 201S; 48 (3): 280–286. 11. Driver B. i wsp.: The Bougie and first-Pass Success in the Emergency Department. Ann. Emerg. Med. 2017; 70 (4): 473–478. 12. Jain A. i wsp.: Saved by the Bougie. Ann. Emerg. Med. 2017; 70 (4): 479–481. 13. Mayglothling J., Gibbs M.: Airway Management in Trauma. E8Medicine, Emergency Medicine Practice 2016: 1–10. 14. Sagarin M.J., Barton E.D., Chng Y.M. i wsp.: Airway management by US and Canadian emergency medicine residents: a multicenter analysis of more than 6,000 endotracheal intubation attempts. Ann. Emerg. Med. 200S; 46 (4): 328–336. 15. Franklin K., Braude O.A., Gonzalez M.G.: Techniques in EMS Airway Management. W: Brown C.S., Sakles J.C., Mick N.W. (red.): Manual of Emergency Airway Management. 5"ed.Philadelphia, PA, Lippincott, Williams and Wilkins 2017: 339–349. 16. Bair A.E., Caro D.A.: Surgical Airway Management. W: Brown C.S., Sakles J.C., Mick N.W. (red.): Manual of Emergency Airway Management. 5"ed.Philadelphia, PA, Lippincott, Williams and Wilkins 2017: 209–231. 17. Braude D. i wsp.: The Bougie-Aided Cricothyrotomy. Air Medical Journal Associates 2009: 191–194. 18. Crewdson K., Lockey D.: Advanced airway management for pre-hospital trauma patients. Trauma 2016; 18 (2): 111–118, DOI:10.1177/1460408615617788






