Departament Kontroli NFZ opublikował „Sprawozdanie z nieprawidłowości zgłoszonych przez Świadczeniobiorców na podstawie danych w Zintegrowanym Informatorze Pacjenta w 2017 r.”. Największa liczba zgłoszeń dotyczyła leczenia stomatologicznego, AOS, opieki psychiatrycznej i leczenia uzależnień. - Te obszary wymagają intensyfikacji działań kontrolnych - zapowiada Fundusz.

Fot. Paweł Małecki / Agencja Gazeta
Z danych przekazanych z OW NFZ za okres od 1 stycznia do 31 grudnia 2017 r. wynika, że:
– wpłynęło łącznie 1 676 zgłoszeń o nieprawidłowościach1;
– z 1 676 zgłoszeń zakończono 1 311 postępowań wyjaśniających, w toku wyjaśniania było 346 postępowań, 10 zgłoszeń przekazano do właściwego OW NFZ, 4 zgłoszenia zostały zawieszone2, 5 pozostawiono bez rozpatrzenia;
– z 1 311 zakończonych postępowań 652 zgłoszenia uznano za zasadne, co stanowi 49,73% zakończonych spraw;
– ogólna wartość świadczeń/refundacji, wynikająca ze wszystkich zgłoszonych nieprawidłowości w ZIP, wyniosła 76 213 305,07 zł, nie uwzględniając świadczeń, których wycena wprost nie jest możliwa ze względu na sposób rozliczeń, tj. ryczałt/kapitacja;
– odzyskano kwotę 72 417,41 zł za nienależnie wypłacone środki oraz nałożono kary umowne w kwocie 19 049,61 zł;
– przeprowadzono 5 kontroli w: Lubuskim, Łódzkim, Pomorskim, Świętokrzyskim oraz Wielkopolskim OW NFZ;
– do Prokuratury przekazano 26 zawiadomień o podejrzeniu popełnienia przestępstwa;
– największa liczba zgłoszonych nieprawidłowości dotyczyła świadczeń, których udzielenia pacjenci nie potwierdzili – 1 351 zgłoszonych nieprawidłowości;
– najwięcej zgłoszeń dotyczyło nieprawidłowości w następujących rodzajach świadczeń: leczenie stomatologiczne, ambulatoryjna opieka specjalistyczna, opieka psychiatryczna i leczenie uzależnień oraz rehabilitacja lecznicza.
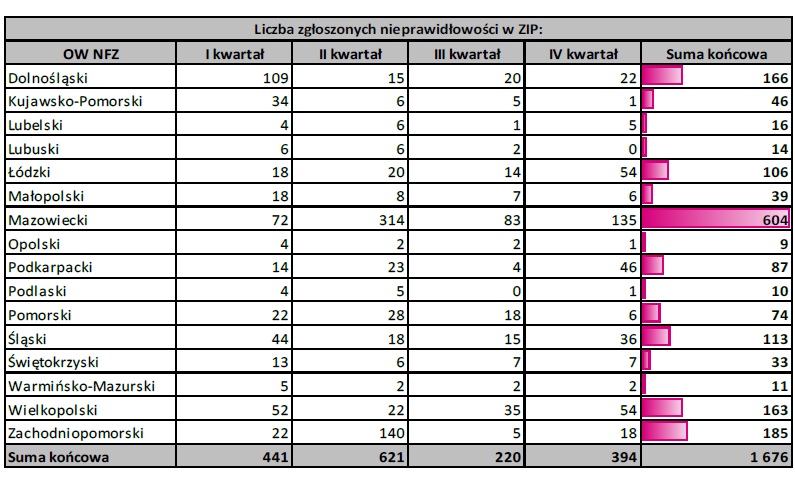
LICZBA ZGŁOSZEŃ W PODZIALE NA KWARTAŁY I OW NFZ
W 2017 roku do OW NFZ wpłynęło 1 676 zgłoszeń, z czego:
– w I kwartale – 441, tj. 26,31% zgłoszonych nieprawidłowości,
– w II kwartale – 621, tj. 37,05%,
– w III kwartale – 220, tj. 13,13%,
– w IV kwartale – 394, tj. 23,51%.
Najwięcej zgłoszeń wpłynęło w: Mazowieckim (36,04%), Zachodniopomorskim (11,04%) i Dolnośląskim (9,90%) OW NFZ. Najmniej zgłoszonych nieprawidłowości zarejestrowano w: Opolskim (0,54%), Podlaskim (0,60%) i Warmińsko-Mazurskim (0,66%) OW NFZ.
Szczegółowe dane przedstawia poniższa tabela:
STRUKTURA WSZYSTKICH ZGŁOSZEŃ WG RODZAJU I ZAKRESU ŚWIADCZEŃ
Największa liczba zgłoszonych nieprawidłowości dotyczyła:
– leczenia stomatologicznego – 713, tj. 42,54% wszystkich zgłoszonych nieprawidłowości,
– ambulatoryjnej opieki specjalistycznej – 290, tj. 17,30%,
– rehabilitacji leczniczej – 176, tj. 10,50%,
– opieki psychiatrycznej i leczenia uzależnień – 153, tj. 9,13%.
Szczegółowe dane przedstawiaja tabela:
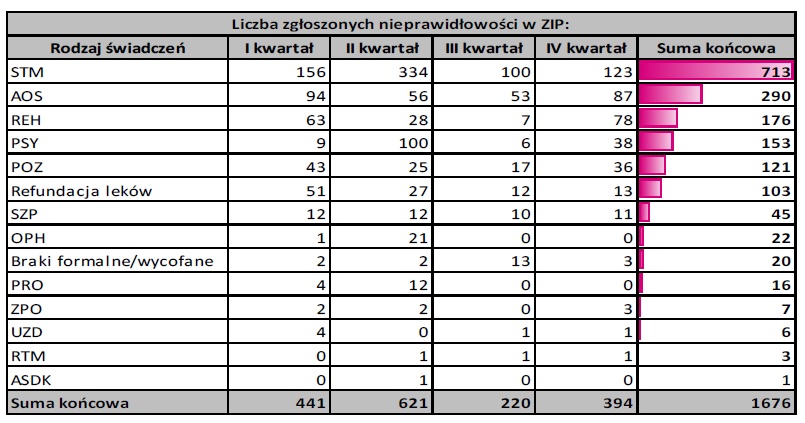
Z 713 zgłoszeń dotyczących leczenia stomatologicznego najwięcej dotyczyło świadczeń ogólnostomatologicznych (659). Z 290 zgłoszeń dotyczących ambulatoryjnej opieki specjalistycznej najwięcej dotyczyło logopedii (67). Z 176 zgłoszeń dotyczących rehabilitacji leczniczej najwięcej dotyczyło fizjoterapii ambulatoryjnej (70). Z 153 zgłoszeń dotyczących opieki psychiatrycznej i leczenia uzależnień najwięcej dotyczyło świadczeń dla osób z autyzmem dziecięcym lub innymi całościowymi zaburzeniami rozwoju (98).
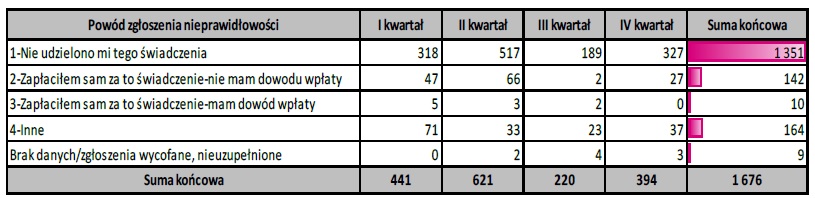
STRUKTURA WSZYSTKICH ZGŁOSZEŃ W PODZIALE NA RODZAJ NIEPRAWIDŁOWOŚCI
Z 1 676 wszystkich zgłoszeń najwięcej dotyczyło:
– świadczeń, które nie miały miejsca – 1 351 zgłoszeń,
– świadczeń, za które pacjent zapłacił, a które zostały wykazane do finansowania przez NFZ – 152 zgłoszenia.
Szczegółowe dane przedstawiaja tabela:
ZGŁOSZENIA ZASADNE
Z 1 676 wszystkich zgłoszeń w analizowanym okresie zakończono 1 311 spraw, z których za zasadne uznano 652 zgłoszenia, tj. 49,73% spraw zakończonych.
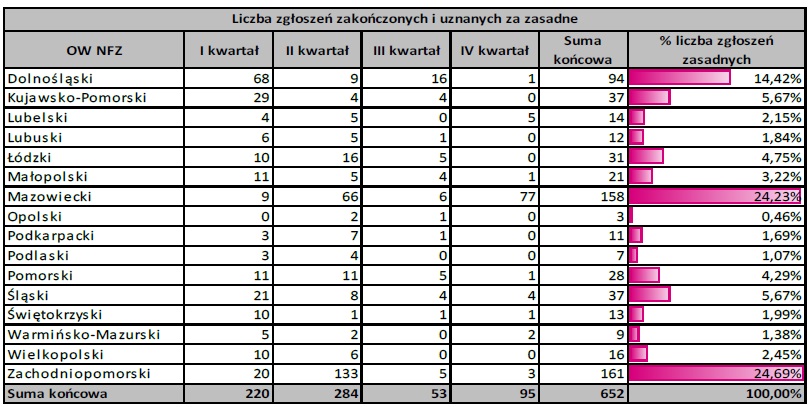
LICZBA ZGŁOSZEŃ UZNANYCH ZA ZASADNE W PODZIALE NA OW NFZ
Najwięcej zgłoszeń zbadał i uznał za zasadne:
– Zachodniopomorski OW NFZ – 161, tj. 24,69% zgłoszeń zasadnych i zakończonych,
– Mazowiecki OW NFZ – 158, tj. 24,23%,
– Dolnośląski OW NFZ – 94, tj. 14,42%.
Szczegółowe dane przedstawiaja tabela:
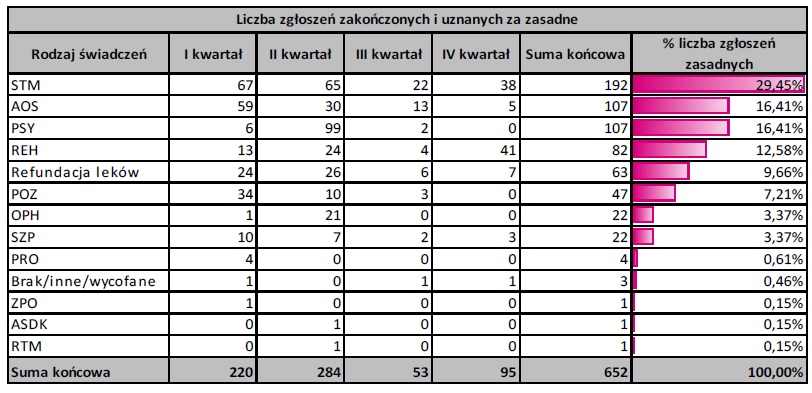
STRUKTURA ZGŁOSZEŃ UZNANYCH ZA ZASADNE WG RODZAJU I ZAKRESU ŚWIADCZEŃ
Z 652 zgłoszeń, które zostały zbadane i uznane za zasadne najwięcej dotyczyło:
– leczenia stomatologicznego – 192, tj. 29,45% zgłoszeń zakończonych uznanych za zasadne,
– ambulatoryjnej opieki specjalistycznej – 107, tj. 16,41%,
– opieki psychiatrycznej i leczenia uzależnień – 107, tj. 16,41%,
– rehabilitacji leczniczej – 82, tj. 12,58%.
Szczegółowe dane przedstawia poniższa tabela:
STRUKTURA ZGŁOSZEŃ UZNANYCH ZA ZASADNE W PODZIALE NA RODZAJ NIEPRAWIDŁOWOŚCI
Z 652 zgłoszonych nieprawidłowości uznanych za zasadne, większość dotyczyła świadczeń, które faktycznie nie miały miejsca – 525, tj. 80,52% spraw zakończonych i uznanych za zasadne.
FINANSOWY WYMIAR I SKUTKI ZGŁOSZEŃ
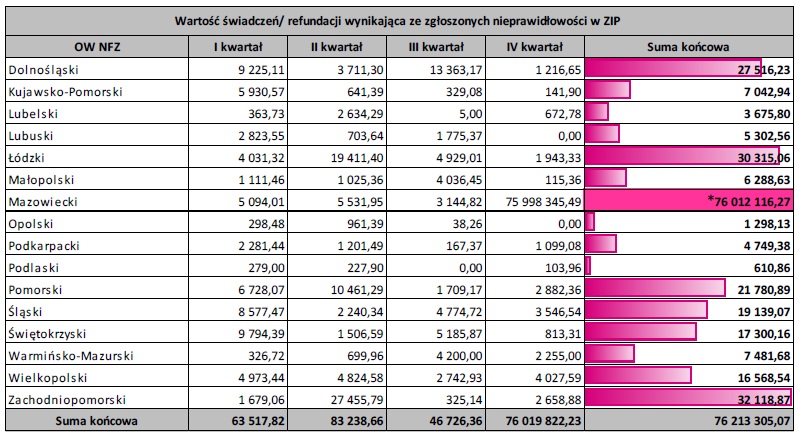
WARTOŚĆ ŚWIADCZEŃ/REFUNDACJI WYNIKAJĄCA ZE ZGŁOSZEŃ W PODZIALE NA OW NFZ
Łączna wartość świadczeń wynikająca z 1 676 zgłoszeń wyniosła w analizowanym okresie 76 213 305,07 zł, nie uwzględniając świadczeń rozliczanych ryczałtowo.
Szczegółowe dane przedstawia poniższa tabela:
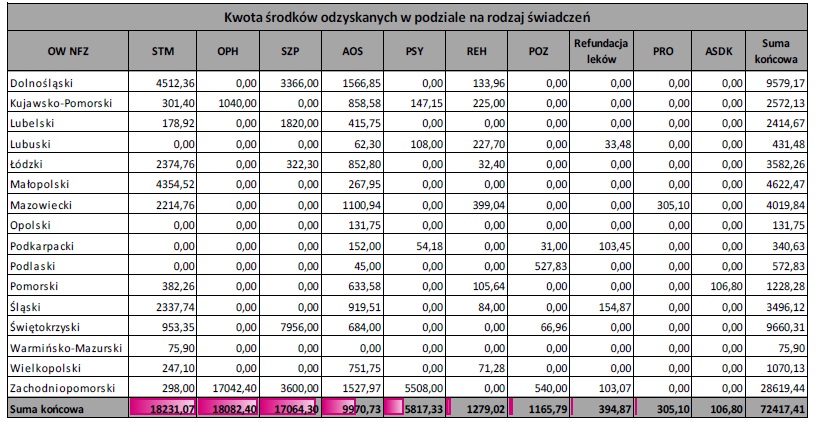
KWOTA ŚRODKÓW ODZYSKANYCH W PODZIALE NA RODZAJE ŚWIADCZEŃ I OW NFZ
W 2017 r. ze wszystkich zgłoszonych nieprawidłowości na podstawie danych w ZIP odzyskano łącznie kwotę 72 417,41 zł, z czego największą za świadczenia w rodzaju:
– leczenie stomatologiczne – 18 231,07 zł, tj. 25,17% wszystkich odzyskanych środków,
– opieka paliatywna i hospicyjna – 18 082,40 zł, tj. 24,97%,
– leczenie szpitalne – 17 064,30 zł, tj. 23,56%.
Największe kwoty odzyskał:
– Zachodniopomorski OW NFZ – 28 619,44 zł, tj. 39,52% wszystkich odzyskanych środków;
– Świętokrzyski OW NFZ – 9 660,31 zł, tj. 13,34%;
– Dolnośląski OW NFZ – 9 579,17 zł, tj. 13,23%.
Szczegółowe dane przedstawiaja tabela:
KWOTA NAŁOŻONYCH KAR UMOWNYCH W PODZIALE NA OW NFZ
W analizowanym okresie dyrektorzy OW NFZ nałożyli kary umowne w łącznej kwocie 19 049,61 zł, z czego:
– Zachodniopomorski – 8 720,52 zł,
– Wielkopolski – 5 522,38 zł,
– Małopolski – 2 141,47 zł,
– Śląski – 1 500,00 zł,
– Świętokrzyski – 1 165,24 zł.
LICZBA PRZEPROWADZONYCH KONTROLI W PODZIALE NA OW NFZ
W 2017 r. przeprowadzono łącznie 5 kontroli w: Lubuskim, Łódzkim, Pomorskim, Świętokrzyskim oraz Wielkopolskim OW NFZ. W Mazowieckim OW NFZ jedna kontrola jest w trakcie przygotowywania.
LICZBA ZAWIADOMIEŃ DO PROKURATURY W PODZIALE NA OW NFZ
W analizowanym okresie do Prokuratury zostało przekazanych 26 zawiadomień o podejrzeniu popełnienia przestępstwa, na podstawie zgłoszenia 41 nieprawidłowości pacjentów w: Kujawsko-Pomorskim, Lubuskim, Łódzkim, Podkarpackim, Pomorskim, Śląskim Świętokrzyskim oraz Wielkopolskim OW NFZ.
CZAS TRWANIA POSTĘPOWANIA WYJAŚNIAJĄCEGO
Z 1 312 spraw zakończonych z podaną datą wysłania odpowiedzi świadczeniobiorcy w analizowanym okresie wynika, że średni czas trwania postępowania (od daty wpływu do daty wysłania odpowiedzi do świadczeniobiorcy) wyniósł około 74 dni.
STRUKTURA WIEKOWA OSÓB, KTÓRE ZGŁOSIŁY NIEPRAWIDŁOWOŚCI
Największa liczba zgłoszeń o nieprawidłowościach na podstawie danych w ZIP dotyczyła osób w przedziale wiekowym:
– 60-69 lat – 357, tj. 21,30% wszystkich zgłoszonych nieprawidłowości z podanym numerem pesel,
– 40-49 lat – 351, tj. 20,94%,
– 1-19 lat – 294, tj. 17,54%,
– 50-59 lat – 268, tj. 15,99%,
– 30-39 lat – 214, tj. 12,77%,
– 20-29 lat – 115, tj. 6,86%,
– >70 lat – 62, tj. 3,70%,
– 15 zgłoszeń (0,89%) nie zawierało podanego numeru PESEL (braki formalne w zgłoszeniach i brak możliwości ustalenia numeru).
WNIOSKI I REKOMENDACJE
1. Wysoki odsetek spraw uznanych za zasadne po zakończonym postępowaniu wyjaśniającym (49,58%) niezmiennie potwierdza, że ZIP stanowi najlepsze źródło informacji o nieprawidłowościach dotyczących udzielonych świadczeń.
2. Największa liczba zgłoszeń dotyczących: leczenia stomatologicznego, ambulatoryjnej opieki specjalistycznej, opieki psychiatrycznej i leczenia uzależnień, potwierdza, że obszary te wymagają intensyfikacji działań nadzorczo-kontrolnych NFZ.
Z uwagi na fakt, iż Zintegrowany Informator Pacjenta pozwala na weryfikację przez świadczeniobiorców zakresu udzielonych przez świadczeniodawców usług, Departament Kontroli rekomenduje dalszy rozwój aplikacji ZIP.

















