Co to są stany/zmiany przednowotworowe skóry?
Stan przednowotworowy (przedrakowy) to zmiana skórna, na której podłożu statystycznie częściej, niż w przypadku innych chorób, może rozwinąć się nowotwór skóry. Stany przednowotworowe dzielą się na właściwe stany przednowotworowe oraz stany potencjalnie sprzyjające rozwojowi nowotworów.
Do właściwych stanów przednowotworowych zalicza sie rogowacenie starcze skóry, róg skórny i skórę pergaminową.
Do stanów potencjalnie sprzyjających rozwojowi nowotworów należą starcza skóra i przewlekłe owrzodzenia skórne.
Co robić w razie pojawienia się niepokojących zmian na skórze?
W razie pojawienia sie niepokojących zmian na skórze należy zgłosić się do lekarza. Nie należy stosować na własną rękę żadnych sposobów leczenia niezaleconych przez lekarza.
Jak lekarz stawia diagnozę?
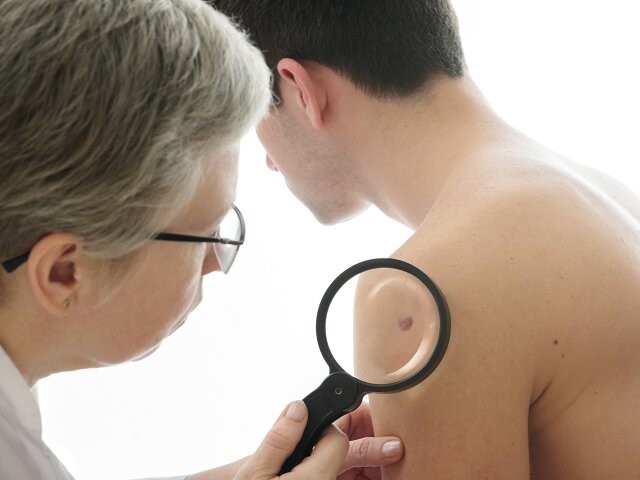
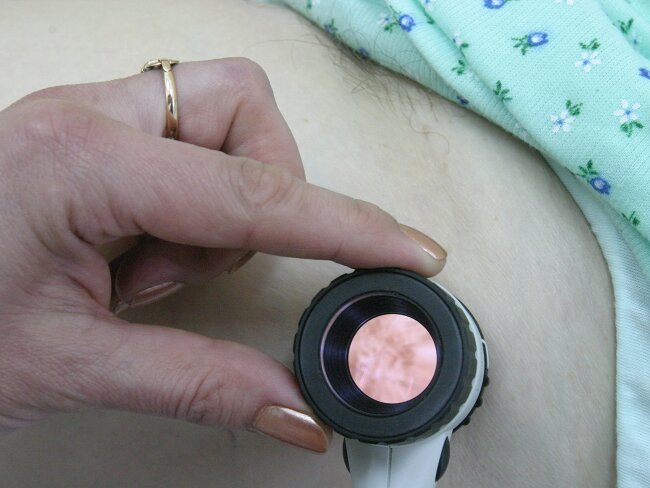
W pierwszej kolejności zmiana skórna zostaje oceniona przez lekarza w badaniu wzrokowym i palpacyjnym (dotykiem). Istnieje możliwość oceny zmiany na skórze za pomocą dermoskopu (specjalnej lupy). Inne metody oceny zmiany to biopsja i pobranie wycinka, a następnie badanie uzyskanego materiału pod mikroskopem.
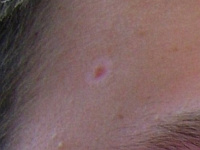
Rogowacenie starcze
Rogowacenie starcze nazywane jest także rogowaceniem słonecznym. Najczęściej powstaje u osób starszych lub przewlekle narażonych na działanie promieni słonecznych. Zwykle obydwa te procesy nakładają się na siebie. Czasami zmiany skórne występują też u osób młodszych. Niejednokrotnie jest to związane z wykonywanym zawodem lub uprawianym sportem (żeglarze, rolnicy).
Zmiany lokalizują się najczęściej na skórze twarzy i głowy (zwłaszcza na skroniach, uszach, czole, łysinie u mężczyzn), dłoni, rzadziej na podudziach albo przedramionach. Skóra jest sucha i łuszczy się, ma szarożółte zabarwienie, przebarwienia i odbarwienia, jest mało sprężysta, pokryta głębokimi zmarszczkami, pogrubiała przy nadmiernej ekspozycji na słońce lub ścieńczała w przypadku zmian starczych. W tak zmienionej skórze pojawiają się pojedyncze lub mnogie ogniska rogowacenia słonecznego. Wyglądają one jak suche zrogowacenia, czasami o nierównej powierzchni, zwykle o średnicy kilku milimetrów. Zrogowacenia przylegają ściśle do skóry, a w przypadku ich zdrapania obnaża się różowa, sącząca lub lekko krwawiąca powierzchnia. Wykwity takie mogą utrzymywać się wiele lat.
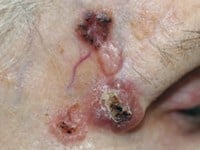
W części przypadków rozwijają się z nich raki podstawnokomórkowe lub kolczystokomórkowe. O przekształcaniu się rogowacenia słonecznego w nowotwór świadczy jego powiększanie się, naciekanie podstawy (obwódka zapalna, stwardnienie) i skłonność do krwawienia, pojawiająca się nawet po tak drobnym urazie, jak wytarcie skóry ręcznikiem.
Leczenie powinno być poprzedzone pobraniem wycinka do badania histopatologicznego. W razie stwierdzenia utkania nowotworowego zmianę należy usunąć chirurgicznie lub głęboko zamrozić płynnym azotem. Samo rogowacenie słoneczne najczęściej zamraża się, a potem stosuje kremy zawierające retinoidy lub cytostatyk.
Róg skórny
Róg skórny jest odmianą rogowacenia słonecznego. U osób dorosłych pojawia się z tych samych przyczyn, co rogowacenie starcze. Może także wystąpić u dzieci na podłożu stanu zapalnego lub długotrwałego drażnienia, ale nie jest wówczas zaliczany do stanów przedrakowych. Róg skórny może także stanowić obfite nawarstwienie mas rogowych tworzące różnego kształtu stożkowate twory. Zwykle nie są to zmiany duże, ich podstawa ma średnicę kilku milimetrów, ale kształtem mogą rzeczywiście przypominać rogi zwierzęcia.
Kolor ich jest żółtawy lub brunatny. Podstawa rogów skórnych wykazuje zwykle lekki naciek zapalny. U osób starszych w 10–20% przypadków z rogów skórnych rozwija się rak kolczystokomórkowy.
Rogi skórne powinny być usuwane chirurgicznie i badane histopatologicznie. W razie stwierdzenia utkania nowotworowego zabieg chirurgiczny należy poszerzyć, zastosować głębokie zamrażanie lub laseroterapię.
Skóra pergaminowata i barwnikowa
Skóra pergaminowa i barwnikowa (xeroderma pigmentosum) to bardzo ciężka choroba o podłożu genetycznym. Dziedziczona w sposób autosomalny recesywny, co w uproszczeniu oznacza, że do jego wystąpienia jest niezbędne odziedziczenie dwóch „chorych” genów, po jednym od każdego z rodziców. W rzeczywistości dziedziczenie tej, jak i innych chorób nie jest tak proste, dlatego nie u wszystkich osób choroba jednakowo ciężko się objawia. Występuje częściej u dzieci rodziców spokrewnionych.
W większości przypadków polega na defekcie enzymu „naprawiającego” DNA komórkowe, uszkodzone działaniem promieni UV. W efekcie skóra chorych od wczesnego dzieciństwa, od pierwszej ekspozycji na działanie słońca, jest w znacznym stopniu pozbawiona możliwości naprawczych. Dlatego bardzo szybko dochodzi do rozwoju różnych nowotworów skóry: mięsaków, brodawczaków, raków i czerniaków.
Skóra chorych cechuje się występowaniem licznych piegów, przebarwionych i odbarwionych plam, pajączkowatych rozszerzeń naczyń krwionośnych, zaników. W ciężkich postaciach choroby zmianom skórnym mogą towarzyszyć inne zaburzenia rozwojowe dotyczące przede wszystkim ośrodkowego układu nerwowego. Najczęściej chorzy umierają bardzo młodo z powodu przerzutów rozwijających się w skórze nowotworów.
Nie znamy sposobów leczenia tej choroby. Niezbędne jest unikanie nasłoneczniania skóry i stosowanie kremów z filtrami UVA i UVB o wskaźniku ochrony minimum 30. Zapobiegawczo podaje się doustnie retinoidy, a już powstałe zmiany nowotworowe i przednowotworowe leczy się krioterapią lub chirurgicznie.
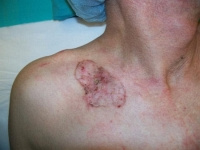
Popromienne zapalenie skóry
Promienie rentgenowskie, stosowane w celach leczniczych lub działające na skórę osób mających z nimi kontakt zawodowo, mogą powodować zmiany noszące nazwę popromiennego zapalenia skóry (łac. radiodermitis). Odczyny te bywają ostre lub przewlekłe. Nowotwory rozwijają się zwykle w zmianach przewlekłych.
Skóra jest zanikła i twarda z licznymi przebarwieniami i odbarwieniami oraz rozszerzeniami naczyń krwionośnych. Na jej podłożu pojawiają się ogniska zrogowaceń, spękania i bardzo trudno gojące się owrzodzenia. Te ogniska w 20% przypadków przekształcają się w zmiany nowotworowe.
Leczenie popromiennego zapalenia skóry jest bardzo trudne. Stosuje się ogólnie witaminy, a miejscowo maści zawierające heparynę. W razie wystąpienia trudno gojących się owrzodzeń nierzadko konieczna jest interwencja chirurgiczna. Zrogowacenia usuwa się także chirurgicznie lub zamraża płynnym azotem.
Rogowacenie chemiczne
Rogowacenie chemiczne wywołują związki arsenu, pochodne smoły pogazowej (dziegcie) lub nieoczyszczona parafina. Rogowacenie arsenowe pojawia się jako uboczne działanie leków zawierających arsen lub u osób mających kontakt z arsenem zawodowo. Zmiany te mogą pojawić się nawet po kilkudziesięciu latach od ekspozycji.
Rogowacenie arsenowe dotyczy głównie twarzy oraz dłoni i stóp (przede wszystkim ich powierzchni wewnętrznych). Rogowacenie smołowcowe powstaje zwykle u osób zawodowo mających kontakt z pochodnymi smoły. Pojawia się najczęściej na skórze dłoni, twarzy i moszny. Nowotwory rozwijają się częściej na rogowaceniu arsenowym niż smołowcowym.
Leczenie tych zrogowaceń polega na ich usuwaniu chirurgicznym lub zamrażaniu płynnym azotem. Bardzo liczne zmiany próbuje się leczyć zewnętrznie preparatami zawierającymi cytostatyki lub retinoidy.
Stany potencjalnie sprzyjające rozwojowi nowotworów
Stany potencjalnie sprzyjające rozwojowi nowotworów, które są związane z mniejszym zagrożeniem to niektóre odmiany blizn po oparzeniach lub przewlekłych stanach zapalnych.
Blizny pooparzeniowe zaliczane do stanów przednowotworowych to przede wszystkim blizny z towarzyszącym przerostem tkanek.