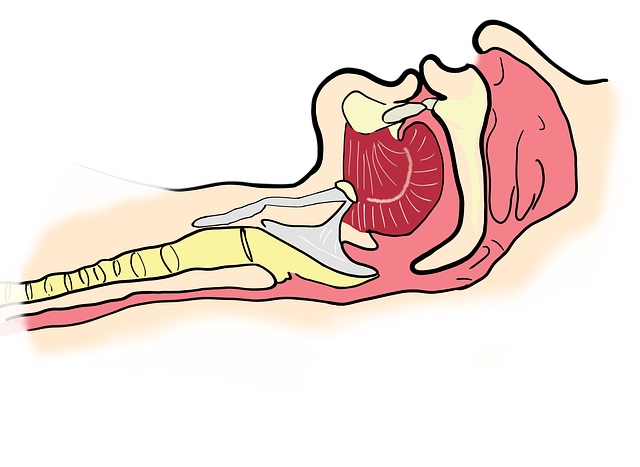
Hipoksemia to zmniejszenie ciśnienia parcjalnego tlenu we krwi tętniczej. Hipowentylacja to nieefektywna wymiana gazowa (oddychanie), które powoduje hipoksemię, która może skutkować hipoksją, czyli niedotlenieniem tkanek. Podczas snu może dochodzić do różnego typu zaburzeń oddychania, które przekładają się na funkcjonowanie całego organizmu. Najczęstszą przyczyną hipowentylacji i hipoksemii w czasie snu jest otyłość znacznego stopnia.
Zaburzenia oddychania w czasie snu
Do zaburzeń oddychania w czasie snu należą:
- obturacyjny bezdech senny
- centralny bezdech senny
- zespoły hipowentylacji i hipoksemii w czasie snu
- hipoksemia w czasie snu.
Zespoły hipowentylacji i hipoksemii w czasie snu
Zespoły hipowentylacji i hipoksemii w czasie snu to zaburzenia oddychania występujące podczas snu. Czasami nazywane są przewlekłą niewydolnością oddychania w czasie snu.
Zespoły hipowentylacji i hipoksemii w czasie snu są jedną z czterech grup zespołów chorobowych wyróżnianych w zaburzeniach oddychania w czasie snu. Zespoły hipowentylacji i hipoksemii w czasie snu niezwiązane z innymi chorobami nazywa się zespołami pierwotnymi.
Pierwotne zespoły hipowentylacji i hipoksemii w czasie snu obejmują tzw. idiopatyczną hipowentylację pęcherzykową w czasie snu (inaczej pierwotną lub centralną) oraz zespół wrodzonej centralnej hipowentylacji pęcherzykowej, nazywany zespołem Ondyny. Jest to choroba rzadka, uwarunkowana genetycznie.
Ogólnie zespoły hipowentylacji cechuje nieproporcjonalny wzrost stężenia dwutlenku węgla we krwi tętniczej w stosunku do jego stężenia w stanie czuwania. Odpowiedź organizmu na obniżenie stężenia tlenu i wzrost stężeń dwutlenku węgla we krwi jest nieprawidłowa.
Zespoły hipowentylacji i hipoksemii w czasie snu mogą powodować różne objawy, najczęściej przerywany sen, bezsenność, częste budzenie się w nocy. Czasami chory ma poczucie niemiarowego bicia serca, ogólnego zmęczenia i jest senny w ciągu dnia, ma poranne bóle głowy. Nieleczone zespoły hipowentylacji, prowadzące do niewydolności serca mogą się objawiać obrzękami kończyn.
Pierwotne zespoły hipowentylacji i hipoksemii w czasie snu są rzadkie.
Hipowentylacja i hipoksemia w czasie snu - leczenie
Celem leczenia jest poprawa wentylacji, czyli jakości oddychania w czasie snu. W leczeniu zdiagnozowanych przypadków stosuje się aparaty podające dodatnie ciśnienie do dróg oddechowych, czyli respiratory. Tryby i parametry wentylacji dostosowane są przez lekarza do indywidualnych potrzeb pacjenta. Wentylację dodatnim ciśnieniem prowadzi się głównie poprzez różnego typu maski zakładane na twarz. Nazywamy to wspomaganiem wentylacji stosowanym w okresie snu.
Hipoksemia i hipowentylacja w czasie snu
Hipowentylacja i hipoksemia w czasie snu to zaburzenia saturacji, czyli wysycenia krwi tlenem przy równoczesnym wzroście we krwi stężenia dwutlenku węgla, u osób z wcześniej rozpoznanymi różnymi chorobami, pojawiającymi się w czasie snu. Zaburzenia te występują w przebiegu innych chorób i można je w związku z tym podzielić na trzy grupy:
- hipowentylacja i hipoksemia w czasie snu związana z chorobami tkanki śródmiąższowej lub naczyń płucnych
- hipowentylacja i hipoksemia w czasie snu związana ze zwężeniem dolnych dróg oddechowych (np. w przebiegu POChP)
- hipowentylacja i hipoksemia w czasie snu związana z chorobami nerwowo-mięśniowymi i ściany klatki piersiowej – jedną z przyczyn jest otyłość znacznego stopnia (zespół hipowentylacji otyłych).
Częstość występowania hipowentylacji i hipoksemii w czasie snu jest różna w różnych wspomnianych wyżej grupach chorób, ale np.:
- w ogólnej populacji osób po 40. roku życia hipowentylacja w przebiegu POChP występuje u ok. 0,5–1% osób
- u osób z BMI (body mass index) większym niż 35% hipowentylacja i hipoksemia w czasie snu występuje u 31% chorych.
Najczęstszą przyczyną hipowentylacji i hipoksemii w czasie snu jest otyłość znacznego stopnia.
Hipoksja a hipoksemia
Hipoksemia to obniżenie we krwi tętniczej ciśnienia parcjalnego tlenu. Hipoksja to niedotlenienie tkanek. Hipoksja jest następstwem hipoksemii – we krwi tętniczej jest za mało tlenu, co powoduje niedotlenienie tkanek.
Hipoksemia i hipowentylacja w czasie snu - objawy
Objawami hipowentylacji i hipoksemii czasie snu są chrapanie, nadmierna senność dzienna, przewlekłe zmęczenie, nocny lub poranny ból głowy, częste oddawanie moczu w nocy, duszność podczas wysiłku oraz epizody dławienia lub krótkotrwałej duszności pojawiające się w czasie snu u osoby z rozpoznaną wcześniej jedną z wyżej opisanych chorób.
Hipoksemia i hipowentylacja w czasie snu - co robić w przypadku wystąpienia objawów
Osoba z rozpoznaną uprzednio chorobą śródmiąższową płuc, chorobą naczyń płucnych, tzw. chorobami obturacyjnymi (astma, POChP), chorobami nerwowymi lub ścian klatki piersiowej (np. masywnym skrzywieniem kręgosłupa piersiowego, deformacjami klatki piersiowej lub otyłością), jeżeli stwierdzi u siebie pojawienie się nowych objawów, takich jak chrapanie, nadmierna senność dzienna, przewlekłe zmęczenie, nocny lub poranny ból głowy, częste oddawanie moczu w nocy, duszność wysiłkowa oraz epizody dławienia lub krótkotrwałej duszności pojawiające się w czasie snu, powinna zgłosić je lekarzowi prowadzącemu.
Hipoksemia i hipowentylacja w czasie snu - rozpoznanie
Lekarz leczący zbierze dokładny wywiad dotyczący dolegliwości i ich przebiegu, a następnie zbada pacjenta. W dalszej kolejności, przy podejrzeniu hipowentylacji i hipoksemii w czasie snu związanej w określonymi chorobami, skieruje pacjenta na polisomnografię. Badanie to polega na całonocnej rejestracji nasycenia krwi tlenem, tętna, EKG, EEG (rejestracja fal mózgowych), ruchów oddechowych, ruchów gałek ocznych i innych parametrów organizmu. W zależności od spodziewanych zaburzeń snu stosuje się różne czujniki i rejestruje konieczne parametry (kanały). Czasami należy wykonać badania gazometryczne krwi, bezpośrednio oceniające stężenia tlenu i dwutlenku węgla. Rozpoznanie ustala się na podstawie określonych kryteriów.
Hipoksemia i hipowentylacja w czasie snu - leczenie
- Leczenie opiera się głównie na modyfikacji stylu życia i zachowań pozwalające zniwelować zaburzenia oddychania w czasie snu, a więc:
- zmniejszenie masy ciała (u osób z nadwagą lub otyłością); w razie potrzeby leczenie farmakologicznie i/lub operacyjne otyłości
- unikanie spania na plecach (np. wszycie piłki tenisowej na plecy piżamy) lub spanie w pozycji półsiedzącej
- zaprzestanie palenia tytoniu (w razie potrzeby leczenie farmakologiczne nałogu)
- unikanie picia alkoholu w godzinach wieczornych
- unikanie leków nasennych i uspokajających.
- Intensywne leczenie choroby, w przebiegu której wystąpiła hipowentylacja i hipoksemia w czasie snu
- Dodatnie ciśnienie w drogach oddechowych, z wykorzystaniem takich metod, jak CPAP, BIPAP – czyli powietrze jest wtłaczane pod dodatnim ciśnieniem za pomocą specjalnych pomp w czasie bezdechu lub hipowentylacji poprzez maskę szczelnie założoną na twarz i usta chorego w czasie snu.
W związku z faktem, że zaburzenia pojawiają się na tle innej, często nieuleczalnej choroby, skuteczność leczenia jest bardzo różna. W chorobach przewlekłych i nieuleczalnych, takich jak POChP czy choroby śródmiąższowe płuc, całkowite wyleczenie zaburzeń w czasie snu na ogół jest niemożliwe, ale możliwe jest skuteczne leczenie przedłużające życie chorego, a zwłaszcza znacznie poprawiające komfort życia. Pozytywny wyjątek stanowi zespół hipowentylacji otyłych, w której normalizacja masy ciała powinna doprowadzić do całkowitego wyleczenia choroby.
Chorzy powinni pozostawać pod stałą opieką lekarza, który prowadzi leczenie choroby pierwotnej, w wyniku której wystąpiła hipowentylacja i hipoksemia w czasie snu.
Hipoksemia i hipowentylacja w czasie snu - co robić, aby uniknąć zachorowania
Dużej liczby przypadków tego zaburzenia dałoby się uniknąć, prowadząc zdrowy, higieniczny tryb życia. Zapobieganie polega na:
- utrzymaniu należnej masy ciała (BMI 20–25 kg/m2)
- unikaniu środków nasennych i alkoholu
- niepaleniu tytoniu.