Co to jest astma i jakie są jej przyczyny?
Astma jest chorobą, która dotyczy oskrzeli. Tchawica i oskrzela to rurki doprowadzające powietrze do płuc. Oskrzela są zbudowane z chrząstki, stanowiącej „szkielet” lub „rusztowanie” ich ściany, mięśni i błony śluzowej. Skurcz mięśni zlokalizowanych w ścianie oskrzeli jest przyczyną ich zwężenia podczas napadu astmy. W porównaniu z osobami zdrowymi oskrzela u chorych na astmę kurczą się zbyt łatwo i zbyt mocno. W przebiegu astmy, mięśnie oskrzeli przerastają, stają się grubsze, silniejsze, i zdolne do spowodowania jeszcze większego skurczu oskrzeli.
Oskrzela są wyścielone błoną śluzową. Błona śluzowa tchawicy i większych oskrzeli jest pokryta komórkami z rzęskami. Na ich powierzchni znajduje się cienka powłoka śluzu. Składa się ona z dwóch warstw:
- zewnętrznej, lepkiej i gęstej, do której przyczepiają się drobne zanieczyszczenia obecne we wdychanym powietrzu
- rzadszej i położonej bezpośrednio na powierzchni komórek urzęsionych. Rzadka warstwa śluzu ułatwia ruch rzęsek i przesuwanie śluzu z przylepionymi zanieczyszczeniami w kierunku tchawicy i krtani, gdzie jest wykrztuszany lub połykany.
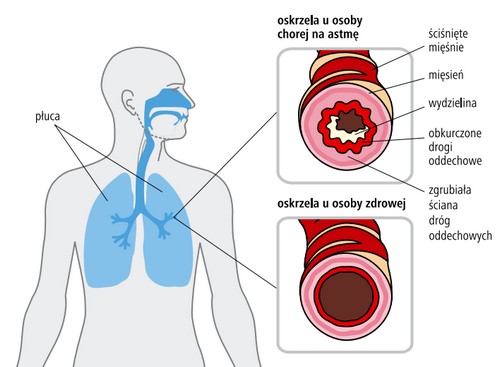
Ryc. 1. Oskrzela osoby zdrowej i chorej na astmę
Co ciekawe, rzęski poruszają się w sposób zsynchronizowany, zatem śluz przesuwa się wyłącznie w jednym kierunku. Ten mechanizm ktoś obrazowo nazwał „śluzowo-rzęskowymi schodami ruchomymi”. Jego zaburzenia predysponują do zakażeń układu oddechowego, a najprostszą drogą do jego uszkodzenia jest palenie tytoniu. W błonie śluzowej znajdują się również komórki i gruczoły wytwarzające śluz oraz komórki zapalne, odpowiedzialne za obronę przez bakteriami i innymi patogenami dostającymi się do oskrzeli wraz z wdychanym powietrzem.
Obrona ta jest zwykle bardzo skuteczna. W jamie nosa i w ustach żyje mnóstwo bakterii, które w prawidłowych warunkach nie robią nam krzywdy, ale niekiedy mogą być przyczyną np. zapalenia płuc. Drogi oddechowe poniżej krtani są jednak zwykle jałowe; to znaczy nie ma w nich bakterii, ponieważ są one niszczone przez nasz układ odpornościowy. U chorych na astmę w ścianie oskrzeli dochodzi do wielu zmian.
Przyczyną astmy jest proces zapalny toczący się w oskrzelach. Zwiększa się wówczas liczba komórek układu odpornościowego, a wydzielane przez niektóre z nich substancje powodują skurcz oskrzeli. W procesie zapalnym uczestniczą również komórki budujące ścianę oskrzeli (komórki nabłonka i mięśni), które wydzielają różne substancje (tzw. mediatory zapalenia) powodujące utrzymywanie się procesu zapalnego. Zapalenie to często powoduje napadowy skurcz oskrzeli, które stają się nadwrażliwe na różne bodźce, oraz stopniową przebudowę ich ściany.
Oprócz przerostu mięśni ścian oskrzeli dochodzi do ich pogrubienia, które jest spowodowane przerostem gruczołów i zwiększeniem się liczby naczyń krwionośnych. Ponieważ w czasie wdechu oskrzela są „rozciągane” przez rozszerzające się płuca, zwężenie oskrzeli w mniejszym stopniu utrudnia wdech niż wydech. Dlatego w czasie napadu astmy duszność ma typowo charakter wydechowy, co oznacza, że choremu trudno jest wykonać wydech (wypuścić powietrze z płuc).
Kto choruje na astmę?
Astma nie wybiera. Chorują ludzie niezależnie od wieku, rasy i płci. Na całym świecie na astmę choruje ponad 300 milionów ludzi! Naukowcy oceniają, że w Polsce na astmę cierpi prawie 2 miliony osób, czyli około 5% populacji. Oznacza to, że 1 na 20 osób choruje na astmę. Jest więc nas bardzo dużo!
Częstość występowania astmy w różnych krajach świata jest jednak zróżnicowana. Wynosi ona od mniej niż 2% w Grecji i Albanii do prawie 20% w Irlandii i Nowej Zelandii. Nie wiadomo dokładnie, skąd wynikają tak duże różnice w częstości występowania astmy.
Częściowo może za to odpowiadać podłoże genetyczne, ponieważ skłonność do zachorowania na astmę jest w pewnym stopniu dziedziczona, a częściowo różnice w częstości występowania różnych alergenów oraz stylu życia.
Co ciekawe, dane naukowe pochodzące z bardzo dużego, międzynarodowego badania o akronimie ISAAC wskazują, że różnice w częstości występowania astmy pomiędzy poszczególnymi krajami w ostatnim czasie zaczynają się zmniejszać. Informacje te dotyczą dzieci, ale prawdopodobnie podobne zjawisko da się zauważyć również u dorosłych.
Jakie są objawy astmy?
Typowe dla astmy jest występowanie napadów duszności i kaszlu, często w nocy i nad ranem. Pomiędzy napadami większość chorych nie odczuwa żadnych objawów.
Typowe objawy astmy
- duszność
- kaszel
- ściskanie w klatce piersiowej
- świszczący oddech.
Objawy astmy mają najczęściej charakter napadowy. Pomiędzy napadami większość chorych nie odczuwa żadnych dolegliwości. Duszność i kaszel ustępują samoistnie albo po leczeniu (zwykle wystarcza przyjęcie szybko działającego leku rozkurczającego oskrzela). U niektórych chorych jedynym objawem astmy jest uporczywy kaszel (mówimy wtedy o tzw. wariancie kaszlowym astmy).
Częstość i nasilenie objawów
Częstość i nasilenie objawów różni się znacznie w zależności od stopnia kontroli (opanowania) astmy. Jeżeli astma jest niekontrolowana, objawy występują nawet codziennie (częściej niż 2 razy w tygodniu), budzą chorego w nocy i utrudniają życie i pracę. Czynność płuc oceniana za pomocą spirometrii lub pomiaru PEF jest często nieprawidłowa (FEV1 lub PEF <80% wartości należnej lub w przypadku PEF <80% wartości najlepszej dla danego chorego). U chorych z niekontrolowaną astmą mogą również występować ciężkie zaostrzenia choroby, wymagające leczenia w szpitalu. Na szczęście u większości chorych leczenie pozwala na osiągnięcie kontroli astmy, zapobieganie objawom i zaostrzeniom choroby. Warunkiem osiągnięcia kontroli astmy jest jednak regularne stosowanie leków przeciwzapalnych.
Astma jest pod kontrolą, jeżeli objawy występują sporadycznie (rzadziej niż 3 razy w tygodniu), napady astmy nie budzą chorego w nocy i nie przeszkadzają w codziennym życiu i nie ma zaostrzeń choroby.
Kaszel
Kaszel u chorych na astmę jest zwykle suchy (bez odkrztuszania plwociny). Tylko czasami napad kaszlu kończy się odkrztuszeniem niewielkiej ilości białawej, gęstej plwociny. Kaszlowi często towarzyszy duszność. Niekiedy chory „wkaszliwuje się” w napad astmy - na początku pojawia się kaszel, który narasta, i w końcu dołącza się duszność i świszczący oddech. Napady kaszlu mogą budzić chorego w nocy. U niektórych chorych kaszel to jedyny objaw astmy. Jest to tzw. wariant kaszlowy astmy. Pamiętaj jednak, że nie każdy przewlekły kaszel jest objawem astmy. Odróżnienie chorób powodujących kaszel nie jest proste. Jeżeli kaszel utrzymuje się przewlekle poza okresem przeziębień, konieczne jest zgłoszenie się do lekarza, który na podstawie objawów może zlecić odpowiednią diagnostykę.
Uczucie ściskania w klatce piersiowej
Uczucie ściskania w klatce piersiowej najczęściej towarzyszy duszności. Wielu chorych opisuje je, mówiąc o obręczy, która opasuje klatkę piersiową i nie pozwala swobodnie oddychać. Pamiętaj, że ból w klatce piersiowej nie jest objawem astmy! Jeżeli odczuwasz ból w klatce piersiowej, zwłaszcza niezwiązany czasowo z napadami astmy (np. pieczenie za mostkiem, bóle w dolnej połowie klatki piersiowej, ból nasilający się przy głębokich wdechach) zgłoś sie do lekarza.
Świszczący oddech
Świszczący oddech to również objaw towarzyszący duszności. Zwężenie oskrzeli, które jest przyczyną napadu astmy, w większym stopniu utrudnia wydech niż wdech. W czasie napadu wydech może być wyraźnie wydłużony - powietrze z płuc „przeciska” się przez zwężone oskrzela. Mogą temu towarzyszyć świszczące dźwięki. Lekarz ocenia ich obecność i nasilenie podczas osłuchiwania płuc stetoskopem. Niekiedy świsty są jednak tak głośne, że słyszy je sam chory lub nawet jego otoczenie.
Czynniki wywołujące napady astmy
Typowe dla astmy jest występowanie napadów duszności i kaszlu w nocy i nad ranem. Objawy nocne nie występują jednak u wszystkich chorych. Duszność często występuje po wysiłku fizycznym (napad rozwija się zwykle po zakończeniu wysiłku).
Inne czynniki powodujące napady duszności to:
- u chorych na astmę atopową (o podłożu alergicznym) kontakt z alergenem, na który chory jest uczulony (np. narażenie na kurz, pyłki roślin lub wejście do pomieszczenia, gdzie przebywał kot)
- czynniki drażniące (np. aerozole, opary farb), które mogą być związane z narażeniem zawodowym
- stres lub silne emocje
- dym tytoniowy (palenie czynne lub bierne narażenie na dym tytoniowy)
- zanieczyszczenia powietrza
- niektóre leki (np. kwas acetylosalicylowy lub inne niesteroidowe leki przeciwzapalne).
Dłużej trwające zaostrzenia astmy często są spowodowane przez zakażenia wirusowe górnych dróg oddechowych.
U około połowy chorych astma ma tło atopowe, czyli wiąże się z uczuleniem na pospolicie występujące w środowisku alergeny, na przykład pyłki roślin. W takich sytuacjach objawy astmy mogą się nasilać w okresie pylenia (np. wiosną lub wczesnym latem). U niektórych z tych chorych poza okresem pylenia objawy astmy zupełnie nie występują. Chorzy na astmę atopową często mają objawy innych chorób alergicznych, np. nieżytu nosa i zapalenia spojówek. W celu zdiagnozowania uczulenia wykonuje się testy skórne albo oznacza we krwi stężenie przeciwciał IgE swoistych dla poszczególnych alergenów. Chorzy uczuleni na pyłki roślin powinni zapoznać się z kalendarzem pylenia. Dzięki niemu można sprawdzać, kiedy stężenie pyłków roślin w powietrzu jest największe.
Inne alergeny, które często powodują objawy u chorych na astmę, to alergeny roztoczy kurzu domowego, pleśni, karaluchów oraz kota. Jeżeli przeprowadzone badania wykazały uczulenie na konkretne alergeny, warto pamiętać o metodach unikania narażenia. Są one różne w zależności od alergenu powodującego uczulenie.
Zakażenia wirusowe dróg oddechowych („przeziębienia”) mogą powodować zaostrzenia albo pogorszenie kontroli astmy. Jeżeli przeziębienia trwają dłużej niż 10 dni albo powodują objawy astmy, należy powiedzieć o tym lekarzowi podczas następnej wizyty. Wspólnie możecie ustalić modyfikację leczenia astmy na czas przeziębień, która zapobiegnie niekorzystnym objawom ze strony oskrzeli.
Właściwe leczenie pozwala zapobiec występowaniu duszności i kaszlu powodowanych przez wysiłek. Często konieczne jest profilaktyczne przyjmowanie leku.
Wysiłek jest jednym w częstszych bodźców powodujących wystąpienie objawów astmy, które zwykle pojawiają się tuż po jego zakończeniu. Objawy występują częściej, gdy powietrze jest zimne i suche (dlatego częściej występują, np. podczas uprawiania narciarstwa biegowego, niż podczas pływania na basenie). U niektórych chorych powoduje to niechęć do czynnego trybu życia i uprawiania sportu. To błąd! Wysiłek, czynne, aktywne życie i uprawianie sportu są jak najbardziej wskazane. Właściwe leczenie pozwala zapobiec występowaniu duszności i kaszlu powodowanych przez wysiłek. Często konieczne jest profilaktyczne (przed wysiłkiem) przyjmowanie leku.
Nasilenie objawów
Napady astmy mają różne nasilenie. Niektóre są prawie niedostrzegalne, a te najcięższe mogą prowadzić do zagrożenia życia. Trzeba nauczyć się rozpoznawać ciężkie napady astmy, aby właściwie zareagować. Większość z nas zna swoją chorobę na tyle, że wie, kiedy napad jest ciężki, kiedy nie ustępuje tak szybko, jak zwykle, i potrzebna będzie pomoc lekarza. Większość pacjentów nie ma bardzo ciężkich napadów choroby, dlatego warto zapamiętać kilka objawów, które powinny skłonić do pilnego wezwania pomocy.
Objawy wymagające pilnego wezwania pomocy lekarskiej
Są to między innymi:
- niemożność wypowiedzenia całego zdania (z powodu duszności można wypowiadać jedynie pojedyncze słowa)
- zawroty głowy i narastające zamroczenie
- zmęczenie i narastająca senność
- brak poprawy i dalsze nasilanie się duszności mimo stosowania szybko działającego leku rozkurczającego oskrzela.
Jak leczy się astmę?
Pacjent jest partnerem lekarza w leczeniu astmy.
Im więcej chory wie o astmie, tym bardziej świadomie może współpracować z lekarzem przy układaniu planu leczenia i bardziej samodzielnie może modyfikować leczenie według ustalonych wcześniej z lekarzem zasad.
Wspólnie z lekarzem należy opracować pisemny plan postępowania w astmie
Powinien on zawierać kluczowe informacje:
- jak stosować leki,
- jak monitorować nasilenie choroby,
- kiedy zgłosić się do lekarza,
- czy i jakie modyfikacje w leczeniu można wprowadzić samodzielnie,
- jak postępować w zaostrzeniu astmy.
Pisemny plan postępowania jest niezwykle użyteczny. Pomaga zarówno tym chorym, którzy mają trudności z zapamiętaniem, jak stosować leki, jak i tym, którzy wiedzą wiele na temat astmy i chcą mieć większy wpływ na stosowane leczenie.
Identyfikacja i zmniejszanie narażenia na czynniki ryzyka
Chory, wspólnie z lekarzem, powinien próbować zidentyfikować czynniki, które powodują u niego objawy astmy oraz wypracować metody zmniejszania narażenia na te czynniki lub ograniczenia ich niekorzystnego wpływu. Najczęściej objawy wywołują:
- alergeny w środowisku,
- wysiłek fizyczny,
- alergeny w miejscu pracy,
- substancje chemiczne,
- zakażenia wirusowe,
- silne zapachy,
- stres i silne emocje,
- dym tytoniowy.
Wysiłek fizyczny
Warto pamiętać, że wysiłek fizyczny jest niezbędnym składnikiem zdrowego stylu życia i nie należy go unikać. Dostępne są skuteczne metody zapobiegające napadom duszności powodowanym przez wysiłek u chorych na astmę.
Ocena kontroli choroby
Podstawą właściwej oceny kontroli astmy jest ocena częstości i nasilenia objawów astmy przez lekarza. Jednak lekarz będzie wiedział tylko tyle, ile powie mu pacjent.
Informacje uzyskane od pacjenta mają ogromną wartość, ponieważ objawy astmy i czynność płuc zmieniają się w czasie. Nie zastąpią ich ani jednorazowe badanie przez lekarza, ani spirometria. Dlatego pacjent powinien znać objawy astmy i umieć ocenić nasilenie choroby w czasie. Nieocenioną pomocą może okazać się prowadzony przez pacjenta dzienniczek, w którym zapisuje on objawy. Dodatkowo chorzy na ciężką astmę mogą odnieść korzyść z codziennego monitorowania PEF.
Leczenie farmakologiczne
Największe znaczenie dla chorego ma zrozumienie różnicy pomiędzy lekami kontrolującymi chorobę, a lekami stosowanymi doraźnie.
Leki kontrolujące chorobę stosuje się regularnie, niezależnie od tego, czy objawy astmy są obecne, czy nie. Zwykle nie działają natychmiast, a efekt ich stosowania pacjent odczuwa dopiero po kilku tygodniach. Do leków tych należą:
- glikokortykosteroidy wziewne – najważniejsze leki stosowane w astmie, są bezpieczne i skuteczne. Hamują proces zapalny w oskrzelach, leżący u podłoża astmy. Zmniejszają nasilenie objawów, poprawiają czynność płuc, zmniejszają częstość zaostrzeń
- długo działające β2-mimetyki – rozkurczają oskrzela, a ich działanie utrzymuje się przez wiele godzin, dlatego stosowane są zwykle 2 razy dziennie. Nie hamują w istotny sposób procesu zapalnego w oskrzelach, dlatego zawsze muszą być stosowane razem z glikokortykosteroidami wziewnymi. Takie połączenie leków jest skuteczne i bezpieczne, natomiast stosowanie samych długo działających β2-mimetyków wziewnych prawdopodobnie zwiększa ryzyko zgonu z powodu astmy.
- leki przeciwleukotrienowe – hamują szkodliwe działanie leukotrienów, czyli uwalniane z komórek zapalnych substancji, które nasilają skurcz oskrzeli i proces zapalny. Są podawane doustnie i działają słabiej niż glikokortykosteroidy wziewne.
- teofilina – rozszerza oskrzela i działa przeciwzapalnie. Jest stosowana rzadziej niż inne leki, ponieważ często powoduje działania niepożądane. Podawana jest doustnie, w postaci tabletek o przedłużonym uwalnianiu.
- kromony – są podawane wziewnie. Bezpieczne i dobrze tolerowane przez chorych, ale ich działanie przeciwzapalne jest bardzo słabe, dlatego są obecnie stosowane sporadycznie.
- glikokortykosteroidy doustne – jedna z podstawowych grup leków wykorzystywana w leczeniu zaostrzeń. W leczeniu przewlekłym są stosowane jako „ostatnia deska ratunku” wyłącznie wtedy, gdy zawodzą wszystkie pozostałe leki. Przewlekłe stosowanie powoduje liczne, często groźne działania niepożądane, dlatego sięga się po nie w ostateczności, wyłącznie u chorych na bardzo ciężką astmę.
- przeciwciała monoklonalne przeciwko IgE – hamują działanie immunoglobuliny E, blokując reakcję alergiczną. Stosowane u chorych na ciężką astmę o podłożu alergicznym. Są podawane podskórnie co 2 lub 4 tygodnie.
Leki stosowane doraźnie – przyjmowane w celu zmniejszenia nasilenia objawów. Nie leczą procesu zapalnego w oskrzelach, a jedynie rozszerzają oskrzela, zmniejszając nasilenie objawów astmy. Najczęściej stosowane są krótko działające β2-mimetyki. Zwiększone zapotrzebowanie na leki stosowane doraźnie (konieczność stosowania inhalacji częściej niż zwykle, szybsze zużywanie opakowania leku) może świadczyć o pogorszeniu kontroli astmy i jest wskazaniem do zgłoszenia się do lekarza.
Zasady stosowania leków
- Leki kontrolujące chorobę stosuje się regularnie według zaleceń lekarza, niezależnie od obecności objawów.
Brak napadów duszności i kaszlu nie jest wskazaniem do zaprzestania stosowania leków kontrolujacych astmę bez uprzedniej konsultacji z lekarzem. Tylko leki kontrolujące o działaniu przeciwzapalnym wpływają na przyczynę choroby, pozostałe leki stosowane w astmie jedynie łagodzą jej objawy. - Leki stosowane doraźnie przyjmuje się w celu złagodzenia objawów i zaostrzeń astmy oraz zapobiegawczo przed wysiłkiem fizycznym. Nie wpływają one na przebieg choroby, a ich zwiększone zużycie należy zgłosić lekarzowi. Lek stosowany doraźnie powinno się stale nosić przy sobie.
- Po zastosowaniu niektórych preparatów glikokortykosteroidów wziewnych wskazane jest przepłukanie ust i gardła wodą.
- Każdy chory powinien mieć pisemny plan postępowania w astmie i stosować się do zawartych w nim zaleceń.
Stopień intensywności leczenia dobiera lekarz na podstawie nasilenia objawów astmy i czynności płuc chorego. Jeżeli leczenie nie jest wystarczające do uzyskania kontroli astmy, lekarz zwiększa jego intensywność. Jeżeli udaje się opanować objawy choroby, a kontrola astmy utrzymuje się co najmniej 3 miesiące, można próbować zmniejszyć intensywność leczenia tak, aby kontrola astmy wymagała stosowania jak najmniejszej dawki leków.
Poniżej przedstawiono poszczególne stopnie intensywności leczenia astmy. Należy pamiętać, że informacje te mają charakter orientacyjny i nie są podstawą do samodzielnego (bez pomocy lekarza) modyfikowania leczenia.
- stopień 1 – stosuje się tylko lek doraźny w razie potrzeby, niekiedy lekarz może rozważyć stosowanie glikokortykosteroidu wziewnego w małej dawce
- stopień 2 – preferowanym postępowaniem jest przyjmowanie glikokortykosteroidu wziewnego w małej dawce; alternatywnie, zwłaszcza u chorych z towarzyszącym alergicznym nieżytem nosa, można stosować lek przeciwleukotrienowy
- stopień 3 – preferuje się dołączenie do małej dawki glikokortykosteroidu wziewnego długo działającego β2-mimetyku wziewnego (leku rozkurczającego oskrzela); alternatywnie można dołączyć do glikokortykosteroidu wziewnego lek przeciwleukotrienowy lub zastosować średnią lub dużą dawkę glikokortykosteroidu wziewnego stosowanego jako jedyny lek kontrolujący
- stopień 4 – stosowany jest glikokortykosteroid wziewny w średniej lub dużej dawce wraz z ≥1 dodatkowym lekiem kontrolującym (długo działający β2-mimetyk, długo działający antagonista receptorów muskarynowych, lek przeciwleukotrienowy)
- stopień 5 – dodatkowo do glikokortykosteroidów wziewnych stosuje się glikokortykosteroid doustny i (lub) przeciwciała przeciwko IgE lub IL-5 (jeżeli są odpowiednie wskazania do ich stosowania).
We wszystkich stopniach leczenia chorzy mogą w razie potrzeby stosować doraźnie szybko działający lek rozkurczający oskrzela (krótko działający β2-mimetyk lub długo działający β2-mimetyk o szybkim początku działania podawany z jednego inhalatora z wziewnym glikokortykosteroidem w małej dawce).
Należy pamiętać, że przedstawione wyżej stopnie intensywności leczenia mają charakter orientacyjny, a zalecone leczenie może być odmienne, np. z powodu chorób współistniejących z astmą. Warto zawsze prosić lekarza o wyjaśnienie, jakie leki przepisał i jak one działają. Ułatwia to stosowanie się do zaleceń lekarza i zwiększa wiedzę na temat astmy.
Co to jest zaostrzenie astmy?
Dominującym objawem zaostrzenia astmy jest duszność. W ciężkim zaostrzeniu może ona nawet utrudniać mówienie. Podczas zaostrzenia dochodzi do zmniejszenia PEF do mniej niż 80% najlepszej wartości dla chorego. W bardzo ciężkich stanach wartość PEF może spaść poniżej 60%.
W trosce o swoje zdrowie i życie, każdy chory na astmę powinien wiedzieć, jak postępować w przypadku zaostrzenia. Dlatego niezwykle istotne jest przygotowanie pisemnego planu postępowania w astmie, obejmującego konkretne informacje, jak zachować się podczas zaostrzenia choroby.
Podstawowe objawy zaostrzenia, obok wymienionej nasilonej duszności, to:
- świszczący oddech
- kaszel
- uczucie ściskania w klatce piersiowej.
Co robić w razie zaostrzenia astmy?
- Przyjmij doraźnie 2–6 wdechów krótko działającego leku rozkurczającego oskrzela za pomocą inhalatora. Zwykle stosuje się szybko działający β2-mimetyk wziewny (salbutamol, fenoterol). Jeżeli masz komorę inhalacyjną (spejser), użyj jej podczas przyjmowania leku.
- Jeżeli inhalacja leku spowodowała ustąpienie dolegliwości, PEF wynosi co najmniej 80% wartości maksymalnej, a duszność nie nawraca przez kilka godzin, najpewniej dodatkowe postępowanie nie będzie konieczne (chyba, że Twój lekarz zalecił inaczej w Twoim pisemnym planie postępowania).
- Jeżeli inhalacje szybko działającego β2-mimetyku wziewnego nie przyniosły istotnej poprawy, zastosuj dodatkowe leczenie przewidziane w Twoim planie postępowania, zgłoś się do lekarza albo wezwij pogotowie ratunkowe.
- Jeżeli duszność utrudnia Ci mówienie, masz wrażenie, że za chwilę możesz stracić przytomność, pilnie wezwij pogotowie ratunkowe. Oczekując na przybycie karetki, kontynuuj przyjmowanie leku β2-mimetyku szybko działającego (nawet do 10 wdechów).
- Do szpitala zabierz ze sobą:
• całość swojej dokumentacji medycznej (jeżeli chorujesz nie tylko na astmę, a nie byłeś/aś nigdy w szpitalu, poproś lekarza rodzinnego, by przygotował Ci na piśmie informacje o rozpoznanych u Ciebie chorobach i stosowanym leczeniu)
• zapisane na kartce leki, które aktualnie przyjmujesz
• dowód ubezpieczenia. - Jeżeli w przeszłości występowały u Ciebie wymienione niżej czynniki ryzyka, należy wcześnie szukać pomocy medycznej w przebiegu zaostrzeń:
• intubacja i mechaniczna wentylacja z powodu zaostrzenia astmy
• stosowanie glikokortykosteroidów doustnych w czasie ostatnich kilku miesięcy
• niestosowanie glikokortykosteroidu wziewnego
• konieczność doraźnej pomocy medycznej (np. na SOR) z powodu astmy w ciągu ostatniego roku.
Postępowanie po zaostrzeniu
- Przeanalizuj dokładnie (najpierw sam, a później ze swoim lekarzem), jakie czynniki mogły doprowadzić do zaostrzenia (np. narażenie na pyłki, infekcja wirusowa („przeziębienie”), stres itp.). Zastanówcie się wspólnie, jakie kroki możesz podjąć, by zapobiec kolejnym zaostrzeniom.
- Zastanów się, czy w okresie przed zaostrzeniem stosowałeś leki według zaleceń lekarza. Niestosowanie się do zaleceń lekarza jest jedną z częstych przyczyn zaostrzeń astmy. Jeżeli z jakiegoś powodu nie chcesz przyjmować przepisanych Ci leków, porozmawiaj o tym z lekarzem prowadzącym. Jeżeli masz problem z pamiętaniem o przyjmowaniu leków, również porozmawiaj o tym z lekarzem – być może przepisze Ci on leki, które będzie można stosować rzadziej.
- Jeżeli jeszcze nie masz pisemnego planu postępowania w astmie, podczas następnej wizyty poproś lekarza o jego opracowanie.