Hiperglikemia poranna to wzrost stężenia glukozy we krwi rano (po obudzeniu) do wartości przekraczającej górną granicę zalecanego zakresu, który wynosi 70-110 mg/dl (3,9-6,1 mmol/l). Gdy stężenie glukozy wyniesie 250 mg/dl (13,9 mmol/l), mogą wystąpić objawy, takie jak bóle głowy, nudności i wymioty.
Przyczyny porannej hiperglikemii
- zbyt mała dawka insuliny bazalnej
- wstrzyknięcie insuliny bazalnej w nieodpowiedni region ciała
- niewystarczające wymieszanie insuliny o pośrednim czasie działania przed iniekcją
- wstrzyknięcie insuliny bazalnej w przerosty w tkance podskórnej
- tzw. zjawisko brzasku
- tzw. zjawisko Somogyi
- spożycie posiłku wieczornego i podanie zbyt małej dawki insuliny przedposiłkowej
- nieodpowiednia pora iniekcji insuliny bazalnej
- nieodpowiedni rodzaj insuliny bazalnej
Insulina bazalna (podstawowa) naśladuje podstawowe wydzielanie insuliny przez komórki β trzustki. Do tego rodzaju insulin zalicza się insuliny ludzkie o pośrednim czasie działania (insulina NPH [neutral protamine Hagedorn]), a także długo działające analogi insulin. Insulina bazalna działa 16-24 godzin, utrzymując stężenie glukozy we krwi w okresach międzyposiłkowych i w godzinach nocnych w granicach normy.
Zbyt mała dawka insuliny bazalnej
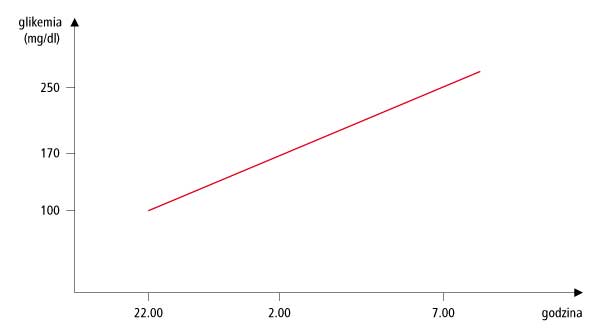
Jeżeli stężenie glukozy we krwi rośnie liniowo podczas nocy, może to oznaczać zbyt małą dawkę insuliny bazalnej. W celu potwierdzenia tego zaburzenia należy mierzyć glikemię co 2 godziny w nocy. Gdy podejrzenie się potwierdzi, należy zwiększać dawkę insuliny bazalnej tak, aby osiągnąć zalecane wartości glukozy we krwi rano na czczo do 70-110 mg/dl (3,9-6,1 mmol/l). Dawkę zwiększamy o 1-2 j co 2-3 dni. Jednocześnie, by uniknąć wywołania hipoglikemii zbyt dużą dawką insuliny, należy zwracać uwagę nie tylko na poziom glikemii na czczo, ale również wartość tego parametru w godzinach, na które przypada szczyt działania insuliny bazalnej. W przypadku insulin o pośrednim czasie działania dawkę zwiększa się tak, aby glikemia o godz. 2.00-3.00 w nocy osiągnęła 110-145 mg/dl (6,0-8,0 mmol/l). W przypadku stosowania analogu insuliny Levemir należy kierować się stężeniem glukozy o godz. 3.00-4.00, a przypadku analogu insuliny Lantus 4.00-6.00.
Wstrzyknięcie insuliny bazalnej w nieodpowiedni region ciała
Insuliny bazalne należy podawać w tkankę podskórną ud lub pośladków (górny zewnętrzny kwadrant). Z tych okolic insulina wchłania się wolno (najwolniej z tkanki podskórnej ud), co zapewnia jej optymalne działanie w nocy i rano. Podanie insuliny bazalnej w tkankę podskórną brzucha lub przedramion skraca czas jej działania. Nie należy również masować miejsca iniekcji, gdyż przyśpiesza to wchłanianie insuliny.
Niewystarczające wymieszanie insuliny o pośrednim czasie działania przed iniekcją
Insuliny o pośrednim czasie działania występują w postaci zawiesiny. Przed ich wstrzyknięciem należy je dokładnie wymieszać poprzez 20-krotne rolowanie lub odwracanie wstrzykiwacza (pena) w dłoniach. Niedostateczne wymieszanie insuliny może zmienić czas jej działania.
Wstrzyknięcie insuliny bazalnej w przerosty w tkance podskórnej
Po wielu latach stosowania insuliny tworzą się „przerosty”, czyli zgrubienia w tkance podskórnej. Mówimy wtedy o lipohipertrofii: „lipo” oznacza tkankę tłuszczową (a taką właśnie jest w dużej mierze tkanka podskórna), „hipertrofia” zaś oznacza przerost.
Podanie insuliny w takie zgrubienie może zwalniać i zmniejszać jej wchłanianie. Może to skutkować wystąpieniem niedocukrzenia o niespodziewanej porze. By tego uniknąć, należy często zmieniać miejsca wstrzyknięć insuliny oraz często zmieniać igły w penach. Stępione igły uszkadzają tkankę podskórną, a zniszczona powłoka silikonowa igły powoduje przedostawanie się substancji z metalu, które mogą pobudzać tworzenie się przerostów w tkance podskórnej. W przypadku wystąpienia lipohipertrofii należy zmienić miejsca iniekcji insuliny, najlepiej zasięgnąć porady u pielęgniarki lub skonsultować to z diabetologiem.
Zjawisko brzasku
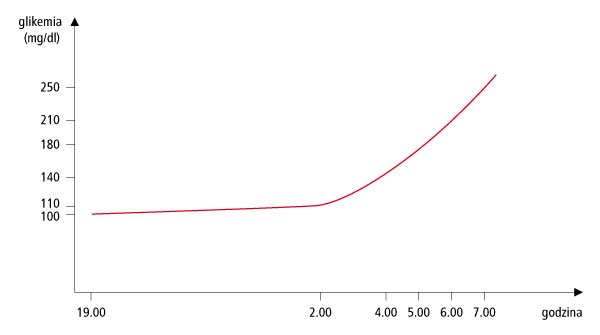
Tak zwane zjawisko brzasku to zwiększenie stężenia glukozy we krwi rozpoczynający się od wczesnych godzin porannych (4.00-5.00) i skutkujący znacznie zwiększonym stężeniem glukozy rano po obudzeniu (180-250 mg/dl/10,00-13,9 mmol/l). Zjawisko to występuje głównie u chorych na cukrzycę typu 1, zwłaszcza u dzieci w okresie pokwitania. Jest związane ze zwiększonym wydzielaniem hormonu wzrostu przez przysadkę mózgową w godzinach nocnych. W celu potwierdzenia tego zaburzenia należy zmierzyć glikemię w nocy o godz.: 24.00, 4.00, 5.00, 6.00 i w porze przebudzania się. Glikemia o godz. 24.00 powinna mieścić się w normie, natomiast od ok. 4.00 powinien nastąpić jej stopniowy wzrost.
Zjawisko Somogyi
Tak zwane zjawisko Somogyi to zwiększenie stężenia glukozy poprzedzone (i pośrednio spowodowane) jego zmniejszeniem. To ostatnie może być niezauważone, czyli „przespane”. Niedocukrzenie powoduje wzrost wydzielania hormonów, takich jak adrenalina, które, wywołując pewne zmiany metaboliczne, powodują zwiększenie glikemii występujące w godzinach porannych. Jeżeli wystąpi hiperglikemia poranna, zawsze należy zbadać glikemię w nocy, w godzinach 24.00, 2.00-3.00, 4.00-6.00, aby stwierdzić jakiego rodzaju zmiany stężenia glukozy mają miejsce. W przypadku stwierdzenia niedocukrzenia w nocy należy zmniejszyć dotychczasową dawkę insuliny bazalnej o 1-2 j.
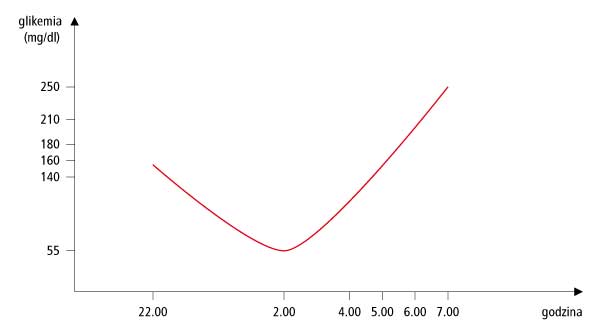
Spożycie posiłku wieczornego i podanie zbyt małej dawki insuliny przedposiłkowej
Spożywany wieczorem posiłek jest często obfity (tzw. obiadokolacja) i może zawierać dużą ilość tłuszczów, które wydłużają wchłanianie węglowodanów nawet do 8 godzin (zwłaszcza takie potrawy, jak pizza, lasagne, zapiekanki). Zbyt mała dawka insuliny przedposiłkowej może skutkować zwiększoną glikemią w nocy i również w godzinach porannych. Jeżeli w leczeniu stosuje się analogi szybko działające przy bogatotłuszczowym posiłku (mięso wieprzowe, żółty ser), należy je podać przed takim posiłkiem, a następnie wykonać kolejną iniekcję, mniej więcej połowę pierwszej dawki, po ok. 2,5 godz. od rozpoczęcia posiłku.
Nieodpowiednia pora iniekcji insuliny bazalnej
Insulinę bazalną należy podawać codziennie o tej samej porze. Zbyt wczesna pora iniekcji może spowodować, że zacznie się zmniejszać aktywność insuliny w godzinach porannych.
Optymalne pory podawania insulin:
- insuliny o pośrednim czasie działania i Levemir: godz. 22.00-23.00 (preferowana pora bliżej godz. 23.00)
- Lantus: godz. 19.00-20.00
Nieodpowiedni rodzaj insuliny bazalnej
Jeżeli podczas zwiększania dawki insuliny o pośrednim czasie działania glikemia w nocy osiągnęła wartość 90-108 mg/dl (5,0-6,0 mmol/l), a pomimo to glikemia na czczo jest za wysoka, należy rozważyć zmianę insuliny o pośrednim czasie działania na analog długo działający. Gdy to nie przyniesie pożądanego efektu, trzeba wziąć pod uwagę terapię z zastosowaniem osobistej pompy insulinowej.