Co to jest i jakie są przyczyny?
Schorzenie to polega na zamknięciu światła głównej żyły siatkówki (zakrzep żyły środkowej siatkówki – CRVO, ang. central retinal vein occlusion) lub jej odgałęzienia (zakrzep gałęzi żyły środkowej siatkówki – BRVO, ang. branch retinal vein occlusion), co powoduje różnego stopnia pogorszenie widzenia.
Powstanie zakrzepu w żyle może wiązać się ze zmianami miażdżycowymi zachodzącymi w tętnicy środkowej siatkówki. Powodują one bowiem jej stwardnienie, co z kolei przyczynia się do wzmożonego ucisku na ściany żył siatkówki i powoduje zaburzenia przepływu krwi. Zakrzepowe zamknięcie światła żyły głównej siatkówki może być spowodowane różnymi stanami patologicznymi, takimi jak: ucisk żylny (w związku z zmianami struktury blaszki sitowej występującymi w jaskrze, w zapalnym obrzęku nerwu wzrokowego czy w przypadku chorób oczodołu), zaburzenia hemodynamiczne (inaczej przepływu krwi) oraz stany zapalne naczyń siatkówki.
Do czynników ryzyka rozwoju ocznych zmian zakrzepowych zalicza się:
- zaawansowany wiek (schorzenie to głównie dotyczy pacjentów po 65. roku życia),
- nadciśnienie tętnicze,
- miażdżycę,
- hiperlipidemię,
- cukrzycę,
- otyłość,
- wzmożoną lepkość krwi,
- wrodzone i nabyte zaburzenia układu krzepnięcia,
- stany zapalne naczyń,
- choroby autoimmunologiczne,
- palenie tytoniu,
- stosowanie doustnych leków antykoncepcyjnych.
Zakrzep żył siatkówki dzieli się na postać niedokrwienną lub bez niedokrwienia.
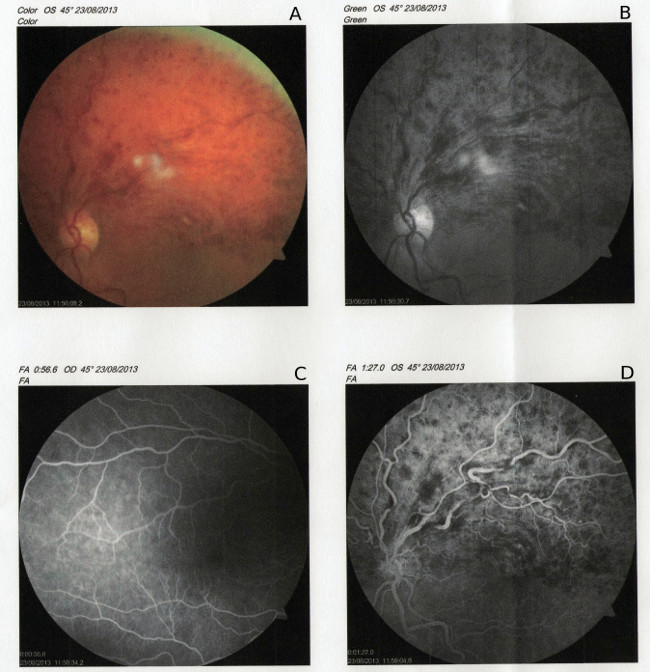
Ryc. 1. Zakrzep gałązki żyły środkowej siatkówki (BRVO). A – zdjęcie kolorowe dna oka lewego z BRVO, B – zdjęcie bezczerwienne, C – angiografia fluoresceinowa oka prawego - wynik prawidłowy, D – angiografia fluoresceinowa oka lewego z BRVO
Jak często występuje?
CRVO oraz BRVO stanowią drugie co do częstości schorzenie siatkówki pochodzenia naczyniowego. Postać niedokrwienna występuje rzadziej niż postać bez niedokrwienia. Brak danych na temat częstości występowania choroby w Polsce, jednak badanie przeprowadzone na dużej populacji mieszkańców Izraela wykazało, że żylne zakrzepy siatkówki występowały w 2,14 przypadkach na 1000 mieszkańców powyżej 40. roku życia, natomiast u badanych powyżej 64. roku życia – w 5,36 przypadkach. W Australii częstość występowania tej choroby wynosi 0,7% u chorych w wieku 49–60 lat oraz 4,6 % w populacji powyżej 80. roku życia.
Jak się objawia?
Zakrzep żyły środkowej siatkówki
Pierwszym objawem jest nagłe, bezbolesne pogorszenie widzenia. W przypadkach bardzo nasilonych zmian zakrzepowych mogą wystąpić zaburzenia reakcji źrenic na światło, co zwykle świadczy o dużym niedokrwieniu siatkówki. Jednak większość, bo aż 75% przypadków CRVO, przebiega bez niedokrwienia.
Zakrzep gałązki żylnej siatkówki
Pogorszenie widzenia następuje w przypadku zmian obejmujących plamkę.
Co robić w razie wystąpienia objawów?
W przypadku wystąpienia zaburzeń widzenia należy niezwłocznie zgłosić się do okulisty, aby przeprowadzić dokładną ocenę dna oka i rozległości zmian.
Jak lekarz stawia diagnozę?
W diagnostyce zmian pozakrzepowych główną rolę odgrywa dokładne stereoskopowe badanie dna oka (wziernikowanie) oraz angiografia fluoresceinowa, która może ukazać obszary niedokrwienne i miejsca przecieku, co jest bardzo istotne przy wyborze rodzaju leczenia.
Zakrzep żyły środkowej siatkówki
W dnie oka widoczne są kręte i poszerzone naczynia żylne, krwotoki siatkówkowe, obrzęki, ogniska „kłębków waty” zajmujące cały obszar siatkówki. W niektórych przypadkach może wystąpić krwotok do komory ciała szklistego, a także rozwinąć się obrzęk plamki.
Po upływie kilku miesięcy w niektórych przypadkach postać bez niedokrwienia może przekształcić się w formę niedokrwienną. Rzadko pojawia się nowotwórstwo naczyń siatkówki jako późne powikłanie zakrzepu. Jednym z bardzo poważnych powikłań występujących po CRVO jest jaskra neowaskularna, w której w wyniku znacznego niedokrwienia dochodzi do rozwoju patologicznych naczyń w obrębie kąta przesączania. Zakrzep żyły środkowej siatkówki u osób młodych przypomina zapalenie naczyń na tarczy nerwu wzrokowego i przebiega z różnego stopnia pogorszeniem widzenia.
Zakrzep gałązki żylnej siatkówki
Obraz dna oka jest podobny do opisanego powyżej, ale zmiany nie obejmują całego obszaru siatkówki.
W przypadku wystąpienia krwotoków do ciała szklistego, uniemożliwiających ocenę dna oka, należy wykonać badanie USG gałki ocznej.
W monitorowaniu pozakrzepowego obrzęku plamki pomocne jest badanie OCT – optyczna koherentna tomografia siatkówki.
W przypadku podejrzenia rozwoju jaskry neowaskularnej należy wykonać badanie przedniego odcinka w lampie szczelinowej, w tym gonioskopię, pozwalającą na ocenę stanu kąta przesączania, a także pomiar ciśnienia wewnątrzgałkowego.
W przypadku wystąpienia zakrzepu żył siatkówki należy skierować chorego na badania laboratoryjne oraz konsultację internistyczną.
Jakie są sposoby leczenia?
Nie są znane skuteczne metody zapobiegania ani leczenia zakrzepu żylnego siatkówki. Ważne jest wykluczenie ogólnoustrojowych stanów predysponujących do wystąpienia zakrzepu żylnego, a w przypadku ich stwierdzenia wdrożenie odpowiedniego leczenia. Z powodu niedokładnie poznanej patogenezy zakrzepów żylnych w leczeniu stosuje się z różnym powodzeniem następujące preparaty: kwas acetylosalicylowy (np. Aspiryna), leki przeciwzapalne, izowolemiczną hemodilucję, plazmaferezę, leki przeciwkrzepliwe (np. heparyna, warfaryna), środki fibrynolityczne, kortykosteroidy.
Na podstawie badania dna oka i wyniku angiografii fluoresceinowej dobiera się odpowiedni typ leczenia.
W przypadku utrzymującego się obrzęku plamki, rozległych obszarów niedokrwiennych i w neowaskularyzacji wykonuje się laseroterapię siatkówki (fotokoagulacja ogniskowa lub panfotokoagulacja siatkówki).
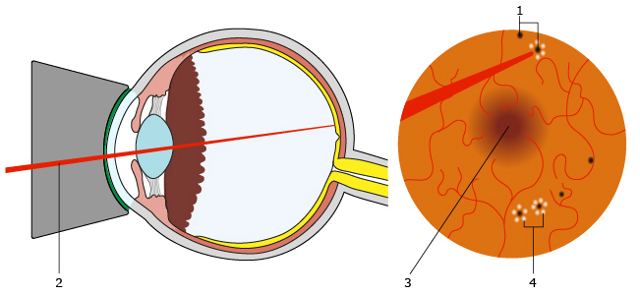
Ryc. 2. Schemat laserokoagulacji siatkówki. Przez założoną na powierzchnię znieczulonej gałki ocznej specjalnie zaprojektowaną soczewkę kieruje się wiązkę światła laserowego (2) w stronę dna oka i w ten sposób niszczy zmiany chorobowe siatkówki (1) lub koaguluje obszary obrzęku (3). Światło lasera powoduje koagulację siatkówki i bezpośrednio po zabiegu pozostawia białawe ogniska (3), które z czasem bliznowacieją i mogą ulec wybarwieniu.
Jeśli wystąpił obrzęk siatkówki lub neowaskularyzacja, przeprowadza się ponadto doszklistkowe wstrzyknięcia preparatów anty-VEGF, takich jak bewacizumab (Avastin) czy ranibizmuab (Lucentis) lub kortykosteroidów (triamcynolon).
W przypadku niewchłaniających się krwotoków do ciała szklistego konieczne może być wykonanie operacji. Zabieg ten nazywany witrektomią polega na usunięciu krwi z ciała szklistego i często łączy się z laseroterapią.
Jeśli rozwinie się wtórna jaskra neowaskularna, a stosowane krople przeciwjaskrowe nie są skuteczne, może być konieczne przeprowadzenie operacji przeciwjaskrowej.
Czy jest możliwe całkowite wyleczenie?
W przypadku CRVO rokowanie zależy głównie od rozległości niedokrwienia. Większość ostrych objawów cofa się w przeciągu 6–12 miesięcy.
Jedynie ok. 10% chorych z CRVO bez niedokrwienia odzyskuje wcześniejszą ostrość widzenia. U około 50% pacjentów notuje się ostrość wzroku 0,1 lub gorszą (zob. Badanie ostrości wzroku do dali). Około 1/3 przypadków z CRVO bez niedokrwienia przekształca się, po upływie kilku miesięcy do kilku lat, w postać niedokrwienną.
W przypadku niedokrwiennej postaci CRVO ponad 90% chorych posiada ostrość wzroku 0,1 lub gorszą. U około 60% chorych dochodzi do rozwoju patologicznej neowaskularyzacji i związanych z nią powikłań. W przeciągu 2 lat od wystąpienia zakrzepu, u ok.10% chorych rozwija się kolejny zakrzep w tym samym lub w drugim oku.
W przypadku BRVO rokowanie zwykle jest dość dobre. Po upływie 3–6 miesięcy wytwarza się krążenie oboczne i ostrość wzroku u ok. 50% chorych ulega poprawie.
Zakrzep żyły środkowej siatkówki u osób młodych rokuje zazwyczaj bardzo dobrze.
Co zrobić po zakończeniu leczenia?
W początkowym okresie chory z CRVO lub BRVO powinien być kontrolowany co miesiąc, następnie co 3 miesiące.
Co robić, aby uniknąć zachorowania?
Należy przede wszystkim dbać o dobry stan układu krążenia, właściwie leczyć nadciśnienie tętnicze, oceniać stężenie lipidów, okresowo wykonywać badanie morfologii krwi, a także walczyć z otyłością oraz paleniem tytoniu.














